販売名 ダイナジェン CRT-D モデル番号 G150, G151, G156, G158 REFERENCE GUIDE Boston Scientific REFERENCE GUIDE DYNAGEN CRT D, DYNAGEN X4 CRT D, CARDIAC RESYNCHRONIZA
|
|
|
- ひでか よどぎみ
- 5 years ago
- Views:
Transcription
1 販売名 ダイナジェン CRT-D モデル番号 G150, G151, G156, G158 REFERENCE GUIDE Boston Scientific REFERENCE GUIDE DYNAGEN CRT D, DYNAGEN X4 CRT D, CARDIAC RESYNCHRONIZATION THERAPY DEFIBRILLATOR REF G150, G151, G156, G158 製造販売業者ボストン サイエンティフィックジャパン株式会社 2015 Boston Scientific Corporation or its affiliates All rights reserved A
2
3 本マニュアルについて 対象となる読者 (INTENDED AUDIENCE) 本説明書は デバイスの植込みやフォローアップ手順の訓練を受けたまたは経験のある医療従事者用である この心臓再同期療法除細動器 (CRT-D) の製品群は 心室性頻拍性不整脈治療 心臓再同期療法 (CRT) 徐脈ペーシング治療の他 さまざまな診断を行う ZOOMVIEW ソフトウェアと関連して用いられる医師用テクニカルマニュアルは パルスジェネレータの植込みに最も重要な情報を提供することを目的とする また 医師用テクニカルマニュアルには 警告や注意 予想される有害事象 機械仕様 寿命 高圧治療 プログラミングに関する考察などの情報も記載されている 本リファレンスガイドでは プログラム可能な機能および診断に関する詳細について説明する MRI 検査については ImageReady MR Conditional Defibrillation System MRI Technical Guide を参照すること 本ガイドには 一部の地域で販売が現在承認されていないモデル番号の参照情報が記載されている場合もある 各地域で承認されているモデル番号の全リストについては 各地域の弊社営業担当に相談すること そのため一部のモデル番号で装備されていない機能については 機能の説明が該当しない場合もある これより機能の少ないモデルについては 利用できない機能の説明を無視すること 本マニュアルに記載されている説明は 特に記載がない限りすべての装置に適用される 4 極装置以外の装置名に対する記述については 対応する 4 極装置にも適用される 本書では 通常画面のレイアウトに慣れるため画面図を掲載している パルスジェネレータをイントロゲートまたはプログラムするときに表示される実際の画面は モデルやプログラムパラメータによって異なる LATITUDE NXT は医師にパルスジェネレータのデータを提供する遠隔監視システムである 本マニュアルに記載されているすべてのパルスジェネレータは LATITUDE NXT に対応するよう設計されている 利用できるかどうかは地域によって異なる 付録にプログラム選択項目の全リストを示す (" プログラム選択項目 (PROGRAMMABLE OPTIONS)") パルスジェネレータをイントロゲートまたはプログラムするときに表示される実際の数値は モデルやプログラムパラメータによって異なる 本書では以下の表記を使用する PRM ( プログラマ ) キー Programmer/Recorder/Monitor ( プログラマ PRM) キーの名称は大文字で表記している ( 例 : PROGRAM INTERROGATE) 規定の順序に従うべき指示には番号付きのリストを使用する 黒丸を付したリストは その内容が連続して起きるものでない場合に使用する 本リファレンスガイドでは以下の頭字語を使用する A Atrial ( 心房 ) ABM Autonomic Balance Monitor ( 自律神経バランスモニタ ) AF Atrial Fibrillation ( 心房細動 ) 以下は Boston Scientific またはその系列会社の商標である AcuShock AP Scan DYNAGEN EASYVIEW ENDURALIFE IMAGEREADY LATITUDE Onset/Stability Quick Capture Quick Convert QUICK NOTES RHYTHM ID RHYTHMMATCH RightRate Safety Core Smart Blanking SmartDelay VectorGuide VITALITY ZIP ZOOM ZOOMVIEW
4 AFib Atrial Fibrillation ( 心房細動 ) AFR Atrial Flutter Response ( 心房粗動応答 ) AGC Automatic Gain Control ( オートゲインコントロール ) AIVR Accelerated Idioventricular Rhythm ( 促進型心室固有調律 ) AT Atrial Tachycardia ( 心房頻拍 ) ATP Antitachycardia Pacing ( 抗頻拍ペーシング ) ATR Atrial Tachy Response ( 心房頻拍応答 ) AV Atrioventricular ( 房室 ) BiV Biventricular ( 両心室 ) BCL Burst Cycle Length ( バースト周期長 ) BPEG British Pacing and Electrophysiology Group ( イギリスペーシング電気生理学研究グループ ) BTR Brady Tachy Response ( 徐脈頻拍応答 ) CPR Cardiopulmonary Resuscitation ( 心肺蘇生法 ) CRT Cardiac Resynchronization Therapy ( 心臓再同期療法 ) CRT-D Cardiac Resynchronization Therapy Defibrillator ( 心臓再同期療法除細動器 ) DFT Defibrillation Threshold ( 除細動閾値 ) EAS Electronic Article Surveillance ( 電子商品監視装置 ) ECG Electrocardiogram ( 心電図 ) EF Ejection Fraction ( 駆出率 ) EGM Electrogram ( 電位図 ) EMI Electromagnetic Interference ( 電磁障害 ) EP Electrophysiology Electrophysiologic ( 電気生理学 ) HE High Energy ( 高エネルギ ) HRV Heart Rate Variability ( 心拍数変動 ) IBP Indications-Based Programming ( 適応に基づく設定 ) IC Industry Canada ( カナダ産業省 ) ICD Implantable Cardioverter Defibrillator ( 植込み型除細動器 ) LRL Lower Rate Limit ( 下限レート ) LV Left Ventricular ( 左心室 ) LVPP Left Ventricular Protection Period ( 左心室保護期間 ) LVRP Left Ventricular Refractory Period ( 左心室不応期 ) MI Myocardial Infarction ( 心筋梗塞 ) MICS Medical Implant Communication Service ( 体内植込型医療用データ伝送 ) MPR Maximum Pacing Rate ( 最大ペーシングレート ) MRI Magnetic Resonance Imaging ( 磁気共鳴画像法 ) MSR Maximum Sensor Rate ( 最大センサレート ) MTR Maximum Tracking Rate ( 最大トラッキングレート ) NASPE North American Society of Pacing and Electrophysiology ( 北米ペーシング電気生理学会 ) NSR Normal Sinus Rhythm ( 正常洞調律 ) PAC Premature Atrial Contraction ( 心房性期外収縮 ) PAT Paroxysmal Atrial Tachycardia ( 発作性心房頻拍 ) PES Programmed Electrical Stimulation ( プログラム電気刺激 ) PMT Pacemaker-Mediated Tachycardia ( ペースメーカ起因性頻拍 ) PRM Programmer/Recorder/Monitor ( プログラマ ) PSA Pacing System Analyzer ( ペーシングシステムアナライザ ) PTM Patient Triggered Monitor ( 患者が始動するモニタ ) PVARP Post-Ventricular Atrial Refractory Period ( 心室後心房不応期 ) PVC Premature Ventricular Contraction ( 心室性期外収縮 ) RADAR Radio Detection and Ranging ( 電波探知機 レーダー ) RF Radio Frequency ( 無線 ) RTTE Radio and Telecommunications Terminal Equipment ( 無線機器および電気通信端末機器 ) RV Right Ventricular ( 右心室 ) RVRP Right Ventricular Refractory Period ( 右心室不応期 ) SCD Sudden Cardiac Death ( 心臓突然死 ) SDANN Standard Deviation of Averaged Normal-to-Normal R-R intervals ( 平均された正常な R-R 間 隔の標準偏差 ) SRD Sustained Rate Duration ( 治療遅延時間 ) SVT Supraventricular Tachycardia ( 上室性頻拍 )
5 TARP Total Atrial Refractory Period ( 総心房不応期 ) TENS Transcutaneous Electrical Nerve Stimulation ( 経皮的電気刺激装置 ) V Ventricular( 心室 ) VF Ventricular Fibrillation ( 心室細動 ) VFib Ventricular Fibrillation ( 心室細動 ) VRP Ventricular Refractory Period ( 心室不応期 ) VRR Ventricular Rate Regulation ( 心室レート制御 ) VT Ventricular Tachycardia ( 心室頻拍 ) VTR Ventricular Tachycardia Response ( 心室頻拍応答 ) 本マニュアルは 英語版マニュアルを邦訳した取扱説明書です 製品に同梱されている添付文書が本邦における関連法規上の正式な文書となります スペースの制約上 添付文書では詳細な取扱方法等を網羅できないため 製品をご使用になる前には本マニュアルをご熟読いただきますようお願い申し上げます 本マニュアル内の注意事項に反して使用された場合には 弊社は製造責任その他の法的責任を負えなくなる場合があります
6
7 目次 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) 第 1 章 ZOOM LATITUDE プログラミングシステム (ZOOM LATITUDE Programming System) ソフトウェアの用語とナビゲーション (Software Terminology and Navigation) メイン画面 (Main Screen) プログラマモードインジケータ (PRM Mode Indicator) ECG/EGM 表示 (ECG/EGM Display) ツールバー (Toolbar) タブ (Tabs) ボタン (Buttons) アイコン (Icons) 共通オブジェクト (Common Objects) 色使い (Use of Color) デモモード (Demonstration Mode) パルスジェネレータとの交信 (Communicating with the Pulse Generator) ZIP テレメトリ (ZIP Telemetry) ワンドを使用したテレメトリセッションの開始 (Starting a Wanded Telemetry Session) ZIP テレメトリセッションの開始 (Starting a ZIP Telemetry Session) テレメトリセッションの終了 (Ending a Telemetry Session) ZIP テレメトリのセキュリティ (ZIP Telemetry Security) 適応に基づく設定 (Indications-Based Programming (IBP)) マニュアルプログラミング (Manual Programming) 治療の中止 (Divert Therapy) 緊急用ショック (Stat Shock) 緊急用ペース (Stat Pace) データ管理 (Data Management) 患者の情報 (Patient Information) データ保存 (Data Storage) デバイスメモリ (Device Memory) 印刷 (Print) セイフティモード (Safety Mode) バックアップ用ペースメーカ (Backup Pacemaker) バックアップ用除細動器 (Backup Defibrillator) 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 第 2 章 デバイスのモード (Device Mode) 心室頻拍モード (Ventricular Tachy Mode) 電気手術器からの保護モード (Electrocautery Protection Mode) MRI Protection モード (MRI 保護モード ) (MRI Protection Mode) レートのセンシング (Rate Sensing) レートと不応期の計算 (Calculating Rates and Refractory Periods) 心室レート閾値とゾーン (Ventricular Rate Thresholds and Zones) CRT 放電ゾーンと頻拍性不整脈ゾーン (CRT Delivery Zone and Tachyarrhythmia Zones) 心房情報の利用 (Use of Atrial Information)
8 心室検出 (Ventricular Detection) 心室検出強化機能 (Ventricular Detection Enhancement Suites) 心室再検出 (Ventricular Redetection) 心室ショック後検出強化機能 (Ventricular Post-shock Detection Enhancements) 心室検出の詳細 (Ventricular Detection Details) 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 第 3 章 心室治療 (Ventricular Therapy) 心室治療の構成 (Ventricular Therapy Prescription) 心室治療の選択 (Ventricular Therapy Selection) 心室治療後の心室再検出 (Ventricular Redetection after Ventricular Therapy Delivery) 心室 ATP 治療後の心室再検出 (Ventricular Redetection after Ventricular ATP Therapy) 心室ショック治療後の心室再検出 (Ventricular Redetection after Ventricular Shock Therapy) 抗頻拍ペーシング治療とパラメータ (Antitachycardia Pacing Therapies And Parameters) バーストのパラメータ (Burst Parameters) カップリングインターバルおよびカップリングインターバルの短縮 (Coupling Interval and Coupling Interval Decrement) バースト周期長 (Burst Cycle Length (BCL)) 最小間隔 (Minimum Interval) バーストの構成 (Burst Scheme) ランプの構成 (Ramp Scheme) スキャンの構成 (Scan Scheme) ランプ / スキャンの構成 (Ramp/Scan Scheme) ATP パルス幅と ATP 振幅 (ATP Pulse Width and ATP Amplitude) 心室 ATP タイムアウト (Ventricular ATP Time-out) クイックコンバート ATP (QUICK CONVERT ATP) 心室ショック治療とパラメータ (VENTRICULAR SHOCK THERAPY AND PARAMETERS) 心室ショックのベクトル (Ventricular Shock Vector) 心室ショックエネルギ (Ventricular Shock Energy) 充電時間 (Charge Time) 波形の極性 (Waveform Polarity) コミッテッドショック / 心室不整脈の再確認 (Committed Shock/Reconfirmation of the Ventricular Arrhythmia) ペーシング治療 (PACING THERAPIES) 第 4 章 ペーシング治療 (Pacing Therapies) プログラミングの推奨事項 (Device Programming Recommendations) CRT の維持 (Maintaining CRT) 基本パラメータ (Basic Parameters) 徐脈モード (Brady Mode) 下限レート (Lower Rate Limit (LRL)) 最大トラッキングレート (Maximum Tracking Rate (MTR)) 最大センサレート (Maximum Sensor Rate (MSR)) ランナウェイ保護回路 (Runaway Protection) 心室ペーシング部位 (Ventricular Pacing Chamber) パルス幅 (Pulse Width) 振幅 (Amplitude) 感度 (Sensitivity) 治療後ペーシング (Post-Therapy Pacing)
9 ショック後ペーシングディレイ (Post-Shock Pacing Delay) 治療後の期間 (Post-Therapy Period) 一時的徐脈ペーシング (Temporary Brady Pacing) レートアダプティブペーシングおよびセンサトレンディング (Rate Adaptive Pacing And Sensor Trending) レートアダプティブペーシング (Rate Adaptive Pacing) 加速度センサ (Accelerometer) センサトレンディング (Sensor Trending) 心房頻拍応答 (Atrial Tachy Response) ATR モードスイッチ (ATR Mode Switch) 心室レート制御 (Ventricular Rate Regulation (VRR)) 両心室トリガ (Biventricular Trigger) 心房粗動応答 (Atrial Flutter Response (AFR)) PMT の停止 (PMT Termination) レートの強化 (Rate Enhancements) トラッキングの優先 (Tracking Preference) レートヒステリシス (Rate Hysteresis) レートスムージング (Rate Smoothing) デュアルチャンバトラッキングモードのレートスムージングの例 (Rate Smoothing Example Based on a Dual-Chamber Tracking Mode) リード極性 (Lead Configuration) 左心室電極構成 (Left Ventricular Electrode Configuration) AV ディレイ (AV Delay) ペース後 AV ディレイ (Paced AV Delay) センス後 AV ディレイ (Sensed AV Delay) スマートディレイオプティマイゼーション (SmartDelay Optimization) 不応期 (Refractory) 心房不応期 - PVARP (A-Refractory - PVARP) 心房不応期 - 同一チャンバ (A Refractory - same chamber) 右心室不応期 (RV-Refractory (RVRP)) 左心室不応期 (LV-Refractory (LVRP)) 左心室保護期間 (Left Ventricular Protection Period (LVPP)) クロスチャンバブランキング (Cross-Chamber Blanking) ノイズレスポンス (Noise Response) 心室頻拍センシング相互作用 (Ventricular Tachy Sensing Interactions) システムの診断 (SYSTEM DIAGNOSTICS) 第 5 章 サマリダイアログ (Summary Dialog) 電池の状態 (Battery Status) キャパシタリフォーメーション (Capacitor Re-formation) 充電時間の測定 (Charge Time Measurement) 前回の心室ショック放電 (Last Delivered Ventricular Shock) リードのステータス (Leads Status) リードテスト (Lead Tests) 自己振幅テスト (Intrinsic Amplitude Test) リードインピーダンステスト (Lead Impedance Test) ペーシング閾値テスト (Pace Threshold Test) LV VectorGuide
10 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 第 6 章 治療歴 (Therapy History) 不整脈ログブック (Arrhythmia Logbook) スナップショット (Snapshot) ヒストグラム (Histograms) カウンタ (Counters) 心室頻拍カウンタ (Ventricular Tachy Counters) 徐脈 /CRT カウンタ (Brady/CRT Counters) 心拍数変動 (Heart Rate Variability (HRV)) トレンド (Trends) 植込み後の機能 (Post Implant Features) 患者が始動するモニタ (PTM) (Patient Triggered Monitor (PTM)) ビープ音機能 (Beeper Feature) マグネット機能 (Magnet Feature) 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) 第 7 章 電気生理学的検査機能 (EP Test Features) 一時的 EP モード (Temporary EP Mode) EP テスト画面 (EP Test Screen) 誘発方法 (Induction Methods) VFib 誘発 (VFib Induction) ショックオン T 誘発 (Shock on T Induction) 心房 EP テスト中のバックアップ心室ペーシング (Backup Ventricular Pacing During Atrial EP Testing) プログラム電気刺激 (PES) (Programmed Electrical Stimulation) Hz/ マニュアルバーストペーシング (50 Hz/Manual Burst Pacing) コマンド治療の方法 (COMMANDED THERAPY METHODS) コマンドショック (Commanded shock) コマンド ATP (Commanded ATP) プログラム選択項目 (PROGRAMMABLE OPTIONS)... A-1 付録 A 医療機器の図記号 (SYMBOLS ON PACKAGING)... B-1 付録 B 医療機器の図記号 (Symbols on Packaging)... B-1
11 1-1 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) 第 1 章 本章には以下のトピックが含まれる "ZOOM LATITUDE プログラミングシステム (ZOOM LATITUDE Programming System)" " ソフトウェアの用語とナビゲーション (Software Terminology and Navigation)" " デモモード (Demonstration Mode)" " パルスジェネレータとの交信 (Communicating with the Pulse Generator)" " 適応に基づく設定 (Indications-Based Programming (IBP))" " マニュアルプログラミング (Manual Programming)" " 治療の中止 (Divert Therapy)" " 緊急用ショック (Stat Shock)" " 緊急用ペース (STAT PACE)" " データ管理 (Data Management)" " セイフティモード (Safety Mode)"
12 1-2 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) ZOOM LATITUDE プログラミングシステム (ZOOM LATITUDE PROGRAMMING SYSTEM) ZOOM LATITUDE プログラミングシステム (ZOOM LATITUDE Programming System) ZOOM LATITUDE プログラミングシステムはパルスジェネレータと併用する外部機器であり 以下のものが含まれる Model 3120 Programmer/Recorder/Monitor ( プログラマ PRM) Model 3140 ZOOM ワイヤレストランスミッタ Model 2868 ZOOMVIEW ソフトウェアアプリケーション Model 6577 テレメトリワンド ZOOMVIEW ソフトウェアにより 高度な装置のプログラミングと患者のモニタリングが可能になる ZOOMVIEW ソフトウェアは以下の目的で設計されたものである 本装置のプログラミング能力を強化する 患者と本装置のモニタリング性能を向上させる プログラミングとモニタリングを単純かつ迅速に行えるようにする PRM システムを使用すると次のことができる パルスジェネレータをイントロゲートする パルスジェネレータのプログラムによりさまざまな治療オプションを提供する パルスジェネレータの診断機能にアクセスする 非侵襲的診断検査を行う 治療履歴データにアクセスする どの画面からでも ECG/EGM 表示の 12 秒間の波形を記録する パルスジェネレータなしで双方向的なデモモードまたは患者データモードにアクセスする パルスジェネレータの治療オプションおよび治療履歴データを含む患者データを印刷する 患者データを保存する パルスジェネレータは 2 通りの方法でプログラムすることができる 1 つは IBP を使用する自動的な方法 もう 1 つは手動による方法である PRM または ZOOM ワイヤレストランスミッタの使用に関する詳細は PRM のオペレーターズマニュアルまたは ZOOM ワイヤレストランスミッタのリファレンスガイドを参照すること ソフトウェアの用語とナビゲーション (Software Terminology and Navigation) メイン画面 (Main Screen) 本項では PRM システムの概要を説明する 以下に PRM のメイン画面と構成要素の詳細を示す ( 図 1-1 " メイン画面 ")
13 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) ソフトウェアの用語とナビゲーション (SOFTWARE TERMINOLOGY AND NAVIGATION) 1-3 患者名 プログラマモードインジケータ 装置名 ECG/EGM 表示 詳細ボタン タブ 装置のモデル番号 図 1 1. メイン画面 ツールバー プログラマモードインジケータ (PRM Mode Indicator) 画面上部の PRM Mode Indicator( プログラマモードインジケータ ) に現在の PRM のモードが表示される Patient ( 患者 ) PRM には本装置との交信によって得られたデータが表示されている Patient Data ( 患者データ ) PRM には保存された患者データが表示されている Demo Mode ( デモモード ) PRM はサンプルデータを表示し デモモードで作動している ECG/EGM 表示 (ECG/EGM Display) 画面の ECG の領域にはシステムの性能を評価する際に有用な患者とパルスジェネレータの状態に関するリアルタイムの情報が表示される 次のタイプの波形を選択することができる 体表 ECG は PRM に接続された体表リード電極から伝送され パルスジェネレータをイントロゲートせずに表示することができる ペース / センス電極またはショック電極から伝送されたリアルタイム EGM はリードシステムの完全性を評価するために利用されることが多く リードの破損 絶縁被覆の破れあるいはリードの移動など問題を確認するのに有用である
14 1-4 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) ソフトウェアの用語とナビゲーション (SOFTWARE TERMINOLOGY AND NAVIGATION) リアルタイム EGM はパルスジェネレータをイントロゲートしたときにのみ表示することができる ZIP テレメトリまたはワンドを使用したテレメトリに依存するため RF 干渉の影響を受けやすい 著しい干渉によってリアルタイム EGM の中断または脱落が生じることがある ("ZIP テレメトリのセキュリティ (ZIP Telemetry Security)") ECG/EGM 画面の 12 秒間の波形は どの画面からでも Snapshot ボタンを押すことでいつでも保存できる 注記 : PRM が 15 分間 ( 情報読み込み時にパルスジェネレータが Storage ( 保管 ) モードの場合は 28 分間 ) アイドル状態に置かれると リアルタイム EGM の電源が切れる PRM が表示するダイアログボックスでリアルタイム EGM を復帰させることができる 注記 : 左心室のリアルタイム EGM は どの LV センシングの構成でも利用できる 注記 : テレメトリ干渉が見られる場合には リアルタイム心内 EGM の波形およびマーカとリアルタイム体表 ECG の波形の位置がずれることがある テレメトリリンクが改善されたとき 表示させる心臓内 EGM の波形を選択し直すと再初期化される ワイヤレス ECG はリアルタイム EGM の一種で ショックリードの近位側コイルから缶までのベクトルを利用して心臓活動を測定することで体表 ECG を再現する 装置が Storage ( 保管 ) モードにない場合には ディスプレイの最初の ( 上の ) 波形がワイヤレス ECG の初期値になる 注意 : ワイヤレス ECG は RF 干渉を受けやすく 信号が間欠的に発生したり 失われたりすることがある 特に診断検査中に干渉が見られる場合には 体表 ECG を使用すること 注記 : ワイヤレス ECG はデュアルコイルショックリードでのみ利用できる Details ( 詳細 ) ボタンを選択して ECG/EGM 画面を適度な大きさに拡大する 以下の選択項目が利用できる Show Device Markers ( 本体のマーカを表示 ) 自己の心臓イベントおよび装置起因性イベントを検出し センシング / ペーシングイベント 検出基準の判定 治療の実施などの情報を示す注釈付イベントマーカを表示する Enable Surface Filter ( 体表フィルタを有効 ) 体表 ECG のノイズを最小限にする Display Pacing Spikes ( ペーシングスパイクを表示 ) 検出されたペーシングスパイクと体表 ECG 波形に注釈付きマーカを表示する Trace speed ( 走査速度 ) 走査速度を調整する (0 25 または 50mm/s) 速度を上げると 水平目盛りの時間が拡大する Gain ( ゲイン ) 各チャネルの振幅 / 垂直目盛りを調整する (Auto ( 自動 ) または 20mm/mV) ゲインが増加すると 信号の振幅が拡大する 以下のステップにより注釈付イベントマーカの付いたリアルタイム EGM を印刷することができる 1. PRM の印刷速度キーを 1 つ押して ( 例えば 速度キー 25) 印刷を開始する 2. 速度キー 0 ( ゼロ ) を押すと印刷が中止される 3. 紙送りキーを押すと最後に印刷された用紙が排出される EGM の印刷中に校正キーを押すと 注釈付マーカの定義を印刷することができる 以下のステップによりすべての注釈付マーカの解釈が記載されたレポートを印刷することもできる 1. ツールバーの Reports ( レポート ) ボタンをクリックする Reports ウィンドウが表示される 2. Marker Legend ( マーカの説明 ) チェックボックスを選択する
15 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) ソフトウェアの用語とナビゲーション (SOFTWARE TERMINOLOGY AND NAVIGATION) 1-5 ツールバー (Toolbar) タブ (Tabs) ボタン (Buttons) アイコン (Icons) 3. Print ( 印刷 ) ボタンをクリックする プリンタに Marker Legend Report ( マーカ説明レポート ) が送られる ツールバーでは次の操作が実行できる システムユーティリティの選択 レポートの作成 パルスジェネレータのイントロゲーションとプログラミング プログラム中またはプログラム済みの変更の確認 注意警告事項の確認 PRM セッションの終了 タブでは要約データの確認 装置の設定など PRM の作業を選択することができる タブを選択すると 関連する画面が表示される 画面の多くはさらにタブがあり 詳細な設定や情報を確認することができる アプリケーション全体で画面とダイアログにはボタンがある ボタンでは次のような作業を行うことができる 詳細な情報を得る 設定の詳細を確認する プログラマブル数値を設定する 初期値をロードする ボタンを選択してメイン画面の前にウィンドウが開くと ウィンドウの右上に Close ( 閉じる ) ボタンが表示される このボタンを押すとウィンドウを閉じたり メイン画面に戻ったりすることができる アイコンを選択すると 作業が開始し 一覧またはオプションが表示され あるいは表示された情報が変更される Details ( 詳細 ) 詳細な情報を表示するウィンドウが開く Patient ( 患者 ) 患者の詳細な情報を表示するウィンドウが開く Leads ( リード ) リードの詳細を表示するウィンドウが開く Battery ( 電池 ) パルスジェネレータの電池の詳細を表示するウィンドウが開く
16 1-6 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) ソフトウェアの用語とナビゲーション (SOFTWARE TERMINOLOGY AND NAVIGATION) Check ( 選択済み ) オプションが選択されていることを示す Event ( イベント ) イベントが発生したことを示す Events ( イベント ) タブで Trends ( トレンド ) の時系列を見ると イベントがどこで発生してもイベントアイコンが表示される イベントアイコンを選択すると 該当するイベントの詳細が表示される Information ( 情報 ) 参考用として表示されている情報であることを示す アクションアイコン Run ( 実行 ) プログラマが操作を実行する Hold ( 保留 ) プログラマが操作を一時停止する Continue ( 継続 ) プログラマが操作を継続する Snapshot ( スナップショット ) どの画面からでもプログラマが ECG/EGM 表示の 12 秒間の波形を保存する スライダアイコン 水平スライダ スライダオブジェクトをクリックし 左右にドラッグできることを示す 垂直スライダ スライダオブジェクトをクリックし 上下にドラッグできることを示す 並べ替えアイコン Sort Ascending ( 昇順で並べ替え ) テーブルカラムの並べ替えボタンで Ascending sort ( 昇順並べ替え ) が選択されていることを示す ( 例 : ) Sort Descending ( 降順で並べ替え ) テーブルカラムの並べ替えボタンで Descending sort ( 降順並べ替え ) が選択されていることを示す ( 例 : ) Increment ( 増加 ) および Decrement ( 減少 ) アイコン Increment ( 増加 ) 値が増やせることを示す Decrement ( 減少 ) 値が減らせることを示す
17 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) ソフトウェアの用語とナビゲーション (SOFTWARE TERMINOLOGY AND NAVIGATION) 1-7 スクロールアイコン Scroll Left ( 左にスクロール ) 左にスクロールできることを示す Scroll Right ( 右にスクロール ) 右にスクロールできることを示す Scroll Up ( 上にスクロール ) 上にスクロールできることを示す Scroll Down ( 下にスクロール ) 下にスクロールできることを示す 共通オブジェクト (Common Objects) 色使い (Use of Color) 表 1-1. PRM の色の規定 ステータスバー スクロールバー メニュー ダイアログなどの共通オブジェクトは アプリケーション全体で使用する これらの機能は ウェブブラウザなどのコンピュータアプリケーションのオブジェクトと同じである ボタン アイコン その他のオブジェクトのほか 特定のタイプの情報が色と記号で強調表示されている ユーザへの一貫性を高め プログラミングを単純化するため 使用する色と記号が規定されている PRM 画面で色と記号がどのように使用されているかについては下表を参照すること ( 表 1-1 "PRM の色の規定 ") 色意味例記号 赤色 警告状態を示す 選択したパラメータ値は許容範囲を超えている 赤色の警告ボタンをクリックすると 修正方法に関する情報が記載された Parameter Interactions ( パラメータの相互干渉 ) 画面が開く 装置および患者の診断情報を慎重に考慮する必要がある 黄色 要注意状態を示す 選択したパラメータ値は許容範囲内にあるが推奨値ではない 黄色の要注意ボタンをクリックすると 修正方法に関する情報が記載された Parameter Interactions ( パラメータの相互干渉 ) 画面が開く 装置および患者の診断情報に注意を要する項目がある 緑色 白色 許容できる変更または状態を示す 現在プログラムされている値を示す 選択したパラメータ値は許容範囲内にあるが 保留中である 装置または患者の診断情報に注意を要するものはない
18 1-8 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) デモモード (DEMONSTRATION MODE) デモモード (Demonstration Mode) PRM にはデモモードがあり PRM を自己学習ツールとして使用することができる このモードを選択すると パルスジェネレータをイントロゲートすることなく PRM 画面のナビゲーションを練習することができる デモモードを使うと パルスジェネレータをイントロゲートまたはプログラムするときに表示される画面の順番を習熟することができる デモモードを使用して 利用できる機能 パラメータ 情報を調べることもできる デモモードにアクセスするには Select PG ( パルスジェネレータを選択 ) 画面で目的の PG を選択し Select PG Mode ( パルスジェネレータのモードを選択 ) ダイアログで Demo ( デモ ) を選択する PRM がデモモードで作動している場合には PRM Mode Indicator ( プログラマモードインジケータ ) に Demo Mode ( デモモード ) アイコンが表示される PRM がデモモードのときにパルスジェネレータをプログラムすることはできない デモモードを終了してからパルスジェネレータをイントロゲートまたはプログラムする パルスジェネレータとの交信 (Communicating with the Pulse Generator) PRM はテレメトリワンドを利用してパルスジェネレータと交信する PRM は ワンドとの交信を開始した後 ワンドを使用しない ZIP テレメトリ ( 双方向 RF 交信 ) によって RF 対応パルスジェネレータとインタフェースをとることができる 次の場合にはテレメトリが必要になる 次のような PRM システムからのコマンドを指令する INTERROGATE ( イントロゲート ) PROGRAM ( プログラム ) STAT SHOCK ( 緊急用ショック ) STAT PACE ( 緊急用ペース ) DIVERT THERAPY ( 治療の中止 ) パラメータ設定値を変更する EP テストを実施する ZIP テレメトリ (ZIP Telemetry) 次のような診断テストを実施する ペーシングインピーダンステスト ペーシング閾値テスト 自己振幅のテスト 手動でキャパシタリフォームを行う ZIP テレメトリは本品で利用でき 送信周波数 402~405MHz の MICS ( 体内植込型医療用データ伝送 ) テレメトリ周波数帯で作動する ZIP テレメトリは ワンドを使用しない双方向 RF 交信の方法で PRM システムと RF 対応パルスジェネレータとの交信を可能にする 本品では RF 交信は PRM に接続された ZOOM ワイヤレストランスミッタ装置によって可能になる 交信を開始する際には ワンドを使用したテレメトリが必要になる ZIP テレメトリを使用する準備ができると ワンドを外してもよい旨を示すメッセージが PRM に表示される それ以外の場合は ワンドを使用したテレメトリが継続する
19 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) パルスジェネレータとの交信 (COMMUNICATING WITH THE PULSE GENERATOR) 1-9 ZIP テレメトリには 従来のワンドを使用したテレメトリに対し 次のような利点がある データ伝送速度が速く 装置のイントロゲーションに要する時間が短い 長距離 (3m (10ft) 以内 ) のデータ伝送により 植込み時にワンドを清潔野におく必要性が最小限になり 感染のリスクが軽減される 植込み中はテレメトリ交信を継続することが可能であり 植込み中にパルスジェネレータの性能とリードの完全性をモニタリングすることができる 装置を患者に合わせてプログラムしている間に 医師は手術処置を続行できる ZIP テレメトリの使用にかかわらず ワンドを使用した交信も可能である ワンドを使用したテレメトリセッションの開始 (Starting a Wanded Telemetry Session) この手順に従って ワンドを使用したテレメトリ交信セッションを開始する 1. テレメトリワンドが PRM システムに接続され セッションを通じて使用できることを確認する 2. ワンドをパルスジェネレータの上方 6cm (2.4 インチ ) 以内に置く 3. PRM を使用してパルスジェネレータをイントロゲートする 4. 交信が必要な間はワンドの位置を保持する ZIP テレメトリセッションの開始 (Starting a ZIP Telemetry Session) この手順に従って ZIP テレメトリ交信セッションを開始する 1. 本品では ZOOM ワイヤレストランスミッタが USB ケーブルを介して PRM に接続されており トランスミッタの上部にある緑色のライトが点灯していることを確認する ( トランスミッタを使用する準備ができていることを示す ) 2. ワンドを使用したテレメトリセッションを開始する 必要な場合にワンドを使用したテレメトリが利用できるよう ワンドのコードがパルスジェネレータから届く範囲にあることを確認する 3. テレメトリワンドがパルスジェネレータの近くから外しても良いことを示すメッセージが現れるか PRM システムの ZIP テレメトリ LED が点灯するまで テレメトリワンドの位置を保持する テレメトリセッションの終了 (Ending a Telemetry Session) End Session ( セッションの終了 ) ボタンを選択してテレメトリセッションを終了し スタートアップ画面に戻る セッションを終了するか現在のセッションに戻ることができる セッションを終了したら PRM システムはパルスジェネレータとの交信をすべて終了する
20 1-10 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) パルスジェネレータとの交信 (COMMUNICATING WITH THE PULSE GENERATOR) ZIP テレメトリのセキュリティ (ZIP Telemetry Security) 以下の ZIP テレメトリセキュリティ情報は 送信周波数 402~405MHz で作動する本品に適用される パルスジェネレータには 規格に準拠した低電力トランシーバが含まれている パルスジェネレータは独自の ZIP テレメトリプロトコルを用いる RF 信号によってのみイントロゲートまたはプログラムすることができる パルスジェネレータは ZOOMVIEW システムと交信していることを確認してから RF 信号に応答する パルスジェネレータは個別に識別できる患者状態の情報を暗号化された形式で保存 伝送し 受信する 次の条件をすべて満たすと ZIP テレメトリが可能になる PRM 用の ZIP テレメトリが有効になっている ZOOM ワイヤレストランスミッタが USB ケーブルを介して PRM に接続されている ZOOM ワイヤレストランスミッタの上部にあるインジケータライトが緑色であり トランスミッタを使用する準備ができていることを示している パルスジェネレータが PRM システムの範囲内にある パルスジェネレータが Explant ( 摘出 ) に達していない パルスジェネレータが Explant に達した後は 1.5 時間の ZIP テレメトリが可能である パルスジェネレータの電池容量が低下していない パルスジェネレータが MRI Protection モード (MRI 保護モード ) になっていない 国内の通信に関する規則に準拠するため パルスジェネレータが 20 C~45 C (68 F~113 F) の通常の作動温度の範囲外にあるときは ZIP テレメトリを使用してはならない 別個のセッションとして 同時に複数の PRM とパルスジェネレータの間での交信がサポートされる RF 交信を使用する他のセッションからの信号や他の RF 源からの干渉により ZIP テレメトリ交信の干渉または中断が生じる場合がある 注意 : パルスジェネレータのイントロゲーションまたはプログラミング中にパルスジェネレータの周波数に近い周波数で作動する装置からの RF 信号によって ZIP テレメトリが中断されることがある この RF 干渉は干渉している装置と PRM パルスジェネレータの距離を離すことによって低減することができる MHz の周波数帯で干渉する装置の例を挙げる コードレス電話の子機または親機 一部の患者モニタリング装置 RF 干渉により一時的に ZIP テレメトリ交信が中断されることがある RF 干渉が終了するか弱まると PRM は通常再び ZIP 交信を確立する RF 干渉が継続すると ZIP テレメトリ交信が中断されることがあるため 本システムは ZIP テレメトリが利用できないときにワンドを使用したテレメトリを利用するよう設計されている 干渉のために ZIP テレメトリを使用できない場合 または ZOOM ワイヤレストランスミッタが接続されていないか 適切に機能していない場合 PRM との間でのワンドを使用したテレメトリ交信を確立できる システムは ZIP テレメトリが利用できない旨を示すため 次のようなフィードバックを行う PRM の ZIP テレメトリ LED が消える ZOOM ワイヤレストランスミッタの緑色のインジケータライトが消える イベントマーカまたは EGM ( あるいは両方 ) が有効になっている場合 イベントマーカまたは EGM ( あるいは両方 ) の伝送が中断される
21 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) パルスジェネレータとの交信 (COMMUNICATING WITH THE PULSE GENERATOR) 1-11 コマンドまたは他の操作が要求されている場合 PRM はワンドをパルスジェネレータから届く範囲に置く必要がある旨を示す通知を表示する ZIP テレメトリの作動はワンドを使用したテレメトリと一致している パルスジェネレータがプログラミングコマンド全体を受信し 確認しない限り プログラミングステップを完了することはできない パルスジェネレータは ZIP テレメトリの中断により誤ってプログラムされることはない ZIP テレメトリは パルスジェネレータの周波数に近い周波数で作動し パルスジェネレータと PRM の ZIP テレメトリリンクと競合するほど強い RF 信号によって中断することがある 著しい干渉によってリアルタイム EGM の中断または脱落が生じることがある コマンドが中断されると PRM はワンドをパルスジェネレータに置くよう指示するメッセージを表示する このメッセージが繰り返し表示される場合は 断続的な干渉が生じていることを示している場合がある このような状況は PRM に接続された ZOOM ワイヤレストランスミッタの位置を変更するか または標準のワンドを使用したテレメトリを使用することにより解決できる この間 装置の機能または治療が中断されることはない 注記 : ZIP テレメトリとワンドを使用したテレメトリの両方が使用されている場合 ( 例えば 干渉が生じているために ZIP からワンド使用に切り替える場合 ) 可能な場合は パルスジェネレータは ZIP テレメトリによりプログラマと交信する ワンドを使用したテレメトリのみが必要な場合は すべてのテレメトリにおいてワンドを使用するように Communication Mode ( 交信モード ) (Utilities ( ユーティリティ ) ボタンからアクセス ) を設定すること 注記 : 電池の寿命を節約するため 連続して 1 時間 ( またはイントロゲーション時に装置が Storage ( 保管 ) モードであった場合は 73 分間 ) にわたってパルスジェネレータが PRM との交信を完全に失った場合 ZIP テレメトリセッションは終了する この時間が経過した後には ワンドを使用したテレメトリを使用してパルスジェネレータとの交信を再確立する必要がある 干渉を軽減するために考慮すること (Considerations for Reducing Interference) 干渉信号の発生源からの距離を離すと ZIP テレメトリチャンネルが使用できる場合がある ZOOM ワイヤレストランスミッタを再配置すると ZIP テレメトリの性能が向上することがある ZIP テレメトリの性能が満足のいくものでない場合 ワンドを使用したテレメトリのオプションが利用できる 環境やパルスジェネレータに対する PRM の方向に応じて 最長 3m (10ft) の距離で ZIP テレメトリ交信を維持することができる 最適な ZIP テレメトリ交信のため ZOOM ワイヤレストランスミッタをパルスジェネレータから 3m (10ft) 以内に設置し ZOOM ワイヤレストランスミッタとパルスジェネレータ間の障害物を取り除く ZOOM ワイヤレストランスミッタを壁または金属性のものから 1m (3ft) 以上離し ( 植込む前に ) パルスジェネレータが金属性のものに直接触れていないことを確認すると 信号の反射や遮断を軽減することができる テレメトリリンクが損なわれる場合があるため ZOOM ワイヤレストランスミッタをモニタ 手術用高周波電気器具 または強力な磁界の近くに配置しないこと ZOOM ワイヤレストランスミッタとパルスジェネレータの間に障害物 ( 例えば 機器 金属製家具 人や壁 ) がないことを確保することにより 信号品質が向上する場合がある ZIP テレメトリ中に人や物体が ZOOM ワイヤレストランスミッタとパルスジェネレータの間を瞬間的に移動すると 一時的に交信が中断されることがあるが 装置の機能や治療には影響しない ZIP テレメトリが確立された後イントロゲーションを完了するのに必要な時間を確認すると 干渉が存在するかどうかがわかる ZIP テレメトリを使用したイントロゲーションに要する時間が 20 秒未満であれば 現在の環境には干渉が存在しないと考えられる イントロゲーション時間が 20 秒を超える ( あるいは EGM 脱落の間隔が短い ) 場合には 干渉が存在すると考えられる
22 1-12 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) 適応に基づく設定 (INDICATIONS-BASED PROGRAMMING (IBP)) 適応に基づく設定 (Indications-Based Programming (IBP)) IBP は患者の臨床的必要性と主な適応疾患に基づいて プログラミングの参考設定を示すツールである IBP は医師の助言と症例研究を基に開発されたプログラミングに対する臨床的アプローチである IBP の目的は 必要に応じてカスタマイズ可能な基本プログラミングの参考設定を示すことにより 患者の転帰を改善すること および設定時間を短縮することである IBP は IBP のユーザインタフェースで確認した臨床状態で使用するための機能を体系的に示すもので パルスジェネレータの能力を最大限に活かすことができる IBP はメインアプリケーション画面の Settings ( 設定 ) タブからアクセスできる ( 図 1-2 "Indications-based Programming ( 適応に基づく設定 ) 画面 ") 図 1 2. Indications-Based Programming ( 適応に基づく設定 ) 画面 適応疾患は上に示すように大まかなカテゴリにまとめられている 適応疾患の各カテゴリーの内容を以下に記載する 洞結節 Normal ( 通常 ) が選択されている場合には 自己心房イベントを許可し CRT ペーシングを行う Chronotropically Incompetent ( 変時性不全 ) が選択されている場合には レートアダプティブ CRT ペーシングを行う Sick Sinus Syndrome ( 洞不全症候群 ) が選択されている場合には 心房ペーシングサポートと CRT ペーシングを行う 房室結節
23 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) 適応に基づく設定 (INDICATIONS-BASED PROGRAMMING (IBP)) 1-13 ノミナル値の Paced AV Delay ( ペース後 AV ディレイ ) および Sensed AV Delay ( センス後 AV ディレイ ) を使用する SmartDelay optimization ( スマートディレイオプティマイゼーション ) 機能を利用すれば AV Delay (AV ディレイ ) を調節することができる 注記 : 心房細動および洞結節の選択された設定は 房室結節の設定の参考値に影響する場合がある 心房性不整脈 Paroxysmal/Persistent ( 発作性 / 持続性 ) が選択されている場合には デュアルチャンバペーシングモードで ATR モードスイッチを使用して心房不整脈をトラッキングしないようにする Permanent/Chronic AF ( 恒久的 / 慢性的心房細動 ) が選択されている場合には レートアダプティブ CRT ペーシングを行う 心室性不整脈 History of VF/SCD (VF/SCD の履歴 ) または Prophylaxis for VT/VF (VT/VF の予防 ) が選択された場合には 以下のレート閾値および治療の 2 ゾーン構成となる QUICK CONVERT ATP ( クイックコンバート ATP) および Maximum Energy Shocks ( 最大エネルギショック ) が有効な VF ゾーンの場合は 180min -1 治療無効 (Monitor Only ( モニタのみ )) の VT ゾーンの場合は 160min -1 History of VT/VF (VT/VF の履歴 ) が選択された場合には 以下のレート閾値および治療の 2 ゾーン構成となる QUICK CONVERT ATP ( クイックコンバート ATP) および Maximum Energy Shocks ( 最大エネルギショック ) が有効な VF ゾーンの場合は 200min -1 ATP および Maximum Energy Shocks ( 最大エネルギショック ) が有効な VT ゾーンの場合は 160min -1 Onset/Stability が有効 VF Only (VF のみ ) が選択された場合には Maximum Energy Shocks ( 最大エネルギショック ) のみが有効な 220min -1 のシングル VF ゾーンとなる 患者の適切な適応疾患を選択した後 View Recommended Settings ( 推奨設定値を表示 ) ボタンを選択してプログラミングの参考事項の要約を見る ( 図 1-3 "Proposed Settings Summary ( 推奨設定値の概要 ) 画面 ") 注記 : 必ず参考設定値を確認してからプログラムすること View Recommended Settings ボタンを選択すると 選択した適応疾患ごとに参考設定値を確認することができる 参考設定値を確認してもプログラム中の ( プログラム済みでない ) パラメータ変更は上書きされない 確認後 参考設定値をプログラムまたは却下しなければならない 参考設定値を却下する場合 プログラム中の設定はすべて元に戻る 参考設定値をプログラムする場合 プログラム中の設定変更は上書きされる ただし 感度および治療出力は IBP とは無関係であるため上書きされない 主な設定の概要 図 1 3. Proposed Settings Summary ( 推奨設定値の概要 ) 画面
24 1-14 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) マニュアルプログラミング (MANUAL PROGRAMMING) Proposed Settings Summary ( 推奨設定値の概要 ) 画面には主なプログラミングの参考値が表示される 変更されたすべてのパラメータの詳細を確認するには ツールバーの View Changes ( 変更を表示 ) ボタンを選択する テレメトリ交信が維持されている間は 提案された設定内容をプログラムするか却下するかを選択することができる プログラム Program this Profile ( このプロフィールをプログラム ) ボタンを押して提案された設定内容を受け入れる 拒否 Reject this Profile ( このプロフィールを拒否 ) ボタンを押して提案された設定内容を却下する この場合 IBP のメイン画面に戻り 変更は行われない マニュアルプログラミング (Manual Programming) 治療の中止 (Divert Therapy) スライダ メニューなどのマニュアルプログラミングコントロールを使用すると パルスジェネレータのプログラム設定値を個別に調節することができる マニュアルプログラミングコントロールは Settings Summary ( 設定の概要 ) タブにあり Settings ( 設定 ) タブからアクセスするか Summary ( 概要 ) タブの Settings Summary ボタンを選択する マニュアルプログラミングの説明と方法については 本書のその他の機能の説明を参照すること 使用可能な設定の一覧は " プログラム選択項目 (PROGRAMMABLE OPTIONS)" を参照すること パルスジェネレータがショック放電のために充電しているときに ショックを患者に流さないようにすることができる Divert した場合 一度のエピソードに許容された総回数のショック放電には計数されない 再検出が行われ さらにショックによる治療を必要としている場合 かつ治療構成においてショック放電が可能である場合は 本パルスジェネレータは次のショック放電のための充電を再開始する バースト途中で DIVERT THERAPY ( 治療の中止 ) キーを押すと ATP 治療を中止することができる 再検出が行われた場合 ATP 構成は再開始されず プログラムされた次の順の治療が始まる 1. セッションが終了している場合には テレメトリワンドをパルスジェネレータから届く範囲に置き 交信セッションを始動する 2. DIVERT THERAPY ( 治療の中止 ) キーを押す メッセージウィンドウが現れ Divert 中であることを示す 3. ワンドを使用したテレメトリを使用するときは メッセージウィンドウが消えてショックが Divert されたことが示されるまでワンドの位置を保持する 途中でワンドが外されると ( テレメトリ結合が途中で失われると ) パルスジェネレータは充電を続けてショックを放電する 注記 : 充電終了時とショックが放電される間には 500ms の遅延があり DIVERT THERAPY ( 治療の中止 ) の命令実行のための最小時間が設定されている この時間を過ぎてしまうと DIVERT THERAPY コマンドでショックの中止 (Divert) はできない DIVERT THERAPY ( 治療の中止 ) キーを使用して 実行中の診断テストおよび Electrocautery Protection ( 電気手術器からの保護 ) モードを停止することができる ( ワンドを使用したテレメトリを使用している場合には 治療の中止命令への割り込みが起きないように 中止機能が完了するまでテレメトリワンドの位置を保持する ) DIVERT THERAPY キーを使用して MRI Protection モード (MRI 保護モード ) も中止できる
25 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) 緊急用ショック (STAT SHOCK) 1-15 緊急用ショック (Stat Shock) 緊急用ペース (Stat Pace) プログラムは不可能であるが パルスジェネレータと交信中であれば 最大エネルギの STAT SHOCK ( 緊急用ショック ) を患者へ放電することができる STAT SHOCK は本パルスジェネレータがいかなる頻拍モードのときでも放電可能である この機能はプログラムされたショック治療の順序には影響しない (STAT SHOCK 以後も低エネルギショックの放電は可能 ) また このエピソードでの治療過程におけるショックの総回数には数えられない STAT SHOCK の出力は最大エネルギかつプログラムされた極性および波形で また STAT SHOCK はプログラムパラメータに関係なく常に committed ( コミッテッド ) である 1. セッションが終了している場合には テレメトリワンドをパルスジェネレータから届く範囲に置く 2. STAT SHOCK ( 緊急用ショック ) キーを押す メッセージ画面が現れ ショックに関する情報とショックを開始する方法が表示される 3. ショックを出すには STAT SHOCK キーをもう一度押す 別のメッセージ画面が現れ STAT SHOCK が進行中であることが表示される ショックが放電されるとメッセージ画面は消える 4. STAT SHOCK による高エネルギショック放電を続けて行うには上のステップを再度繰り返す 注記 : DIVERT THERAPY ( 治療の中止 ) キーを使って STAT SHOCK ( 緊急用ショック ) の放電を中止させることができる 注記 : STAT SHOCK ( 緊急用ショック ) の後 頻拍モードが Monitor Only ( モニタのみ ) あるいは Monitor + Therapy ( モニタ + 治療 ) にプログラムされている場合には ショック後再検出が開始される ( 初期検出条件および検出強化は使用されない ) 頻拍モードが Monitor + Therapy にプログラムされ 再検出によってさらに治療が必要となったときは プログラムされた治療 (ATP あるいは低エネルギショックを含む ) の経過が回復するか 開始される 注記 : STAT SHOCK ( 緊急用ショック ) により Electrocautery Protection モード ( 電気手術器からの保護モード ) が停止する 緊急的な徐脈ペーシングが必要なときは STAT PACE ( 緊急用ペース ) を使用することができる STAT PACE は捕捉を確実にする目的で使用する 1. セッションが終了している場合には テレメトリワンドをパルスジェネレータから届く範囲に置く 2. STAT PACE キーを押す メッセージウィンドウが現れ STAT PACE 値を表示する 3. STAT PACE キーを再び押す STAT PACE が進行中であることを示すメッセージが現れ 続いて STAT PACE 値が表示される 4. メッセージ画面上の Close ( 閉じる ) ボタンを選択する 5. STAT PACE を停止するには パルスジェネレータを再プログラムする 注記 : STAT PACE ( 緊急用ペース ) により Electrocautery Protection ( 電気手術器からの保護 ) モードと MRI Protection モード (MRI 保護モード ) が停止する 注意 : パルスジェネレータを STAT PACE 設定にプログラムした場合 再プログラミングしない限り 高出力の STAT PACE 値によるペーシングを継続する STAT PACE を使用すると本装置の寿命は短縮する STAT PACE ( 緊急用ペース ) パラメータ値を以下に示す ( 表 1-2 "STAT PACE ( 緊急用ペース ) パラメータ値 ")
26 1-16 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) データ管理 (DATA MANAGEMENT) 表 1-2. STAT PACE ( 緊急用ペース ) パラメータ値 パラメータ Mode ( モード ) VVI Lower Rate Limit ( 下限レート ) 60min -1 Interval ( 間隔 ) 1000ms Pacing Chamber ( ペーシング部位 ) BiV Amplitude ( 振幅 ) 7.5V Pulse Width ( パルス幅 ) 1.0ms Paced Refractory ( ペース後不応期 ) 250ms Post-shock Pacing ( ショック後ペーシング ) VVI 値 データ管理 (Data Management) PRM システムでは患者とパルスジェネレータのデータを表示 印刷 保存または読み込むことができる 本項では PRM のデータ管理機能について記載する 患者の情報 (Patient Information) 患者に関する情報はパルスジェネレータのメモリに保存することができる この情報にアクセスするには Summary ( 概要 ) 画面の Patient ( 患者 ) アイコンを選択する この情報には次のようなものが含まれる 患者および医師のデータ パルスジェネレータの製造番号 植込み日 リードの極性 データ保存 (Data Storage) 植込み時テストの測定値 この情報は パルスジェネレータをイントロゲートし PRM 画面で見るかレポートとして印刷することにより随時読み込むことができる 注記 : 患者の Sleep Schedule ( 睡眠スケジュール ) に対して入力したデータは AP Scan (AP スキャン ) トレンドにおいて使用される PRM システムでは PRM のハードドライブまたはフロッピーディスクにパルスジェネレータのデータを保存することができる PRM に保存されたデータはリムーバブル USB ペンドライブに移すこともできる 保存されたパルスジェネレータのデータには次のようなものが含まれる 治療歴
27 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) データ管理 (DATA MANAGEMENT) 1-17 プログラムパラメータ値 トレンディング値 HRV ヒストグラムペーシング / センシングカウンタ Utilities ( ユーティリティ ) ボタンを選択して Data Storage ( データ保存 ) タブを選択すると 次のオプションにアクセスすることができる Read Disk ( ディスクの読み取り ) フロッピーディスクから保存されたパルスジェネレータのデータを読み取ることができる Save All ( すべてを保存 ) パルスジェネレータのデータをフロッピーディスク ( ディスクを挿入しなければならない ) または PRM のハードドライブ ( フロッピーディスクが検出されない場合 ) に保存することができる フロッピーディスクに保存されたデータは上記の Read Disk ( ディスクの読み取り ) オプションを使って読み取ることができる PRM に保存したデータは PRM スタートアップ画面から読み込み 削除 または USB ペンドライブへのエクスポートを行うことができる レポートは PDF 形式である 詳細については PRM のオペレーターズマニュアルを参照すること 注記 : データが保存されている間 System Status ( システムのステータス ) 画面の右側にデータの保存場所を示すメッセージが表示される パルスジェネレータのデータを保存し 読み込む際は次のことを考慮する プログラマには患者記録が最大 400 件保存できる パルスジェネレータをイントロゲートすると プログラマはパルスジェネレータに既に記録があるか 新しい記録を作成する必要があるか評価する 新しい記録が必要でプログラマの記録容量が 400 件の場合 最も古い記録が削除され 新しい患者記録用のスペースが確保される 複数の患者の検査を行う場合には 患者ごとに新しいセッションを開始すること 弊社に PRM を返却する前にパルスジェネレータのすべてのデータをフロッピーディスクまたは USB ペンドライブに保存すること PRM を返却すると患者およびパルスジェネレータのデータはすべて消去される 患者のプライバシーを保護するため USB ペンドライブに移動する前にパルスジェネレータのデータは暗号化される デバイスメモリ (Device Memory) 印刷 (Print) Device Memory ( デバイスメモリ ) ユーティリティでは 弊社の担当者が臨床上の目的や問題解決のために利用するパルスジェネレータのメモリデータを読み込み 保存し 印刷することができる このユーティリティは弊社の担当者が指示した場合にのみ使用すること 装置のメモリデータが保存されたデジタルメディアには セキュリティ保護された患者状態に関する情報が含まれるため プライバシーおよびセキュリティ保護に関する方針および規則に従って取り扱うこと 注記 : 臨床医が使用するパルスジェネレータのデータにアクセスするには Data Storage ( データ保存 ) タブを使う (" データ保存 (Data Storage)") 内部プリンタを使用するか 外部プリンタに接続して PRM レポートを印刷することができる レポートを印刷するには Reports ( レポート ) ボタンを選択する 次のカテゴリーから印刷したいレポートを選択する フォローアップレポート エピソードレポート
28 1-18 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) セイフティモード (SAFETY MODE) セイフティモード (Safety Mode) その他のレポート ( 装置の設定 患者のデータ その他の情報など ) パルスジェネレータには専用の Safety Core ( セイフティコア ) ハードウェアが装備され システムリセットの原因となるような回復不可能なエラー または反復的なエラーが生じた場合に生命維持治療を行うことができる このような種類のエラーは マイクロプロセッサ プログラムコード システムメモリなど パルスジェネレータの中央処理装置 (CPU) における構成部品の完全性が失われたことを示唆するものである Safety Core は使用するハードウェアを最小限に抑えた構成 ( 単極リード構成 ) であるため 独立して作動し 上記の構成部品のバックアップとして機能する Safety Core では 通常のペーシング中にも装置の監視を行う 通常のペーシングが行われない場合 Safety Core は エスケープペーシングを行い システムリセットを開始する 約 48 時間以内にリセットが 3 回行われると パルスジェネレータは Safety ( セイフティ ) モードに戻る この場合は パルスジェネレータの交換を検討する必要がある 以下が表示される 6 時間ごとに 16 回ビープ音を発する このビープ音は PRM でイントロゲートすると無効になる 警告 : MRI 検査後はビープ音が使用できなくなる MRI 装置の強磁場と接触することで ビープ音をを失う ビープ音は MR スキャン環境を出て MRI Protection モード (MRI 保護モード ) を終了しても元の状態には戻らない MRI の実施前に 医師と患者は MR 実施の利点とビープ音を失うリスクを比較検討する必要がある MRI 検査後は まだ LATITUDE NXT を使用していない患者については LATITUDE NXT でフォローアップすることを強く推奨する そうしない場合には 装置性能をモニタするために 3 か月ごとの院内フォローアップスケジュールが強く推奨される Safety ( セイフティ ) モードが有効の場合 ZIP テレメトリによる PRM との交信ができない 代わりに ワンドを使用した交信が必要である 本品では Safety モードが有効の場合 LATITUDE NXT はアラートを生成する イントロゲーションを行うと パルスジェネレータが Safety モードに入っていることを示し 弊社営業担当に連絡するよう指示する警告画面が現れる バックアップ用ペースメーカ (Backup Pacemaker) Safety ( セイフティ ) モードでは 次の固定パラメータを使用して両心室ペーシングが行われる Brady ( 徐脈 ) モード VVI LRL 72.5min -1 Pulse Amplitude ( パルス振幅 ) 5.0V Pulse Width ( パルス幅 )-1.0ms RV Refractory Period ( 右心室不応期 RVRP) 250ms RV Sensitivity (RV 感度 )-AGC 0.25mV RV lead configuration (RV リード構成 ) 単極 Ventricular Pacing Chamber ( 心室ペーシングチャンバ ) BiV LV Offset (LV オフセット ) 0ms LV lead configuration (LV リード構成 ) 単極 (LVtip>>Can)
29 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) セイフティモード (SAFETY MODE) 1-19 Noise Response ( ノイズレスポンス ) VOO Post-Shock Pacing Delay ( ショック後ペーシングディレイ ) 3 秒 警告 : MRI 検査中に装置が Safety ( セイフティ ) モードに入った場合 Bradycardia Pacing ( 徐脈ペーシング ) モードは OOO モードから VVI 単極に切り替わり 頻拍治療が再度有効になる これにより 患者は不整脈の誘発 不適切な治療 不適切なペーシング ペーシングの抑制あるいは不規則または断続的な補足やペーシングのリスクが高くなる バックアップ用除細動器 (Backup Defibrillator) Safety ( セイフティ ) モードが有効な場合 1 ゾーンの頻拍性不整脈の検出および治療を行うため 頻拍モードは自動的に Monitor + Therapy ( モニタ + 治療 ) にプログラムされる 頻拍モードは Safety モードの間 Off にプログラムすることもできる 注記 : Safety ( セイフティ ) モードで新たなエラーが検出されると 頻拍性不整脈の治療は無効になる Safety ( セイフティ ) モードでの頻拍性不整脈の治療では エピソードあたりの最大エネルギのコミッテッドショックは 5 回に制限される 頻拍性不整脈の検出および治療パラメータは 以下の固定値となる VF レート閾値 165min -1 遅延時間 1 秒 ショックの極性 initial ( 初期値 ) ショックの波形 biphasic ( 二相性 ) ショックのベクトル V-TRIAD マグネットを当てると 治療が直ちに抑制されるが 充電は継続する マグネットを 1 秒間置いた後 治療は中止 (Divert) され 検出できなくなる 検出を継続するには マグネットを 2 秒間外さなければならない また Safety ( セイフティ ) モードでは マグネットを置くとビープ音は発せられなくなる 警告 : MRI 検査中に装置が Safety ( セイフティ ) モードに入った場合 Bradycardia Pacing ( 徐脈ペーシング ) モードは OOO モードから VVI 単極に切り替わり 頻拍治療が再度有効になる これにより 患者は不整脈の誘発 不適切な治療 不適切なペーシング ペーシングの抑制あるいは不規則または断続的な補足やペーシングのリスクが高くなる
30 1-20 プログラマの使用方法 (USING THE PROGRAMMER/RECORDER/MONITOR) セイフティモード (SAFETY MODE)
31 2-1 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 第 2 章 本章には以下のトピックが含まれる " デバイスのモード (Device Mode)" " レートのセンシング (Rate Sensing)" " 心室検出 (Ventricular Detection)"
32 2-2 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) デバイスのモード (DEVICE MODE) デバイスのモード (Device Mode) Device Mode ( デバイスのモード ) では 必要な治療および検出をプログラムすることができる 心室頻拍モード (Ventricular Tachy Mode) Ventricular Tachy ( 心室頻拍 ) モードは 心室に対し利用可能な検出および治療機能を制御する ( 表 2-1 "Ventricular Tachy ( 心室頻拍 ) モード設定で利用できる機能 ") Ventricular Tachy ( 心室頻拍 ) モードは以下のモードにプログラムできる Off 心室性頻拍性不整脈の検出と自動心室治療を無効にする このモードは パルスジェネレータにリードを接続しているかどうかに関係なく 植込み時または摘出時に有用である Monitor Only ( モニタのみ ) 心室性頻拍性不整脈の検出およびエピソードの保存は行うが 患者に対して自動的に治療は行わない このモードは 代替可能な治療手段 ( 例えば 体外式除細動器など ) が直ちに使用できる手術直後あるいは EP テスト時 運動負荷時など管理された環境下で有用である Monitor + Therapy ( モニタ + 治療 ) すべての心室イベントの検出および心室治療が可能である 表 2-1. Ventricular Tachy ( 心室頻拍 ) モード設定で利用できる機能 装置の機能 Off ( オフ ) Ventricular Tachy ( 心室頻拍 ) モード Monitor Only ( モニタのみ ) Monitor + Therapy ( モニタ + 治療 ) Rate sensing ( レートのセンシング ) X a X X Bradycardia pacing ( 徐脈ペーシング ) X X X Ventricular Detection/Therapy History ( 心室イベントの検出 / 治療歴 ) X b X X STAT SHOCK ( 緊急用ショック ) X X X STAT PACE ( 緊急用ペース ) X X X Real-time annotated EGMs ( リアルタイム注釈付心内電位図 ) X X X Ventricular tachyarrhythmia detection ( 心室性頻拍性不整脈の検出 ) Commanded Ventricular ATP ( コマンド心室 ATP) X X c Commanded Ventricular Shock ( コマンド心室ショック ) X X Ventricular EP Test ( 心室 EP テスト ) X d X d Automatic ventricular tachyarrhythmia therapy ( 心室性頻拍性不整脈治療 ) a. Ventricular Tachy ( 心室頻拍 ) モードを Off にプログラムしたときに心室センシングを行うには Brady ( 徐脈 ) モードを心室センシングを行うモードにプログラムしな ければならない b. Off モードにプログラムされている間は 治療歴には STAT SHOCK ( 緊急用ショック ) のみが保存される c. Ventricular Tachy ( 心室頻拍 ) モードが Monitor + Therapy ( モニタ + 治療 ) のとき コマンド心室 ATP を使用するには EP Temp V Mode (EP Temp V モード ) を Monitor Only ( モニタのみ ) にプログラムしなければならない d. このモードですべての EP テストを実行できるわけではない X X X
33 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) デバイスのモード (DEVICE MODE) 2-3 電気手術器からの保護モード (Electrocautery Protection Mode) Electrocautery Protection ( 電気手術器からの保護 ) モードでは 出力および LRL の設定に基づき非同期ペーシングを行う 頻拍性不整脈の検出および治療機能は無効になる Electrocautery Protection ( 電気手術器からの保護 ) が有効になっている場合 Brady( 徐脈 ) モードは XOO モードに切り替わる (X は プログラムされた Brady モードによって決まる ) これ以外のペーシングパラメータは ペーシング出力も含め プログラム設定値を維持する Electrocautery Protection を有効にする前に Brady モードが Off になっていると Electrocautery Protection 中 Brady モードは Off のままになる 一度有効にした後は Electrocautery Protection でテレメトリを維持する必要はない Electrocautery Protection ( 電気手術器からの保護 ) をキャンセルすると 以下のモードが前のプログラム設定値に戻る Ventricular Tachy ( 心室頻拍 ) モード Brady/CRT ( 徐脈 /CRT) モード Electrocautery Protection ( 電気手術器からの保護 ) モードを有効にした後 PRM 画面上のメッセージを参照し Electrocautery Protection が有効であることを確認する Electrocautery Protection ( 電気手術器からの保護 ) が有効になっている場合 STAT SHOCK ( 緊急用ショック ) および STAT PACE ( 緊急用ペース ) を除き コマンドによる治療 誘導 診断テスト またはレポートの印刷は行われない Electrocautery Protection モード時のマグネットの使用は 頻拍モードに影響を与えない Electrocautery Protection モードが有効になっている場合 プログラムされたモードが心室ペーシングモードである場合 LV Offset (LV オフセット ) ゼロにて両心室ペーシングが行われる Electrocautery Protection モードを有効または無効にするには 次の手順を行う 1. PRM 画面の最上段の Tachy Mode ( 頻拍モード ) ボタンを選択する 2. Enable Electrocautery Protection (Electrocautery Protection を有効 ) のチェックボックスを選択する 3. Apply Changes ( 変更の適用 ) ボタンを選択して Electrocautery Protection モードを有効にする ダイアログボックスが現れ Electrocautery Protection が有効であることを示す 4. ダイアログボックスの Cancel Electrocautery Protection ( 電気手術器からの保護をキャンセル ) ボタンを選択して 前にプログラムしたモードに戻す Electrocautery Protection は PRM 上の STAT SHOCK ( 緊急用ショック ) キー STAT PACE ( 緊急用ペース ) キー または DIVERT THERAPY ( 治療の中止 ) キーを押してキャンセルすることもできる MRI Protection モード (MRI 保護モード ) (MRI Protection Mode) この機能は IS-1/DF4/IS4 リードが接続された本品で使用できる MRI Protection モード (MRI 保護モード ) の詳細な説明 MR Conditional 装置のリストおよび条件付き MRI 対応除細動システムの追加情報については ImageReady MR Conditional Defibrillation System MRI Technical Guide を参照すること 警告 : IS-1/DF4/IS4 リードが接続される本品は MR Conditional と見なされる MRI のすべての使用要件を満たさない場合 患者の MRI 検査は 植え込んだシステムでの MR Conditional 要件を満たさないことになる その場合 患者の重大な障害または死亡 あるいは植え込んだシステムの損傷につながるおそれがある 本マニュアルに記載されるその他すべての装置は MR Conditional ではない MR Conditional でない装置を植え込んでいる患者を MRI で走査してはならない 強力な磁場によってパルスジェネレータやリードシステムが損傷する場合があり その結果 患者の傷害または死亡につながるおそれがある
34 2-4 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) レートのセンシング (RATE SENSING) その他の警告 使用上の注意 使用要件 使用条件を満たす場合または満たさない場合に予想される有害事象については ImageReady MR Conditional Defibrillation System MRI Technical Guide を参照すること MRI Protection モード (MRI 保護モード ) では 除細動システムを MRI 環境に曝露することで生じるリスクを低減するために パルスジェネレータ機能の一部を変更する MRI Protection モード (MRI 保護モード ) には Tachy Mode ( 頻拍モード ) ボタンからアクセスする MRI Protection モードを選択すると MR Conditional な MRI 検査を実施する患者および患者のペーシングシステムの適合性と準備にアクセスできる 一連のダイアログボックスが表示される プログラミングに関する詳細な説明 使用要件 MRI に関連する警告と使用上の注意の全リストについては ImageReady MR Conditional Defibrillation System MRI Technical Guide を参照すること MRI Protection モード (MRI 保護モード ) では以下の状態になる 徐脈ペーシングが一時的に停止する 心臓再同期療法 (CRT) が一時的に停止する 頻拍治療が一時的に停止する ビープ音が無効になる ZIP テレメトリが一時的に停止する MRI Protection モード (MRI 保護モード ) は 手動で終了するか ユーザがプログラムする自動 MRI 保護タイムアウト期間を設定することで終了する (MRI Protection モードのプログラミングの説明については ImageReady MR Conditional Defibrillation System MRI Technical Guide を参照すること ) STAT PACE ( 緊急用ペース ) STAT SHOCK ( 緊急用ショック ) および DIVERT THERAPY ( 治療の中止 ) を押しても MRI Protection モードは終了する MRI Protection モードを終了すると すべてのパラメータ ( ビープ音以外 ) が前にプログラムされた設定に戻る 注記 : MRI 検査が実施されなかった場合は MRI Protection モード (MRI 保護モード ) 終了後にビープ音を再度有効にすることができる (" ビープ音機能 (Beeper Feature)"). レートのセンシング (Rate Sensing) レートのセンシングはあらゆる検出の判定に重要である 本パルスジェネレータは以下を利用して心周期長を決定する 心房および右心室の双極電極 レート感知のための Automatic Gain Control ( オートゲインコントロール ) (AGC) センシング回路 この回路は信号の振幅の変化 低下を補償することによってレートを確実にセンシングするように働く CRT と徐脈治療のために レート感知は右心室のセンシングイベントと心室ペーシングイベントを基に行われる レートと不応期の計算 (Calculating Rates and Refractory Periods) 本パルスジェネレータはレートを心周期ごとに評価する センスされた脱分極から周期長を測定し プログラムされた検出パラメータと比較する 本パルスジェネレータでは自己ペースイベントおよびセンスイベントに続いて不応期が設定される 自己イベントがこの期間に発現しても検出されない 不応期はノイズウィンドウとともに設定され 生理的な信号以外の信号をセンスすること および不必要な治療が行われることを防止している プログラム不可能な不応期は以下のとおり
35 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) レートのセンシング (RATE SENSING) 2-5 心房のセンスイベント後の心房不応期は 85ms DDD(R) および DDI(R) モードでの心房ペーシング後の心房不応期は 150ms 右心室のセンスイベント後の右心室不応期は 135ms キャパシタ充電後の不応期は 135ms ( 心房 / 心室ともに感知しない ) ショック放電後の不応期は 500ms ( 心房 / 心室ともに感知しない ) 心室レート閾値とゾーン (Ventricular Rate Thresholds and Zones) 本パルスジェネレータは センスされた右心室の各心周期間隔とプログラムされた Ventricular Tachyarrhythmia Rate Threshold ( 心室性頻拍性不整脈レート閾値 ) とを比較する Ventricular Tachyarrhythmia Zone ( 心室性頻拍性不整脈ゾーン ) は 1 つ以上のプログラムされた Ventricular Tachyarrhythmia Rate Threshold ( 心室性頻拍性不整脈レート閾値 ) によって規定される心拍数の範囲をいう Ventricular Tachyarrhythmia Zone は 1~3 つプログラムすることができ それぞれ別々の治療構成で治療することができる ( 表 2-2 " 心室レート閾値の構成の標準設定値 " 図 2-1 "Ventricular Tachy Detection ( 心室頻拍検出 ) の設定 ") 表 2-2. 心室レート閾値の構成の標準設定値 心室のゾーン構成 VT-1 ゾーン VT ゾーン VF ゾーン 1 ゾーン 200min -1 2 ゾーン 160min min -1 3 ゾーン 140min min min -1 図 2-1. Ventricular Tachy Detection ( 心室頻拍検出 ) の設定 隣接するゾーンでは レート閾値の差は 20min -1 以上必要である 最も低い Ventricular Tachyarrhythmia Rate Threshold ( 心室性頻拍性不整脈レート閾値 ) は MTR MSR MPR より 5min -1 以上高く設定しなければならない 最も低い Ventricular Tachyarrhythmia Rate Threshold ( 心室性頻拍性不整脈レート閾値 ) は LRL より 15min -1 以上高く設定しなければならない
36 2-6 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) レートのセンシング (RATE SENSING) CRT 放電ゾーンと頻拍性不整脈ゾーン (CRT Delivery Zone and Tachyarrhythmia Zones) 本装置は心拍数に基づいて各ゾーンで治療を行う 設定した LRL および MTR/MSR/MPR によって CRT が行われるゾーンまたは CRT が行われる範囲が決まる 頻拍性不整脈ゾーンは最下位の頻拍性不整脈ゾーンの低いレート閾値が境界となっている CRT が行われるゾーンと頻拍性不整脈ゾーンを重ねてプログラムすることはできない CRT が行われるゾーンの上限と頻拍性不整脈ゾーンの下限との間には 少なくとも 5min -1 の差がなければならない 心房情報の利用 (Use of Atrial Information) 心房レートは以下の目的で使用することができる 心房細動または心房粗動が認められる場合に心室治療を抑制する 心室レートが心房レートより速い場合は 治療抑制を解除 ( バイパス ) して心室治療を行う デュアルチャンバまたはシングルチャンバ Brady モードでは 心房センシングを On または Off にプログラムすることができる パルスジェネレータは 心房リードが植込まれているかどうかに関係なく心房センシングに応答する 心房リードの情報が有用でない臨床的状況もある ( 例えば 慢性心房細動 心房リードの予期せぬ事象または移動 心房接続口にプラグが差し込まれている等 ) 注意 : 心房リードが植込まれていない ( 代わりに接続口にプラグが差し込まれている ) か 心房リードが使われていないがヘッダに接続されたままの場合 装置のプログラミングは実際に使用されているリードのシリアルおよびタイプと一致している必要がある 心房リードが使用されていない場合には 装置が適切に作動するよう以下のプログラミングが推奨される 心房センシングが行われないように また 心房カウンタの増加を最小限にするよう 心房リードを Off にプログラムする 注記 : 心房リードを Off にプログラムしている場合には心房 EP テストを行ってはならない 注記 : DDI(R) または DDD(R) のモードで心房センシングを Off にプログラムすると 行われる心房ペーシングはいずれも非同期になる また 心房センシングを必要とする機能が想定どおりに動作しないことがある 心房ペーシングが行われないように また 心房の情報を利用して徐脈ペーシングが行われないよう Brady ( 徐脈 ) モードを VVI または VVI(R) にプログラムする 心房の測定値に基づいて治療が決定されないように 次の心室検出強化機能を Off にプログラムする Initial and Post-Shock V Rate > A Rate ( 初期およびショック後心室レート > 心房レート ) (Onset/Stability) Initial and Post-Shock AFib Rate Threshold ( 初期検出およびショック後の心房細動レート閾値 ) (Onset/Stability) Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) (Rhythm ID) 注記 : Stability の設定も確認し 必要に応じて調整する 心房の診断 ( 例えば心房の振幅およびインピーダンスなど ) を無効にするため Atrial Intrinsic Amplitude ( 心房自己振幅 ) および Atrial Impedance ( 心房インピーダンス ) の日常測定を Off にプログラムする 退院後のフォローアップ中は 心房のリアルタイム EGM の選択を解除する
37 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-7 心房リードを使用する場合には これらのプログラミングの調整を見直し 心房リード使用時のプログラムにパルスジェネレータを設定すること 心室検出 (Ventricular Detection) 心室イベントの検出は以下の要素で構成される 心室初期検出 再確認 / コミッテッドショック 再検出およびショック後検出 心室初期検出の基準は Rate ( レート ) および Duration ( 遅延時間 ) のプログラムパラメータから成る 検出基準には 初期およびショック後の心室検出時に使用して Rate と Duration 以外の特異性を持たせる以下の検出強化機能のうちいずれかが含まれる Onset/Stability Rhythm ID パルスジェネレータは検出基準に合致したと判定したときに心室治療を開始する 次のすべてに該当したとき心室検出基準に合致する Duration ( 遅延時間 ) を通じて心室ゾーンの検出ウィンドウが満たされている 心室ゾーンの Duration ( 遅延時間 ) が終了する 上位の心室ゾーンの検出ウィンドウが満たされていない 検出強化 (On にプログラムされている場合 ) が治療を指示 最後に検出された間隔がその心室ゾーンにある 上の基準に合致しない場合には治療は開始されず パルスジェネレータは間隔の評価を継続する 警告 : MRI Protection モード (MRI 保護モード ) では 頻拍治療が一時的に停止する 患者が MRI 検査を受ける前に PRM を使って条件付き MRI 対応除細動システムを MRI Protection モードにプログラムしなければならない MRI Protection モードでは頻拍治療が無効になる システムは心室性不整脈を検出せず パルスジェネレータが元の通常動作にプログラムされるまで患者には ATP やショック除細動治療が行われない パルスジェネレータが MRI Protection モードにある間 頻拍保護がない状態に臨床的に耐えられると判断された患者だけにスキャンを実施すること 心室検出強化機能 (Ventricular Detection Enhancement Suites) 以下の心室検出強化機能のうちいずれかをプログラムし Rate ( レート ) と Duration ( 遅延時間 ) に特異性を持たせることができる ( 表 2-3 " ゾーンごとに利用可能な検出強化機能 ") Rhythm ID Onset/Stability VF ゾーンでは検出強化機能は利用できない 表 2 3. ゾーンごとに利用可能な検出強化機能 VT-1 ゾーン VT ゾーン VF ゾーン a 3 ゾーン構成 Rhythm ID Onset/Stability Rhythm ID Onset/Stability d なし 3 ゾーン構成 (Monitor Only ( モニタのみ ) のゾーンを含む ) b c なし Rhythm ID Onset/Stability なし
38 2-8 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 表 2 3. ゾーンごとに利用可能な検出強化機能 ( 続き ) VT-1 ゾーン VT ゾーン VF ゾーン 2 ゾーン構成 Rhythm ID Onset/Stability なし 2 ゾーン構成 (Monitor Only ( モニタのみ ) のゾーンを含む ) b なしなし 1 ゾーン構成なし a. 3 ゾーン構成で検出強化機能が有効になっている場合には VT-1 ゾーンと VT ゾーンの両方に適用される b. 複数ゾーン構成の最下位ゾーンでは そのゾーンが Monitor Only ( モニタのみ ) ゾーンとして使用される場合には検出強化機能を利用できない ( そのゾーンには治療はプログラムされない ) c. 3 ゾーン構成にプログラムされ VT-1 が Monitor Only ( モニタのみ ) に VT ゾーンで検出強化機能が On に設定されている本装置において Monitor Only ゾーンで頻拍が Initial Detection ( 初期検出 ) の基準に合致し 亢進して VT ゾーンで検出された場合 調律の識別機能が適用される この場合 初期検出が再開され VT ゾーンで検出強化機能が利用できる d. Shock if Unstable ( 不安定な場合ショック放電 ) は 3 ゾーン構成の VT ゾーンで使用できる唯一の Onset/Stability 検出強化機能である (Monitor Only ( モニタのみ ) ゾーンのない 3 ゾーン構成のみに適用 ) 注記 : どの適応疾患についても 一方の検出強化機能がもう一方より優れていることを示唆する臨床データはない このため 検出強化の特異性を個々にプログラムし 評価することを推奨する Rhythm ID Rhythm ID は心房および心室の間隔の分析に加え Vector Timing and Correlation ( ベクトルタイミングと相関 ) の分析によって 患者の調律を治療する (VT) か治療を抑制する (SVT) かを判断する Rhythm ID では ショック EGM とレート EGM を用いてベクトルタイミングと相関を分析する このデータを基に 患者の正常洞調律の参照テンプレートを保存する Rhythm ID の分析中 本パルスジェネレータは心室レートが心房レートより速いかどうかを判断する 心房レートより速い場合には治療が開始される 心室レートが心房レートより遅い場合には Rhythm ID は以下の基準を評価して治療を抑制するか開始するかを判断する Initial Detection ( 初期検出 ) 中の Vector Timing and Correlation ( ベクトルタイミングと相関 ) の分析では調律と保存されている参照テンプレートとを比較して SVT であるかどうかを判断する 調律が SVT であると判定されると 治療が抑制される RhythmMatch Threshold (RhythmMatch 閾値 ) のある装置では 患者の調律と参照テンプレートの相関がプログラムされた RhythmMatch Threshold と等しいかこれを上回る場合 その調律は SVT と判定され 治療が抑制される (" ベクトルタイミングと相関 (Vector Timing and Correlation)") Vector Timing and Correlation ( ベクトルタイミングと相関 ) によって SVT と判定されない場合 Stability および AFib Rate Threshold ( 心房細動レート閾値 ) によって心室調律が不安定かどうか 心房レートが速いかどうかが判断される 心室調律が不安定で心房レートが速い場合 調律は SVT と判定され 治療が抑制される Rhythm ID は 以下の構成に関しては心房検出基準 (V Rate > A Rate ( 心室レート > 心房レート ) または AFib Rate Threshold ( 心房細動レート閾値 ) を超える A Rate ( 心房レート )) を考慮しない Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) が Off にプログラムされている場合のデュアルチャンバ装置 このように構成された場合 Initial Detection ( 初期検出 ) では Stability は評価されない これは心房リードの問題が起こった場合に有用である このような設定では SVT と判定された場合 (Vector Timing and Correlation ( ベクトルタイミングと相関 ) により判断 ) Initial Detection で治療が抑制される SVT と判定されない場合には治療が開始される
39 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-9 装置が自動的に Rhythm ID の参照テンプレートを取得する方法は 受動的と能動的の 2 通りある 心室ペーシングが頻繁に行われている患者では能動的な方法が有用である 受動的な方法を有効にした場合 本パルスジェネレータはプログラムされた徐脈ペーシングの設定値を利用して Rhythm ID の参照テンプレートの収集を 2 時間ごとに試みる 更新は Storage ( 保管 ) モードが解除されてから 2~4 時間後に始まる 能動的な方法が有効で 前回参照テンプレートの収集に成功してから 7 日間が経過すると 装置は徐脈パラメータを調節し 28 時間ごとに患者の自己調律を自動的に分析する Rhythm ID の参照テンプレートが更新されると 以下のことが行われる 1. 患者が安静状態にあることを確認する ( 加速度センサの入力により測定 ) 2. 制御されたペーシングレートがプログラムされた Rhythm ID Fallback LRL (Rhythm ID フォールバック LRL) まで低下することができるようにする この Fallback ( フォールバック ) 時には以下のことが行われる ペーシングモードを ( 設定した徐脈ペーシングモードに応じて ) 一時的に DDI VDI VVI AAI または Off に切り替え AV Delay (AV ディレイ ) を最大 400ms まで延長する Biventricular Trigger ( 両心室トリガ ) Rate Smoothing ( レートスムージング ) ATR Rate Hysteresis ( レートヒステリシス ) Rate Search Hysteresis ( レートサーチヒステリシス ) およびダイナミックプログラミング ( ダイナミック VRP を除く ) は一時中止される ペーシング部位は Biventricular ( 両心室 ) に LV Offset (LV オフセット ) は 0 に設定される 3. Fallback ( フォールバック ) 後 ペーシングパラメータは通常のプログラムパラメータに戻る Fallback は 1 日 1 回だけ行われ 通常 1 分以内に終了する Rhythm ID の参照テンプレートの取得を手動でコマンドする方法もある 注記 : Rhythm ID が有効になっていない場合でも 手動で参照テンプレートの更新を行うことができる 不整脈が起こった場合には これにより装置は Vector Timing and Correlation ( ベクトルタイミングと相関 ) 分析を行うことができ RhythmMatch Threshold (RhythmMatch 閾値 ) のある装置では エピソードデータ中の不整脈の RhythmMatch 測定値を記録することができる ただし Vector Timing and Correlation 分析の結果は患者の調律が VT か SVT かを判断するためには使用されない 手動で Rhythm ID 参照テンプレートを更新するとき パルスジェネレータは以下のことを実行する 1. 制御されたレートがプログラムされた Rhythm ID Fallback LRL (Rhythm ID フォールバック LRL) まで低下することができるようにする この Fallback ( フォールバック ) 時には以下のことが行われる 一時的にプログラムされた Manual Rhythm ID Brady ( 手動 Rhythm ID 徐脈 ) モードに切り替え AV Delay (AV ディレイ ) を最大 400ms まで延長する Biventricular Trigger ( 両心室トリガ ) Rate Smoothing ( レートスムージング ) ATR Rate Hysteresis ( レートヒステリシス ) Rate Search Hysteresis ( レートサーチヒステリシス ) およびダイナミックプログラミング ( ダイナミック VRP を除く ) は一時中止される ペーシング部位は Biventricular ( 両心室 ) に LV Offset (LV オフセット ) は 0 に設定される 2. Fallback ( フォールバック ) 後 ペーシングパラメータは通常のプログラムパラメータに戻る これは通常 1 分以内に終了する 注記 : Rhythm ID Fallback LRL (Rhythm ID フォールバック LRL) の設定は 正常な洞調律が促進されるように選択する ( 例えば 正常房室結節伝導 ) LRL を 50min -1 未満 ( 患者の心室エスケープレートに近いレート ) に設定するときは注意しなければならない Rhythm ID 更新時の心室エスケープ調律が認められる場合には不適切な治療が決定される可能性がある
40 2-10 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 注記 : 新たな参照テンプレートを取得するまで 取得した Rhythm ID 参照テンプレートが Vector Timing and Correlation ( ベクトルタイミングと相関 ) の分析に使用される 注記 : ショック放電直後に手動による Rhythm ID 参照テンプレートの更新をコマンドしてはならない ショックによる EGM 波形の変化が正常に戻るには数分かかる Rhythm ID を使用する際は以下のことを考慮すること Rhythm ID は Duration ( 遅延時間 ) 終了後に治療を抑制するかどうか決定する 治療の抑制を決定した場合 Rhythm ID (Vector Timing and Correlation ( ベクトルタイミングと相関 ) V Rate > A Rate ( 心室レート > 心房レート ) AFib Rate Threshold ( 心房細動レート閾値 ) Stability を含む ) は引き続き心拍ごとに再評価される Sustained Rate Duration (SRD) ( 治療遅延時間 ) 機能を使用すると プログラムされた SRD の期間のみ Rhythm ID による治療の抑制が行われる VF ゾーンでは Rhythm ID は治療を抑制しない 心室細動レート閾値を速い調律のレートより低くプログラムすると Rhythm ID はそのリズムについては治療を抑制しない Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を On にプログラムすると 心室レートが心房レートより速い場合 Rhythm ID は治療を抑制しない Rhythm ID の参照テンプレートを取得していない場合 Vector Timing and Correlation ( ベクトルタイミングと相関 ) の分析を行うことができないため Rhythm ID は Stability および AFib Rate Threshold ( 心房細動レート閾値 ) のみを利用して VT と SVT を識別する さらに Rhythm ID の心房検出基準を使用せず 参照テンプレートを取得していない場合には Initial Detection ( 初期検出 ) 中に検出強化機能は評価されない Onset/Stability Onset/Stability の検出強化機能では 心周期間隔を分析して患者の調律を治療する (VT) か治療を抑制する (SVT) かを判断する Onset/Stability では 調律の識別の種類を心房性頻拍性不整脈 洞性頻脈 または多形性心室頻拍に設定することにより 検出強化をプログラムすることができる ( 表 2-4 " ゾーンごとに利用可能な Onset/ Stability の調律識別 ") 表 2-4. ゾーンごとに利用可能な Onset/Stability の調律識別 VT-1 ゾーン VT ゾーン VF ゾーン 3 ゾーン構成 Atrial Tachyarrhythmia ( 心房性頻拍性不整脈 ) Sinus Tachycardia ( 洞性頻脈 ) Polymorphic VT ( 多形性心室頻拍 ) a なし 3 ゾーン構成 (Monitor Only ( モニタのみ ) のゾーンを含む ) b c なし Atrial Tachyarrhythmia ( 心房性頻拍性不整脈 ) Sinus Tachycardia ( 洞性頻脈 ) なし Polymorphic VT ( 多形性心室頻拍 ) a 2 ゾーン構成 Atrial Tachyarrhythmia ( 心房性頻拍性不整脈 ) なし Sinus Tachycardia ( 洞性頻脈 ) Polymorphic VT ( 多形性心室頻拍 ) a
41 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-11 表 2-4. ゾーンごとに利用可能な Onset/Stability の調律識別 ( 続き ) VT-1 ゾーン VT ゾーン VF ゾーン 2 ゾーン構成 (Monitor Only ( モニタのみ ) のゾーンを含む ) b なしなし 1 ゾーン構成なし a. Polymorphic VT Discrimination ( 多形性心室頻拍識別 ) は VT ゾーンのみに利用できる b. 複数ゾーン構成の最下位ゾーンでは そのゾーンが Monitor Only ( モニタのみ ) ゾーンとして使用される場合には調律の識別機能を利用できない ( そのゾーンには治療はプログラムされない ) c. 3 ゾーン構成にプログラムされ VT-1 が Monitor Only ( モニタのみ ) に VT ゾーンで検出強化機能が On に設定されている本装置において Monitor Only ゾーンで頻拍が Initial Detection ( 初期検出 ) の基準に合致し 亢進して VT ゾーンで検出された場合 調律の識別機能が適用される この場合 初期検出が再開され VT ゾーンで検出強化機能が利用できる 再確認 / コミッテッドショック (Reconfirmation/Committed Shock) Reconfirmation ( 再確認 ) はショックのためのキャパシタ充電中および充電完了直後に行われる監視のことをいう Committed Shock( コミッテッドショック ) パラメータを Off にプログラムすると 再確認を行った後にショックを放電する 心室再検出 (Ventricular Redetection) 以下に続いて Ventricular Redetection ( 心室再検出 ) が行われる 心室治療の実行 再確認分析による治療の中止 ( 再確認後中止 ) 強制的な治療の中止 検出が合致しても実行できる治療がない場合 (VT-1 ゾーンが Monitor Only ( モニタのみ ) にプログラムされ Initial Detection ( 初期検出 ) が再開した場合を除く ) 再検出は Initial Detection ( 初期検出 ) と同じ心室検出ウィンドウおよび設定した頻拍レート閾値で頻拍性不整脈の有無を確認する Initial Detection ( 初期検出 ) と Redetection ( 再検出 ) の主な相違点は 使用する Duration ( 遅延時間 ) パラメータと利用可能な検出強化機能である 心室ショック治療が放電されると 以下のことが行われる 再検出遅延時間は Post-shock Duration ( ショック後遅延時間 ) のパラメータ値によって決まる 再検出中は検出強化機能 (Onset Shock if Unstable ( 不安定な場合ショック放電 ) Vector Timing and Correlation ( ベクトルタイミングと相関 ) を除く ) が利用できる 心室 ATP が実行されるか 治療が中止される あるいは利用できなくなると 以下のことが行われる 再検出遅延時間は Redetection Duration ( 再検出遅延時間 ) パラメータによって決まる 再検出中は検出強化機能 (Shock if Unstable ( 不安定な場合ショック放電 ) 以外 ) は利用できない 適切であるとされた遅延時間 (Redetection ( 再検出 ) または Post-Shock ( ショック後 )) がすべてのゾーンに 各ゾーンでプログラムされた数値で適用される
42 2-12 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 心室ショック後検出強化機能 (Ventricular Post-shock Detection Enhancements) On にプログラムすると Post-shock Duration ( ショック後遅延時間 ) 後に以下の心室ショック後検出強化機能が有効になる Post-shock V Rate > A Rate ( ショック後心室レート > 心房レート ) Post-Shock AFib Rate Threshold ( ショック後心房細動レート閾値 ) Post-shock Stability ( ショック後スタビリティ ) Post-shock SRD ( ショック後治療遅延時間 ) Post-shock Rhythm ID ( ショック後 Rhythm ID) (AFib Rate Threshold ( 心房細動レート閾値 ) Stability V Rate > A Rate ( 心室レート > 心房レート ) SRD を利用 ) Rhythm ID を除き ショック後検出強化はすべて初期の検出強化と同じ様式で行われる ( ショック後に Rhythm ID Vector Timing and Correlation ( ベクトルタイミングと相関 ) は利用できない ) Post-shock Stability ( ショック後スタビリティ ) はショック放電によって誘発された心房細動等が原因で不必要な追加のショック放電が行われないようにするために使用することができる ( 図 2-2 "Post-shock Duration ( ショック後期間 ) と Post-shock Stability ( ショック後スタビリティ ) 分析 ") AFib Rate Threshold ( 心房細動レート閾値 ) は Post-shock Stability ( ショック後スタビリティ ) と併用することで さらに心房細動の識別が向上し 心房細動に対してパルスジェネレータが不必要な心室ショック放電を行うことを防止できる ショック 最下位ゾーンの検出ウィンドウ満たす Stability が評価される 安定している場合充電 - 放電 放電不安定なとき治療抑制 ショック後 SRD タイマ開始 0 秒 検出ウィンドウが満たされている限り SRD 中はショック後 Stability 分析が継続される Stability が満たされると 充電 - 放電 ショック後 SRD 終了 治療が SRD において抑制されていた場合は 充電およびショック放電が行われる 15 秒 0 秒ショック後 Duration ( 遅延時間 ) が最下位ゾーンで開始 5 秒 ショック後 Duration ( 遅延時間 ) 終了 20 秒 ショック後 Duration ( 遅延時間 ) = 5 秒ショック後 SRD = 15 秒図 2-2. Post-shock Duration ( ショック後遅延時間 ) と Post-shock Stability ( ショック後スタビリティ ) 分析 心室検出の詳細 (Ventricular Detection Details) パルスジェネレータは以下の情報を利用して適切な治療の実行を決定する 心室検出ウィンドウ 遅延時間パラメータ 再検出遅延時間およびショック後遅延時間 心室エピソード 心室検出強化 心室検出ウィンドウ (Ventricular Detection Windows) 確実な治療が行われるには 患者の調律の正確な区分が重要である 適切な治療を行うために本パルスジェネレータは検出ウィンドウによって頻拍を区分している
43 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-13 各ゾーンには右心室の 10 個の最新 R-R 間隔を観察している検出ウィンドウがある 観察した最新の R-R 間隔は各ゾーンにプログラムされたレート閾値と比較され 各検出ウィンドウの中で Fast ( レート閾値より高い ) Slow ( レート閾値より低い ) と区分される 本パルスジェネレータは 連続する 3 つの間隔が Fast と判断されると エピソードに対する準備を行う 10R-R のうち 8R-R が Fast と判断されると検出ウィンドウが満たされ エピソードが宣言される 検出ウィンドウがさらに 10R-R のうち 6R-R が Fast として判断されると検出ウィンドウは引き続き満たされる Fast が 6R-R より少なくなると そのゾーンの検出ウィンドウは満たされない そのゾーンの検出ウィンドウが再度満たされるには 再び 10R-R のうち 8R-R が Fast と区分されなければならない ( 図 2-3 " 心室検出ウィンドウを満たす ") VF 検出ウィンドウ 間隔 (ms) 右心室 10 間隔のうち 6 間隔が Fast VF 検出ウィンドウは満たされない 10 間隔のうち 7 間隔が Fast VF 検出ウィンドウは満たされない 10 間隔のうち 8 間隔が Fast VF 検出ウィンドウは満たされる 10 間隔のうち 7 間隔が Fast VF 検出ウィンドウは満たされたままである 10 間隔のうち 6 間隔が Fast VF 検出ウィンドウは満たされたままである 10 間隔のうち 5 間隔が Fast VF 検出ウィンドウはもはや満たされない 10 間隔のうち 6 間隔が Fast VF 検出ウィンドウはまだ満たされない 1 ゾーン構成 VF ゾーンレート = 150min -1 (bpm) = 400ms S = Slow F = Fast 10 間隔のうち 7 間隔が Fast VF 検出ウィンドウはまだ満たされない 10 間隔のうち 8 間隔が Fast VF 検出ウィンドウは再び満たされた 図 2 3. 心室検出ウィンドウを満たす 高いゾーンの Rate Threshold ( レート閾値 ) は低いゾーンの Rate Threshold より高いレートにプログラムされているので 高いゾーンの検出ウィンドウの R-R 間隔が Fast と区分されているときは当然低いゾーンの検出ウィンドウも Fast と区分される ( 図 2-4 " 心室検出ウィンドウの相互干渉 2 ゾーン構成 ") VFゾーンレート = 200min -1 (bpm) = 300ms VTゾーンレート = 150min -1 (bpm) = 400ms S = Slow F = Fast 10 間隔のうち 8 間隔が Fast VF 検出ウィンドウは満たされる 10 間隔のうち 7 間隔が Fast VF 検出ウィンドウは満たされない 10 間隔のうち 6 間隔が Fast VF 検出ウィンドウは満たされない VF 検出ウィンドウ 間隔 (ms) VT 検出ウィンドウ 10 間隔のうち 6 間隔が Fast VF 検出ウィンドウは満たされない 10 間隔のうち 7 間隔が Fast VF 検出ウィンドウは満たされない 図 2-4. 心室検出ウィンドウの相互干渉 2 ゾーン構成 10 間隔のうち 8 間隔が Fast VF 検出ウィンドウは満たされる
44 2-14 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 遅延時間パラメータ (Duration Parameter) Duration ( 遅延時間 ) パラメータは 治療を実行する前に各ゾーンで調律を維持しなければならない時間の長さを測定するタイマである それぞれのゾーンの検出ウィンドウが満たされると Duration タイマが開始する プログラムされた遅延時間が終了するまで各々心拍間隔を評価している 注記 : Duration タイマは心周期に同期して検査されるため プログラムされた Duration は完全な 1 心周期の長さより長くなることがある そのゾーンの検出ウィンドウが満たされている間 Duration タイマは経過する Duration が終了したとき最後に検出された間隔がそのゾーンにある場合 検出が合致したものと認識され 治療が開始する ( プログラムされた検出強化によって治療が抑制されないものとする ) ( 図 2-5 "Ventricular Duration ( 心室遅延時間 ) タイマ ") 検出された最後の R-R 間隔がそのゾーンにない場合 治療は始まらない 間隔が最初のゾーンに戻るまで あるいは検出ウィンドウが満たされなくなるまでその後の間隔がチェックされる ( 図 2-6 " 最後に検出された間隔 ") Duration 中いずれかの時点で あるゾーンの検出ウィンドウで検出した間隔が 10 間隔中 6 間隔より少なかった場合 そのゾーンの Duration は 0 にリセットされる ( 図 2-7 "Ventricular Duration ( 心室遅延時間 ) のリセット ") 検出ウィンドウが再び満たされると Duration が再度始まる 右心室 VT Duration ( 遅延時間 ) 内で VT 検出ウィンドウは満たされている 検出された VT VT Duration ( 遅延時間 )1-30 秒 VT 検出ウィンドウが満たされた VT Duration ( 遅延時間 ) 開始 VT 期間は終了し 次に検出された間隔は VT ゾーン内にあり 検出基準に合致する ATP 治療が開始される 検出ウィンドウが満たされると Duration が始まり 心室検出ウィンドウを満たしている間 遅延時間は経過する Duration が終了し 次に検出された間隔が同じ心室ゾーン内にあるとき 検出が合致する 図 2 5. Ventricular Duration ( 心室遅延時間 ) タイマ 右心室 VT Duration ( 遅延時間 ) 内で VT 検出ウィンドウは満たされている 検出された VT VT Duration ( 遅延時間 )1-30 秒 VT 検出ウィンドウが満たされた VT Duration ( 遅延時間 ) 開始 図 2 6. 最後に検出された間隔 VT Duration ( 遅延時間 ) は終了したが 最後に検出された間隔は同じゾーン内にないので このゾーンでの検出基準に合致しない このゾーンの治療は始まらない
45 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-15 右心室 Fast が 10 間隔のうち 6 間隔より少なくなり VT 検出ウィンドウはもはや満たされない 検出された VT VT Duration ( 遅延時間 )1-30 秒 VT Duration ( 遅延時間 ) の再開には 10 間隔のうち 8 間隔が Fast に分類されなければならない VT 検出ウィンドウが満たされた VT Duration ( 遅延時間 ) 開始 Duration 内で 検出ウィンドウが満たされなくなったため Duration はリセットされた VT Duration ( 遅延時間 ) は 0 にリセットされる VT Duration ( 遅延時間 ) は 検出ウィンドウが再び満たされると開始する 図 2 7. Ventricular Duration ( 心室遅延時間 ) リセット Duration は それぞれの心室ゾーンにプログラムされる プログラムされたゾーン構成によって異なる数値のプログラムも可能である ( 表 2-5 " 心室ゾーンと構成別 Duration ( 遅延時間 ) プログラム範囲 ") 下位の心室レートゾーンでは 上位の心室レートゾーンの Duration と同等かそれ以上の長さにプログラムしなければならない 非持続性不整脈に対して装置が治療を開始するのを防止するために 長い Duration を選択することもできる 表 2-5. 心室ゾーンと構成別 Duration ( 遅延時間 ) プログラム範囲 構成 VT-1 ゾーン a VT ゾーン a VF ゾーン b 1 ゾーン 1~15 秒 2 ゾーン 1~30 秒 1~15 秒 3 ゾーン 1~60 秒 1~30 秒 1~15 秒 a. VT-1 および VT ゾーンの最大再検出遅延時間は 15 秒 b. VF ゾーンでは 再検出およびショック後の遅延時間は 1 秒に固定されている 複数ゾーン構成の遅延時間 (Duration in a Multi-zone Configuration) Duration ( 遅延時間 ) タイマは各心室ゾーンでそれぞれ独自に経過する もし不整脈が最も高いゾーンで検出されたとき そのゾーンの Duration タイマは下のゾーンのタイマより優先される すなわち 下位ゾーンの Duration タイマが継続して経過している場合であっても 上位ゾーンの Duration タイマが作動経過している間は下位の Duration タイマは無視される 下位ゾーンの Duration タイマが終了したかどうかにかかわらず 上位ゾーンの Duration が終了し 検出が合致したときは そのゾーンでの治療が開始される 上位ゾーンの検出ウィンドウが満たされていない場合には 下位ゾーンの Duration タイマが利用される 下位の心室ゾーンの遅延時間が合致し 上位の心室ゾーンの検出ウィンドウが満たされなくなったとき プログラムされた下位ゾーンの治療が開始される ( 図 2-8 " 心室 Duration ( 遅延時間 ) の相互干渉 2 ゾーン構成 充電 " 図 2-9 " 心室 Duration ( 遅延時間 ) の相互干渉 2 ゾーン構成 充電遅延 ")
46 2-16 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 検出された VF VF 検出ウィンドウが満たされた VF Duration ( 遅延時間 ) 開始 VF Duration ( 遅延時間 ) 1 秒 VF 検出ウィンドウは満たされたままである VF Duration ( 遅延時間 ) が終了し 検出基準に合致した 充電開始 充電中に VT Duration ( 遅延時間 ) は終了しているが 無視される 充電 検出された VT VT Duration ( 遅延時間 ) 5 秒 VT 検出ウィンドウが満たされた VT Duration ( 遅延時間 ) 開始 図 2 8. 心室 Duration ( 遅延時間 ) の相互干渉 2 ゾーン構成 充電 VF 検出ウィンドウが満たされた VF Duration ( 遅延時間 ) 開始 VF 検出ウィンドウが満たされなくなった VF Duration ( 遅延時間 ) は満たされていない VT 検出基準に合致 検出された VF VF Duration ( 遅延時間 ) 1 秒 検出された VT VT Duration ( 遅延時間 ) 5 秒 充電 VT 検出ウィンドウが満たされた VT Duration ( 遅延時間 ) が終了 VF 検出ウィンドウ VT Duration ( 遅延時間 ) 開始 が満たされているため 検出基準に合致しない 図 2 9. 心室 Duration ( 遅延時間 ) の相互干渉 2 ゾーン構成 充電遅延 心室再検出遅延時間およびショック後遅延時間 (Ventricular Redetection Duration and Post-shock Duration) 心室再検出中は Duration ( 遅延時間 ) パラメータを使用して頻拍性不整脈の有無を確認する ATP 治療後 (QUICK CONVERT ATP ( クイックコンバート ATP) を除く ) 再確認後に治療が中止された後 手動で治療を中止した後 あるいは検出が合致しても実施できる治療がない場合 Redetection Duration ( 再検出遅延時間 ) が適用される ( 図 2-10 " 心室 ATP 後の再検出 ") ショック放電後は Post-shock Duration ( ショック後遅延時間 ) が適用される ( 図 2-11 " 心室ショック放電後の再検出 ") Redetection Duration ( 再検出遅延時間 ) は複数ゾーン構成の下位の心室ゾーンでプログラム可能である VF ゾーンではプログラムできない Post-shock Duration ( ショック後遅延時間 ) も同様にプログラムできる 下位のレートゾーンでプログラムされた数値は 上位のゾーンでプログラムされた数値と同等かそれ以上の長さに設定しなければならない 治療までの時間を短くするために 複数ゾーン構成での VT-1 および VT ゾーンのの Redetection Duration ( 再検出遅延時間 ) は 5 秒以内にプログラムすることが推奨されている 複数ゾーン構成での VT-1 および VT ゾーンの Post-shock Duration ( ショック後遅延時間 ) は 5 秒以内にプログラムすることが推奨されている ただし ショックによって誘発された非持続性で 心室固有の調律が促進された高レート心室調律 (Accelerated Idioventricular Rhythm AIVR) または心房細動が存在する場合などは 長い遅延時間をプログラムすることを考慮する 長い遅延時間では 再検出が合致する前に調律のレートが下がる可能性がある
47 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-17 無視 無視 ATP 治療 10 間隔のうち 8 間隔が Fast 検出ウィンドウは満たされた 3 秒 ATP 治療 10 間隔のうち 8 間隔の Fast を監視 初期検出基準に合致 ATP 治療がプログラムされている 再検出期間のプログラム値は 3 秒 再検出の開始 再検出遅延時間開始 再検出遅延時間終了 検出基準に合致 再検出の開始 図 心室 ATP 後の再検出 無視 無視 ショック ショック 充電 8 間隔が Fast 3 秒 充電 10 間隔のうち 8 間隔の Fast を監視 初期検出基準に合致 ショック治療がプログラムされている ショック後 Duration ( 遅延時間 ) は 3 秒 再検出の開始 図 心室ショック放電後の再検出 ショック後 Duration ( 遅延時間 ) 開始 ショック後 Duration ( 遅延時間 ) 終了 検出基準に合致 再検出の開始 心室エピソード (Ventricular Episodes) 本品では Fast が連続して 3 拍検出されると パルスジェネレータは検出ウィンドウが満たされるよう監視を始める いずれかのゾーンの検出ウィンドウが満たされると パルスジェネレータは以下のことを実行する 心室エピソードの開始を宣言する エピソード番号を増やす 治療歴データおよび電位図の保存にメモリを割り当てる 検出ウィンドウが満たされたゾーンで遅延時間タイマを開始する すべての検出ウィンドウを満たせず 一定の時間満たされない状態が経過すると 心室エピソードの終了が宣言される いずれかのゾーンの検出ウィンドウを満たすと 検出ウィンドウを満たしたゾーンで心室エピソードの開始が宣言され 遅延時間タイマが開始する すべての検出ウィンドウを満たせず 一定の時間満たされない状態が経過すると 心室エピソードの終了が宣言される すべての装置では 各心室頻拍エピソードは Treated( 治療された ) エピソードまたは Non-Treated( 治療されなかった ) エピソードに分類される ( 図 2-12"Treated ( 治療された ) エピソード 心室モードは Monitor + Therapy ( モニタ + 治療 ) ATP が行われた " から図 2-16 "Treated ( 治療された ) エピソード 心室モードは Monitor + Therapy ( モニタ + 治療 ) End-of-Episode ( エピソード終了 ) タイマは 0 にリセット ")
48 2-18 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 治療されたエピソードは 治療が行われるエピソード 治療されなかったエピソードは 治療が行われないエピソード 治療されたエピソードの場合 End-of-Episode ( エピソード終了 ) タイマは治療が行われた後に始まる 治療されなかったエピソードでは End-of-Episode タイマはすべての検出ウィンドウを満たしていないとパルスジェネレータが認識した時点から始まる Initial Detection ( 初期検出 ) 初回治療を再度使用するために患者が安定した状態であることを確認する目的で End-of-Episode までの時間が設定されている 最後に行われた治療後に一定の期間 検出ウィンドウを満たさない時間が経過するとエピソードの終了が宣言される ( 表 2-6 "End-of-Episode ( エピソード終了 ) タイマ ") End-of-Episode タイマの経過中にいずれかの検出ウィンドウを満たすと End-of-Episode タイマはゼロにリセットされる 治療が実施されるかすべての検出ウィンドウが満たされなくなると End-of-Episode タイマは再び始まる ( 図 2 16 "Treated ( 治療された ) エピソード 心室モードは Monitor + Therapy ( モニタ + 治療 ) End-of-Episode ( エピソード終了 ) タイマは 0 にリセット ") ひとたびエピソードの終了 ( 完了 ) が宣言されると パルスジェネレータは次の頻拍性不整脈の初期検出および治療を始める 表 2-6. End-of-Episode ( エピソード終了 ) タイマ エピソードの区分 Ventricular End-of-Episode Timer ( 心室のエピソード終了タイマ ) ( エピソードの終了宣言に必要な経過時間 ) Non-Treated ( 治療されなかった ) Treated (only ATP therapy delivered) ( 治療された (ATP 治療のみ行われた )) Treated ( ショック治療の放電が行われた ) 10 秒 10 秒 30 秒 注記 : 頻拍モードが再プログラムされるか End-of-Episode ( エピソードの終了 ) 前に誘発またはリードテストが試されるか あるいは心室検出または心室治療パラメータが再プログラムされると エピソードは直ちに終了する カップリングインターバル 検出ウィンドウは満たされたままである 検出ウィンドウは満たされない 検出ウィンドウが満たされた ATP バースト 10 秒 Duration ( 遅延時間 ) 開始 エピソード開始 検出基準に合致 ATP 治療開始 エピソード終了タイマの開始 エピソード終了タイマ完了 エピソードの終了 図 Treated ( 治療された ) エピソード 心室モードは Monitor + Therapy ( モニタ + 治療 ) ATP が行われた 検出ウィンドウは満たされたままである 検出ウィンドウは満たされない 検出ウィンドウが満たされた ショック 充電 30 秒 Duration ( 遅延時間 ) 開始 エピソード開始 検出基準に合致 充電開始 エピソード終了タイマの開始 エピソード終了タイマ完了 エピソードの終了 図 Treated ( 治療された ) エピソード 心室モードは Monitor + Therapy ( モニタ + 治療 ) ショック治療が行われた
49 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-19 Fast が 10 間隔のうち 6 間隔より少なくなり 検出ウィンドウはもはや満たされない 検出ウィンドウは満たされない 検出ウィンドウが満たされた Duration ( 遅延時間 ) 開始 エピソード開始 図 Non-Treated ( 治療されなかった ) エピソード 心室モードは Monitor + Therapy ( モニタ + 治療 ) または Monitor Only ( モニタのみ ) 遅延時間は終了していない 10 秒 Duration ( 遅延時間 ) は完了しなかった Duration ( 遅延時間 ) が 0 にリセットされた エピソード終了タイマの開始 エピソード終了タイマ完了 エピソードの終了 F = Fast S = Slow 右心室 検出ウィンドウは満たされたままである 再確認によって 充電中に Slow の 10 間隔のうち 5 間隔の調律を監視 検出ウィンドウが満たされた Duration ( 遅延時間 ) 開始 エピソード開始 この例では Committed Shock ( コミッテッドショック ) が Off にプログラムされていることを前提としている 充電 検出基準に合致 充電開始 頻拍が自然停止した 10 秒 再確認によって頻拍でないことが確認された ショックは行われない エピソード終了タイマの開始 エピソード終了タイマ完了 エピソードの終了 図 Non-Treated ( 治療されなかった ) エピソード 心室モードは Monitor + Therapy ( モニタ + 治療 ) ショック放電前に充電が中止された 右心室 心室レートは Fast のまま 検出ウィンドウは満たされない ショック 検出ウィンドウが満たされた 充電 ショック 30 秒 エピソード終了タイマの開始 Post-shock Duration ( ショック後遅延時間 ) 開始 エピソード終了タイマを 0 にリセット Ventricular Mode ( 心室モード ) が Monitor + Therapy ( モニタ + 治療 ) のときの Treated ( 治療された ) エピソード 心室ショックが放電された後 エピソードの終了が宣言される前に心室検出ウィンドウを満たしたため エピソード終了タイマは 0 にリセットされた 例では 1 つのエピソードで 2 回のショックが放電された 図 Treated ( 治療された ) エピソード 心室モードは Monitor + Therapy ( モニタ + 治療 ) End-of-Episode ( エピソード終了 ) タイマは 0 にリセット 心室検出強化 (Ventricular Detection Enhancements) 心室検出強化機能は Rate ( レート ) と Duration ( 遅延時間 ) の検出基準に特異性を持たせる 心室検出強化機能をプログラムすると以下のことが行える 治療の実行を遅らせる または抑制する 治療の抑制を無効にする 一連の ATP 治療をバイパスしてショック治療を実行する 心室検出強化機能は以下のいずれかにプログラムすることができる Rhythm ID 検出基準に合致 充電開始 エピソード終了タイマの再開 エピソード終了タイマ完了 エピソードの終了
50 2-20 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) Onset/Stability Off (Rate Only) Off を選択すると 心室のレートと遅延時間のみによって治療が決定される Rhythm ID か Onset/Stability を選択すると 心室の Rate ( レート ) と Duration ( 遅延時間 ) の他に検出強化パラメータを利用して 次のように治療が決定される ( 表 2-7 " 検出強化機能で利用可能な強化パラメータ ") 頻拍性不整脈時の伝導ベクトル (EGM 波形およびタイミング ) が患者の正常洞調律の参照伝導ベクトルと一致するとき Vector Timing and Correlation ( ベクトルタイミングと相関 ) は治療を抑制する V Rate > A Rate ( 心室レート > 心房レート ) は Onset Stability Vector Timing and Correlation ( ベクトルタイミングと相関 ) AFib Rate Threshold ( 心房細動レート閾値 ) の抑制の決定を無効にする強化機能である 心室レートが心房レートより速くなると いつでも心室治療を実施することができる AFib Rate Threshold ( 心房細動レート閾値 ) は (Stability とともに ) 心房調律が速い場合に心室治療を抑制する強化機能である Stability は心室調律の周期が不安定な場合は 心室治療を抑制する強化機能である Shock if Unstable ( 不安定な場合ショック放電 ) は心室調律が Unstable ( 不安定 ) と判定された場合に心室 ATP 治療をバイパスし ショック治療を行う強化機能である Onset は心拍数の上昇が緩やかな場合に心室治療を抑制する強化機能である SRD ( 治療遅延時間 ) は Stability Onset VectorTiming and Correlation ( ベクトルタイミングと相関 ) AFib Rate Threshold ( 心房細動レート閾値 ) によって心室治療が抑制されていても 速いレートがプログラムされた時間持続しているときに抑制を無視して治療を開始する 表 2-7. 検出強化機能で利用可能な強化パラメータ 機能強化パラメータ Rhythm ID Onset/Stability 初期ショック後初期ショック後 Vector Timing and Correlation ( ベクトルタイミングと相関 ) a X V Rate > A Rate ( 心室レート > 心房レート ) ( デュアルチャンバ装置のみ ) X b c X b c X X AFib Rate Threshold ( 心房細動レート閾値 ) ( デュアルチャンバ装置のみ ) X b d X b d X e X e Stability ( スタビリティ 抑制 ) X f X f X X Shock if Unstable ( 不安定な場合ショック放電 ) X Onset X SRD g X X X X a. この強化機能は別個にプログラムできない b. Rhythm ID を選択すると Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を On にプログラムしたときに自動的に利用可能になる ただし シングルチャンバ装置の場合や デュアルチャンバ装置でも Atrial Tachyarrhythmia Discrimination を Off にプログラムしている場合には利用できない c. この強化機能は Rhythm ID が有効なときは別個にプログラムできない d. Rhythm ID を選択すると Initial Detection ( 初期検出 ) と Post-Shock Detection ( ショック後検出 ) に同じプログラム値を用いる Post-Shock Detection では別個 に有効または無効にすることはできない e. Onset/Stability を選択している場合 Post-Shock Detection ( ショック後検出 ) に関しては別個に有効または無効にすることができる 有効にした場合には Initial Detection ( 初期検出 ) と同じプログラム値を用いる f. デュアルチャンバ装置で Rhythm ID を有効にし Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を On にプログラムした場合には Initial Detection ( 初期検出 ) と Post-Shock Detection ( ショック後検出 ) に同じプログラム値を用いる シングルチャンバ装置の場合 または Atrial Tachyarrhythmia Discrimination を Off にプログラムした場合には Initial Detection では自動的に無効になるが Post-Shock Detection では有効になる g. 治療を抑制する検出強化機能をプログラムしている場合には SRD が利用できる
51 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-21 このような検出強化パラメータには Post-Shock ( ショック後 ) パラメータとして別個にプログラムできるものもある ( 表 2-7 " 検出強化機能で利用可能な強化パラメータ ") 利用可能な検出強化パラメータは プログラムされた頻拍ゾーンの数 (3 2 または 1)( 表 2 8 " 複数ゾーン構成における個々の心室検出強化機能 ") 表 2-8. 複数ゾーン構成における個々の心室検出強化機能 3 ゾーン構成 Vector Timing and Correlation ( ベクトルタイミングと相関 ) V Rate > A Rate ( 心室レート > 心房レート ) AFib Rate Threshold ( 心房細動レート閾値 ) Stability ( スタビリティ 抑制 ) Onset SRD 3 ゾーン構成 (Monitor Only ( モニタのみ ) のゾーンを含む ) b c VT-1 ゾーン VT ゾーン VF ゾーン Vector Timing and Correlation ( ベクトルタイミングと相関 ) a V Rate > A Rate ( 心室レート > 心房レート ) a AFib Rate Threshold ( 心房細動レート閾値 ) a Stability ( スタビリティ 抑制 ) a Shock if Unstable ( 不安定な場合ショック放電 ) SRD a Vector Timing and Correlation ( ベクトルタイミングと相関 ) V Rate > A Rate ( 心室レート > 心房レート ) AFib Rate Threshold ( 心房細動レート閾値 ) Stability ( スタビリティ 抑制 ) Shock if Unstable ( 不安定な場合ショック放電 ) d Onset SRD 2 ゾーン構成 Vector Timing and Correlation ( ベクトルタイミングと相関 ) V Rate > A Rate ( 心室レート > 心房レート ) AFib Rate Threshold ( 心房細動レート閾値 ) Stability ( スタビリティ 抑制 ) Shock if Unstable ( 不安定な場合ショック放電 ) d Onset SRD 2 ゾーン構成 (Monitor Only ( モニタのみ ) のゾーンを含む ) b 1 ゾーン構成 a. 3 ゾーン構成の中央ゾーンでは Rhythm ID が有効な場合に限り検出強化機能を利用することができる b. 複数ゾーン構成の最下位ゾーンでは そのゾーンが Monitor Only ( モニタのみ ) ゾーンとして使用される場合には検出強化機能を利用できない ( そのゾーンには治療はプログラムされない ) c. 3 ゾーン構成にプログラムされ VT-1 が Monitor Only ( モニタのみ ) に VT ゾーンで検出強化機能が On に設定されている本装置において Monitor Only ゾーンで頻拍が Initial Detection ( 初期検出 ) の基準に合致し 亢進して VT ゾーンで検出された場合 調律の識別機能が適用される この場合 初期検出が再開され VT ゾーンで検出強化機能が利用できる d. Shock If Unstable ( 不安定な場合ショック放電 ) は同じゾーンに抑制の検出強化 (Onset Stability AFib Rate Threshold ( 心房細動レート閾値 )) がプログラムされている場合は On にプログラムできない 特定の調律の識別機能を選択し その調律を識別するのに適した検出強化機能の数値に変更することができる 標準値を次の表に示す その数値は医師の判断で変更することができる 表 2-9. 初期検出と再検出における検出強化機能の標準値 パラメータ Vector Timing and Correlation ( ベクトルタイミングと相関 ) V Rate > A Rate ( 心室レート > 心房レート ) ( デュアルチャンバモデルのみ ) AFib Rate Threshold ( 心房細動レート閾値 ) ( デュアルチャンバモデルのみ ) Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) Onset/Stability Sinus Tachycardia Discrimination ( 洞性頻脈識別 ) Polymorphic VT Discrimination ( 多形性心室頻拍識別 ) Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) On Rhythm ID Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) Off On a On a On On On b 170min min -1 Stability ( 抑制 ) 20ms 20ms 30ms Onset ( 初期検出のみ ) 9%
52 2-22 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 表 2-9. 初期検出と再検出における検出強化機能の標準値 ( 続き ) Onset/Stability Rhythm ID パラメータ Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) Sinus Tachycardia Discrimination ( 洞性頻脈識別 ) Polymorphic VT Discrimination ( 多形性心室頻拍識別 ) Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) On Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) Off SRD Initial (SRD 初期検出 ) 3:00 ( 分 : 秒 ) 3:00 ( 分 : 秒 ) 3:00 ( 分 : 秒 ) 3:00 ( 分 : 秒 ) SRD Redetection (SRD 再検出 ) Shock if Unstable ( 不安定な場合ショック放電 ) 0:15 ( 分 : 秒 ) 0:15 ( 分 : 秒 ) 0:15 ( 分 : 秒 ) 30ms a. パラメータは別個にプログラムできない b. Rhythm ID が有効なときは パラメータを別個にプログラムできない ベクトルタイミングと相関 (Vector Timing and Correlation) Vector Timing and Correlation ( ベクトルタイミングと相関 ) は 未知の調律の EGM 信号は正常洞調律 (NSR) の EGM 信号の保存された参照テンプレートと 調律の EGM 信号とを比較する 保存された参照テンプレートと類似しない ( 相関しない ) 調律は VT と判定される 保存された参照テンプレートと相関する調律は SVT と判定される Rhythm ID は Initial Detection ( 初期検出 ) 時にこの分類を利用して 治療を行うか抑制するかを決定する 速い調律が感知されると 速い調律の各心拍は保存された参照テンプレートと比較される パルスジェネレータは検出された波形と保存された参照テンプレートの相関を測定し 各心拍を相関の有無によって分類する VF ゾーンの心拍は 高い相関値であっても常に相関していないと判断される パルスジェネレータはこの計算に基づいて 検出した調律を SVT または VT に分類する 10 拍中 3 拍以上が相関している場合 その調律は SVT と判定され 注釈付電位図に RID+ と表示される 相関が 10 拍中 3 拍未満の場合 その調律は VT と判定され 注釈付電位図に RID- と表示される RhythmMatch 閾値 (RhythmMatch Threshold) RhythmMatch Threshold (RhythmMatch 閾値 ) パラメータをプログラムすると 患者の調律が正常洞調律のテンプレートと相関するかどうかを判断するために Vector Timing and Correlation ( ベクトルタイミングと相関 ) が使用する閾値が調整される RhythmMatch Threshold を調整すると 本パルスジェネレータの VT と SVT の識別方法を調整することができる RhythmMatch Threshold は 70% から 96% の間でプログラムすることができる 標準設定値は 94% である Vector Timing and Correlation ( ベクトルタイミングと相関 ) 分析では 患者の調律を VT または SVT に分類する基準としてプログラムされた RhythmMatch Threshold が使用される (" ベクトルタイミングと相関 (Vector Timing and Correlation)") 調律を VT または SVT に分類するために用いた相関値に基づいて 検出された調律の RhythmMatch スコアがパルスジェネレータに記録される RhythmMatch 値は最大 2 つ記録される 1 つは治療が (Rhythm ID によって ) 最初に抑制されたとき もう 1 つは治療が実施されたときである RhythmMatch 測定値は Rhythm ID が有効でない場合でも 参照テンプレートが取得される限り記録される
53 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-23 Rhythm ID が有効の場合 Initial Detection ( 初期検出 ) では各心拍の相関測定値の他に心拍の相関の有無を示すものも保存された電位図に記録される 相関される測定値は 患者に対する最適な RhythmMatch Threshold (RhythmMatch 閾値 ) の値を決定しプログラムするうえで有用である また VF 心拍の相関測定値は VF ゾーンのレート閾値をプログラムするうえで有用である 注記 : 場合によっては 一部の個々の心拍の相関データがプログラマの画面に表示されないことがある 注記 : EGM の保存に割り当てられたメモリが容量を超えると 新しい EGM データを保存するため古い EGM データセグメントが上書きされる RhythmMatch の計算値と心拍ごとの相関測定値を保存しておくには イベントを保存しなければならない RhythmMatch Threshold 値を再プログラムする際は次のことを考慮する 前回の VT および SVT のエピソード ( 誘発または自発 ) の RhythmMatch 測定値を確認すること 適切な VT の治療が行われる可能性を高めるには RhythmMatch Threshold をすべての VT の RhythmMatch 測定値を上回るようプログラムする SVT の治療が適切に抑制される可能性を高めるには RhythmMatch Threshold をすべての SVT の RhythmMatch 測定値を下回るようにプログラムする 一般に RhythmMatch Threshold のプログラム値を低くすると VT 検出の感度が低下するため VT の感度を最大にするには RhythmMatch Threshold の値を適切な範囲で最も高くプログラムする必要がある RhythmMatch の測定値は Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) AFib Rate Threshold ( 心房細動レート閾値 ) Stability など他の Rhythm ID パラメータをプログラムするときにも有用である RhythmMatch Threshold を下げると 次のようになる ( 図 2-17 "RhythmMatch 閾値のプログラミング ") 患者の調律が保存された参照テンプレートと相関する可能性が高くなる パルスジェネレータの VT に対する感度が低下する 調律が SVT に分類され 治療が抑制される可能性が高くなる RhythmMatch Threshold が低すぎる場合 VT の治療が行われなくなる可能性がある RhythmMatch Threshold (RhythmMatch 閾値 ) を上げると 次のようになる ( 図 2-17 "RhythmMatch 閾値のプログラミング ") 患者の調律が保存された参照テンプレートと相関する可能性が低くなる パルスジェネレータの VT に対する感度が増大する 調律が SVT に分類され 治療が抑制される可能性が低くなる RhythmMatch Threshold が高すぎる場合 SVT エピソードに対して治療が抑制されない可能性がある このため 過去の VT および SVT のエピソードを確認し どの RhythmMatch Threshold が VT の相関値を十分に超え SVT の相関値を下回っているかを判断することが重要である こうすることにより パルスジェネレータで VT と SVT がより正確に識別され 不適切な治療の実施が潜在的に低減される可能性がある
54 2-24 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 1RhythmMatch Threshold 標準設定値 2VT に対する感度が低く SVT に対する特異度が高い 3VT に対する感度が高く SVT に対する特異度が低い 図 RhythmMatch threshold のプログラミング RhythmMatch Threshold (RhythmMatch 閾値 ) の値が上昇または低下したときの集団レベルでの VT に対する感度と特異度との関係を示す図は 図 2-18 "RhythmMatch Threshold (RhythmMatch 閾値 ) を利用した感度と特異度の関係 " を参照のこと (RhythmMatch Threshold は 70% から 96% の間でプログラム可能で 標準設定値は 94%) 一般に RhythmMatch Threshold の値が高いと VT に対する感度は上がり SVT に対する特異度は低下する RhythmMatch Threshold の値が低下すると VT に対する感度は低下し SVT に対する特異度は上がる この関係を次のように説明することもできる RhythmMatch Threshold のプログラム値が高い場合には 不整脈が VT に分類される可能性が高くなり SVT に分類される可能性が低くなるが RhythmMatch Threshold のプログラム値が低い場合には 不整脈が SVT に分類される可能性が高くなり VT に分類される可能性が低くなる 1 プログラムされた RhythmMatch Threshold (RhythmMatch 閾値 ) (%) 2 感度または特異度 (%) 3VT に対する感度 4SVT に対する特異度 図 RhythmMatch Threshold (RhythmMatch 閾値 ) を利用した感度と特異度の関係 心室レート > 心房レート (V Rate > A Rate) V Rate > A Rate ( 心室レートが心房レートより速い ) は 心房および心室のレートを比較して速い心室調律の種類を判定する検出強化機能である 心室レートが心房レートより速い場合には 他のプログラムされた検出強化機能の分析に関わらず治療が開始される 遅延時間終了前の直近に検出された 10 個の心室間隔の平均レートと 遅延時間終了前の最新 10 個の心室 R-R 間隔の平均と 遅延時間終了前の最新 10 個の心房 R-R 間隔を比較して分析する ( 図 2-19 "V Rate > A Rate ( 心室レート > 心房レート ) 分析 ") 心房の R-R 間隔が 10 間隔に満たない場合でも その心房間隔を用いて心房レートの平均を計算する この分析は以下の基準によって行われる
55 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-25 平均心室レートが平均心房レートより 10min -1 以上速い場合は 心室レートが心房レートより速い (Episode Detail Report ( エピソード詳細レポート ) には True と表示 ) と宣言され治療が開始される 平均心室レートが平均心房レートより 10min -1 以上速くない場合 (Episode Detail Report ( エピソード詳細レポート ) には False と表示 ) 治療の抑制が持続する パラメータが Off にプログラムされていたとしても Episode Detail Report には測定値が表示される 治療が抑制された場合 V Rate > A Rate ( 心室レート > 心房レート ) 分析は心室レートが心房レートより速くなるか あるいは他の強化機能が治療実施を指示するまでは持続し 他の強化機能が治療実施を指示した時点で治療が開始される 注記 : V Rate > A Rate ( 心室レート > 心房レート ) は ATP 治療後の再検出時は評価されない 間隔数 間隔 (ms) 心房 間隔数 間隔 (ms) 心房レートの間隔の合計を計算 平均 = 600ms = 100min -1 (bpm) 心室レートの直近の 10 間隔の合計を計算 平均 = 400ms = 150min -1 (bpm) 平均心室レート (150min -1 [bpm]) が平均心房レート (100min -1 [bpm]) を少なくとも 10bpm 上回るため 治療が開始される ATP 治療 心室 検出された VT ( 検出ウィンドウを満たす 10 間隔のうち 8 間隔の ) 最初から 3 番目の Fast 間隔 Duration ( 遅延時間 ) 開始 Onset の評価 図 V Rate > A Rate ( 心室レート > 心房レート ) 分析 Duration ( 遅延時間 ) 終了 Onset は緩やか 心室レート > 心房レートであるかどうかを分析 V > A であるので治療開始 V Rate > A Rate ( 心室レート > 心房レート ) は 心室レートが心房レートより速いときに治療の抑制 (Vector Timing and Correlation ( ベクトルタイミングと相関 ) AFib Rate Threshold ( 心房細動レート閾値 ) Stability Onset のいずれかまたは全部 ) を解除して治療を開始させるプログラムパラメータである 注記 : 心房リードを Off にプログラムしたときの装置の性能については " 心房情報の利用 (Use of Atrial Information)" を参照すること 注記 : Rhythm ID 構成では V Rate > A Rate ( 心室レート > 心房レート ) の評価は AFib Rate Threshold ( 心房細動レート閾値 ) と関係がある Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を Off にプログラムすると AFib Rate Threshold と V Rate > A Rate の検出強化機能は評価されない 心房細動レート閾値 (AFib Rate Threshold) AFib Rate Threshold ( 心房細動レート閾値 ) の分析では 心房レートとプログラムされた AFib Rate Threshold を比較して心房細動の有無を確認する
56 2-26 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) AFib Rate Threshold ( 心房細動レート閾値 ) は Stability の検出強化機能を有効にせずに使用することはできない 装置は両パラメータを分析して治療を保留するか実施するかを判断する 自己心房レートが AFib Rate Threshold ( 心房細動レート閾値 ) より速く 心室調律が不安定と区分された場合には 心室調律は心房細動によるものと判定される 自己心房レートは次の方法で AFib Rate Threshold ( 心房細動レート閾値 ) より速いと判定される ( 図 2-20 "AFib Rate Threshold ( 心房細動レート閾値 ) と Stability の関係 ") 心室性頻拍性不整脈の検出開始時に心房の解析が始まる それぞれの心房間隔は AFib Rate Threshold ( 心房細動レート閾値 ) 間隔より速いまたは遅いと区分される 最新の 10 間隔のうち 6 間隔が AFib Rate Threshold ( 心房細動レート閾値 ) より速いと判定されると 装置は心房細動と判断する 次に心室安定性がチェックされる 不安定な場合 治療は抑制される 心室治療が行われなかった場合には 心房レートが引き続き検査される 10 間隔のうち 4 間隔が速い (Fast) と区分されている限り 心房細動は持続していると判断される 治療は以下のいずれかが起こるまで AFib Rate Threshold ( 心房細動レート閾値 ) Stability のいずれかまたは両方によって抑制される 心房レートが AFib Rate Threshold ( 心房細動レート閾値 ) より下がる 心室調律が安定する On にプログラムされている場合 V Rate > A Rate ( 心室レート > 心房レート ) が True SRD の時間が完了 図 AFib Rate Threshold ( 心房細動レート閾値 ) と Stability の関係 AFib Rate Threshold ( 心房細動レート閾値 ) および Stability を単独で使用する場合 調律が安定したと判定されると心室治療が開始される 心房レートが AFib Rate Threshold より下がったと判断されると 不安定な調律に対して心室治療が開始される ( 表 2-10 "AFib Rate Threshold ( 心房細動レート閾値 ) と Stability の組み合わせとその治療 ") AFib Rate Threshold および Stability を他の検出強化機能の抑制と併用した場合 AFib Rate Threshold Stability によって抑制されなくなっても 心室治療は必ずしも開始されない Onset (Onset/Stability の検出強化機能を有効にしている場合 ) または Vector Timing and Correlation ( ベクトルタイミングと相関 ) (Rhythm ID の検出強化機能を有効にしている場合 ) など他のプログラムされた検出強化機能によって治療の抑制が持続する可能性がある
57 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-27 このような相互作用が見られたときは以下の情報を考慮に入れる Rhythm ID の構成では Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を Off にプログラムすると AFib Rate Threshold ( 心房細動レート閾値 ) および V Rate > A Rate ( 心室レート > 心房レート ) の検出強化機能は評価されない ( 心室 ATP 治療後 中止された心室治療後 または利用できない治療後の ) 再検出では AFib Rate Threshold が評価されないため パラメータが On にプログラムされていたとしても再検出中の Episode Detail Report ( エピソード詳細レポート ) は検出強化機能のデータを表示しない 以下の場合 不整脈の検出に関する AFib Rate Threshold ( 心房細動レート閾値 ) の検出強化機能は評価されない ただし 170min -1 の閾値に基づく AFib Rate Threshold 強化機能のデータは Episode Detail Report に表示される AFib Rate Threshold ( 心房細動レート閾値 ) を Off にプログラムしている Ventricular Zones ( 心室ゾーン ) を 1 にプログラムしている 検出強化機能が有効になっていない AFib Rate Threshold の不整脈検出が評価されている間 心房センスイベントは必ず心房細動と判定される 表 AFib Rate Threshold ( 心房細動レート閾値 ) と Stability の組み合わせとその治療 a 検出された心室調律 b 治療の決定 Unstable, A > AFib Rate Threshold ( 不安定 心房レート > 心房細動レート閾値 ) Inhibit ( 抑制 ) Stable, A > AFib Rate Threshold ( 安定 心房レート > 心房細動レート閾値 ) Treat ( 治療 ) Unstable, A < AFib Rate Threshold ( 不安定 心房レート < 心房細動レート閾値 ) Treat ( 治療 ) Stable, A < AFib Rate Threshold ( 安定 心房レート < 心房細動レート閾値 ) Treat ( 治療 ) a. 検出された心室調律が変化した場合には 表の該当する列が評価される b. 抑制の決定は V > A または SRD 終了によって無効にすることができる 注記 : 心房リードを Off にプログラムしたときの装置の性能については " 心房情報の利用 (Use of Atrial Information)" を参照すること スタビリティ分析 (Stability Analysis) Stability 分析では Unstable ( 不安定 ) ( 不規則 ) な心室調律と Stable ( 安定 ) ( 規則的 ) な心室調律とを識別する これは頻拍の R R 間隔の変動度合いを測定して行う 単独で使用した場合 変動の度合いで心房細動 (R-R 変動の度合いが大きい ) と単形性心室頻拍 ( 通常は安定している ) を区別することができる また 単形性心室頻拍 ( ペーシングで停止可能 ) と多形性心室頻拍および心室細動 ( 通常ペーシングで停止不可能 ) を区別する際にも使用できる 患者の必要性に応じて 心房細動に治療が行われないように Stability を抑制にプログラムするか Stability を分析して必要な治療を行わせるように指定することができる (Shock if Unstable ( 不安定な場合ショック放電 )) Stability アルゴリズムは RV R-R 間隔の変動を計算する これらの変動は Duration ( 遅延時間 ) 中計算され 変動の平均値も計算される Duration が終了すると 現在の変動の平均値が プログラムされた Stability 閾値 Shock If Unstable ( 不安定な場合ショック放電 ) 閾値の両方またはいずれかと比較され 調律の安定性が評価される もし変動の平均値がプログラムされた閾値より大きい場合 調律は Unstable ( 不安定 ) である と判断される Stability または Shock If Unstable 機能は独立した閾値としてプログラムできるが同一心室ゾーンにはプログラムできない
58 2-28 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) パルスジェネレータはすべてのエピソードで Stability を計算し (Stability が Off にプログラムされていても ) 結果を Therapy History ( 治療歴 ) に保存する この保存されたデータは適切な Stability 閾値を選択するために利用できる スタビリティ抑制 (Stability to Inhibit) Stability パラメータは 心房細動など心房を起源とする速い調律の識別に有用である このような調律は 最も低いレート閾値を超し 治療を必要としない不安定な心室調律となる Duration ( 遅延時間 ) 終了時に 調律が安定と判断された場合 プログラムされた治療が開始する 調律が Unstable ( 不安定 ) と判断された場合には 心室治療は抑制される 初期 Duration ( 遅延時間 ) 終了後 頻拍が Unstable ( 不安定 ) と判定され 心室治療が抑制されると 本パルスジェネレータは引き続き検出される間隔の安定性を評価する ( 図 2-21 " 遅延時間終了時の Stability の評価 ") 次の場合 治療は Stability によって抑制されない V Rate > A Rate ( 心室レート > 心房レート ) が 心室レートが心房レートより速いと判定する SRD 終了 (On にプログラムしている場合 ) Stability によって抑制されなくなっても 心室治療は必ずしも開始されない Onset (Onset/Stability の検出強化機能を有効にしている場合 ) または Vector Timing and Correlation ( ベクトルタイミングと相関 ) (Rhythm ID の検出強化機能を有効にしている場合 ) など他のプログラムされた検出強化機能によって治療の抑制が持続する可能性がある 注記 : 心室治療は AFib Rate Threshold ( 心房細動レート閾値 ) の強化で使用されているように Stability 分析中も抑制することができる 不安定な間隔 Stability 分析は続行 検出ウィンドウが満たされた Duration ( 遅延時間 ) 開始 Stability 分析開始 Duration ( 遅延時間 ) 終了 調律は不安定と宣言 SRD 開始 調律の安定 心室レート > 心房レート または SRD 終了になるまで 治療は抑制される 図 Duration ( 遅延時間 ) が終了したときの Stability の評価 Shock if Unstable ( 不安定な場合ショック放電 ) Stability 分析を Shock if Unstable ( 不安定な場合ショック放電 ) にプログラムすると 残りの心室 ATP 治療をバイパスしてその心室ゾーンに設定された最初の心室ショック ( エネルギ値の高低に関わらず ) が放電されるように作用する ( 図 2-22 " 不安定な場合ショック放電 ") 多形性心室頻拍または心室細動など変動する心室性頻拍性不整脈は 最上位心室ゾーンのレート閾値より低いレートで感知されることがあり Unstable ( 不安定 ) と判定される 感知された調律が ATP を組み込んだ低い心室ゾーンで検出されることもあるので Stability 分析によってプログラムされた心室 ATP 治療をスキップして 患者にショック放電を行う Stability は ATP ( 抗頻拍ペーシング ) の構成であるバースト間を含む各検出 / 再検出の周期間で評価される このエピソードで心室ショックが行われると Shock If Unstable ( 不安定な場合ショック放電 ) 機能は以後の治療の選択に影響を及ぼさない
59 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-29 Shock If Unstable ( 不安定な場合ショック放電 ) は 2 ゾーン構成あるいは 3 ゾーン構成の VT ゾーンにのみ使用できる Stability または Onset が既に On にプログラムされている場合や Post V-Shock Stability (V ショック後スタビリティ ) または AFib Rate Threshold ( 心房細動レート閾値 ) が On にプログラムされている場合は 2 ゾーン構成でプログラムすることはできない ショック ATP バースト 充電 検出ウィンドウが満たされた Duration ( 遅延時間 ) 開始 Stability 分析開始 Duration ( 遅延時間 ) 終了 調律は安定と宣言 プログラムされた ATP 治療が行われる 再検出の開始 検出ウィンドウが満たされた 再検出遅延時間開始 Stability の再分析 再検出遅延時間終了 調律は不安定と宣言 以後 ATP は中止してプログラムされた最初のショック放電が行われる 図 Shock if Unstable ( 不安定な場合ショック放電 ) Onset Onset は 通常レートがゆっくり上昇する生理的な洞性頻脈と 急激にレートが上昇する異常な頻拍とを区別する 心室調律が低レートから頻拍に移行するときのレートを測定する レートが徐々に上昇すると 最下位の頻拍レートゾーンで心室治療を抑制する 検出ウィンドウを満たすと 本パルスジェネレータは 2 段階で急激な Onset の計算を開始する 第 1 段階では エピソードが始まる前で 最も大きく周期長が短縮された連続する 2 つの心周期 ( 切り替わり点 Pivot) の心室間隔を測定する 周期長の短縮がプログラムされた Onset と同等あるいはそれ以上であると 第 1 段階で Onset が急激 (Sudden) である と判定される 第 2 段階では次に連続する周期と比較する もし最も周期長が短縮された点 (Pivot) の前の周期の平均と Pivot の後の 4 つの間隔のうち 3 つを比較しプログラムされた Onset 閾値と同等あるいはそれ以上である場合 第 2 段階で Onset が急激 (Sudden) である と判定される 両方の段階で調律が急激 (Sudden) であると判定された場合 治療が開始される どちらかの段階で Onset が緩やか (Gradual) であると判定されると 最下位ゾーンでの初期心室治療が抑制される 次の場合 Onset によって治療が抑制されない レートが亢進して上位の心室ゾーンに移行した 心房リードの情報によって右心室レートが心房レートより速いと判断された (V Rate > A Rate ( 心室レート > 心房レート ) が On にプログラムされている場合 ) SRD タイマが終了した Onset は右心室の周期のみを使用して測定され 周期長の % あるいは周期の間隔長 (ms) でプログラムすることができる この機能は複数ゾーン構成の最下位ゾーンにのみプログラム可能である 選択された Onset の数値はプログラムされた最下位ゾーンのレート閾値より低いレートの周期間隔と プログラムされた最下位ゾーンのレート閾値より高いレートの周期間隔の最も少ない差として表される 本パルスジェネレータは誘発またはコマンドされたエピソード以外のすべてのエピソードにおいて Onset 計算を (Off にプログラムされている場合でも ) 行い 2 段階の順序で計算した Onset 測定結果は Therapy History ( 治療歴 ) に記録される この保存データは 適切な Onset 値をプログラムするのに使用することもできる
60 2-30 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 治療遅延時間 (Sustained Rate Duration (SRD)) Sustained Rate Duration ( 治療遅延時間 ) は 頻拍がプログラムされた Duration ( 遅延時間 ) より長く持続しているが プログラムされた治療の抑制 (Vector Timing and Correlation ( ベクトルタイミングと相関 ) AFib Rate Threshold ( 心房細動レート閾値 ) Onset Stability のいずれかまたは全部 ) によって治療が保留されているときに プログラムされた心室治療が行われるようにする ( 図 2-23 "Onset OR Stability (Onset または Stability) の組み合わせ SRD は On にプログラム ") 持続時間 = 5 秒 SRD = 30 秒 検出ウィンドウが満たされた プログラムされた検出強化の評価 検出強化が治療抑制を指示した場合は SRD タイマを開始 それ以外は治療を行う 0 秒 SRD 中 検出強化分析を継続 検出強化が治療を指示した場合は 治療を行う SRD 時間が終了 治療の実施 30 秒 0 秒 5 秒 35 秒 遅延時間開始 検出強化分析開始 Duration ( 遅延時間 ) 終了 図 Onset OR Stability (Onset または Stability) の組み合わせ SRD は On にプログラム SRD は ゾーンで抑制の強化機能が On にプログラムされているときのみ使用できる Rhythm ID の検出強化機能が有効になっている場合 SRD は VT ゾーンと VT-1 ゾーン別々にプログラムする 検出強化機能が On にプログラムされたゾーンで Duration ( 遅延時間 ) が終了したときに心室治療が保留されると プログラムされた SRD タイマが開始する VT-1 の SRD がプログラムされ 調律が VT-1 ゾーンにある場合 最下位ゾーンの検出ウィンドウがプログラムされた SRD 期間中維持されていると VT-1 の SRD 期間終了後にプログラムされた心室治療が行われる VT の SRD がプログラムされ 調律が VT ゾーンにある場合には VT の SRD 期間終了後に治療が行われる レートが上位の心室ゾーンに移行し そのゾーンで検出強化機能が On にプログラムされておらず Duration ( 遅延時間 ) が終了すると 下位の心室ゾーンの SRD 終了を待つことなくそのゾーンの治療が開始される SRD が Off にプログラムされている場合には Duration 終了時に SRD タイマは開始しないため 検出強化機能は無制限に治療を抑制することができる Post-shock SRD ( ショック後 SRD) 値は個別に設定することができる 心房細動レート閾値 Stability ベクトルタイミングと相関の組み合わせ (Combinations of AFib Rate Threshold, Stability, and Vector Timing and Correlation) AFib Rate Threshold ( 心房細動レート閾値 ) Stability および Vector Timing and Correlation ( ベクトルタイミングと相関 ) を組み合わせると レートと遅延時間を超えて心室検出に特異性を持たせることができる AFib Rate Threshold と Stability を利用して心房細動の有無を確認する他に この組み合わせは Vector Timing and Correlation の分析を行い心臓の伝導パターンに基づいて SVT の調律と VT の調律を区別する
61 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-31 AFib Rate Threshold ( 心房細動レート閾値 ) Stability および Vector Timing and Correlation ( ベクトルタイミングと相関 ) の検出強化機能の組み合わせには V Rate > A Rate ( 心室レート > 心房レート ) も含まれる AFib Rate Threshold も V Rate > A Rate も Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を On にしたときに有効になる この組み合わせは Rhythm ID でのみ有効で Initial Detection ( 初期検出 ) でのみ利用できる ( 表 2 11 "Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を On に設定した場合の AFib Rate Threshold ( 心房細動レート閾値 ) Stability Vector Timing and Correlation ( ベクトルタイミングと相関 ) の組み合わせとその治療の決定 ") V Rate > A Rate ( 心室レート > 心房レート ) は On に設定され (Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を On に設定 ) True の場合 すべての強化機能の抑制より優先される 表 Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を On に設定した場合の AFib Rate Threshold ( 心房細動レート閾値 ) Stability Vector Timing and Correlation ( ベクトルタイミングと相関 ) の組み合わせとその治療の決定 a b c 検出された心室調律 Correlated ( 相関 ) Unstable ( 不安定 ) 心房レート > AFib Rate Threshold ( 心房細動レート閾値 ) Inhibit ( 抑制 ) Correlated ( 相関 ) Unstable ( 不安定 ) 心房レート < AFib Rate Threshold ( 心房細動レート閾値 ) Inhibit ( 抑制 ) Uncorrelated ( 相関しない ) Unstable ( 不安定 ) 心房レート > AFib Rate Threshold ( 心房細動レート閾値 ) Inhibit ( 抑制 ) Uncorrelated ( 相関しない ) Unstable ( 不安定 ) 心房レート < AFib Rate Threshold ( 心房細動レート閾値 ) Treat ( 治療 ) Correlated ( 相関 ) Stable ( 安定 ) 心房レート > AFib Rate Threshold ( 心房細動レート閾値 ) Inhibit ( 抑制 ) Correlated ( 相関 ) Stable ( 安定 ) 心房レート < AFib Rate Threshold ( 心房細動レート閾値 ) Inhibit ( 抑制 ) Uncorrelated ( 相関しない ) Stable ( 安定 ) 心房レート > AFib Rate Threshold ( 心房細動レート閾値 ) Treat ( 治療 ) Uncorrelated ( 相関しない ) Stable ( 安定 ) 心房レート < AFib Rate Threshold ( 心房細動レート閾値 ) Treat ( 治療 ) d 治療の決定 a. 検出された心室調律が変化した場合には 表の該当する列が評価される b. Rhythm ID の参照テンプレートが利用できない場合 検出された心室調律は Uncorrelated ( 相関していない ) と判断される c. Post-Shock Detection ( ショック後検出 ) については ( 有効になっている場合 ) Vector Timing and Correlation ( ベクトルタイミングと相関 ) は Uncorrelated ( 相関し ていない ) と判断される d. 抑制の決定は V > A または SRD 終了によって無効にすることができる Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を Off にしている場合 Initial Detection ( 初期検出 ) には Vector Timing and Correlation ( ベクトルタイミングと相関 ) Post-Shock Detection ( ショック後検出 ) には Stability を使用する V Rate > A Rate ( 心室レート > 心房レート ) および AFib Rate Threshold ( 心房細動レート閾値 ) は使用しない ( 表 2 12 "Atrial Tachyarrythmia Discrimination ( 心房性頻拍性不整脈識別 ) を Off に設定した場合の Vector Timing and Correlation ( ベクトルタイミングと相関 ) と Stability の組み合わせとその治療の決定 ") 表 Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を Off に設定した場合の Vector Timing and Correlation ( ベクトルタイミングと相関 ) と Stability の組み合わせとその治療の決定 a b 検出 a c 検出された心室調律 Initial ( 初期 ) Correlated ( 相関 ) Inhibit ( 抑制 ) d Initial ( 初期 ) Uncorrelated ( 相関しない ) Treat ( 治療 ) Post-Shock ( ショック後 ) Unstable ( 不安定 ) Inhibit ( 抑制 ) d Post-Shock ( ショック後 ) Stable ( 安定 ) Treat ( 治療 ) 治療の決定 a. 検出された心室調律が変化した場合には 表の該当する列が評価される b. Atrial Tachyarrhythmia Discrimination ( 心房性頻拍性不整脈識別 ) を Off にしている場合 Initial Detection ( 初期検出 ) には Vector Timing and Correlation ( ベクトルタイミングと相関 ) Post-Shock Detection ( ショック後検出 ) には Stability を使用する c. Rhythm ID の参照テンプレートが利用できない場合 検出された心室調律は Uncorrelated ( 相関していない ) と判断される d. 抑制の決定は SRD 終了によって無効にすることができる 心房細動レート閾値 Stability Onset の組み合わせ (Combinations of AFib Rate Threshold, Stability, and Onset) AFib Rate Threshold ( 心房細動レート閾値 ) Stability と Onset の組み合わせはレートおよび遅延時間を超えて心室検出に特異性を持たせる この検出強化機能の組み合わせは Onset/Stability の検出強化機能を有効にしたときのみ利用でき Initial Detection ( 初期検出 ) でのみ利用できる 検出強化機能が有効になっているときは 特定のゾーンの治療を推奨または抑制するように作用する
62 2-32 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) AFib Rate Threshold Stability および Onset パラメータをすべて On に設定すると 心室レートが安定または心房レートが AFib Rate Threshold より遅ければ 急激な Onset があった場合に心室治療が開始される ( 表 2 13 "AFib Rate Threshold ( 心房細動レート閾値 ) Stability Onset の組み合わせとその心室治療 ") 表 AFib Rate Threshold ( 心房細動レート閾値 ) Stability Onset の組み合わせとその心室治療 a 検出された心室調律 b 治療の決定 Gradual ( 徐々に ) Unstable ( 不安定 ) 心房レート > AFib Rate Threshold ( 心房細動レート閾値 ) Inhibit ( 抑制 ) Gradual ( 徐々に ) Unstable ( 不安定 ) 心房レート < AFib Rate Threshold ( 心房細動レート閾値 ) Inhibit ( 抑制 ) Sudden ( 急激 ) Unstable ( 不安定 ) 心房レート > AFib Rate Threshold ( 心房細動レート閾値 ) Inhibit ( 抑制 ) Sudden ( 急激 ) Unstable ( 不安定 ) 心房レート < AFib Rate Threshold ( 心房細動レート閾値 ) Treat ( 治療 ) c Gradual ( 徐々に ) Stable ( 安定 ) 心房レート > AFib Rate Threshold ( 心房細動レート閾値 ) Treat ( 治療 ) Gradual ( 徐々に ) Stable ( 安定 ) 心房レート < AFib Rate Threshold ( 心房細動レート閾値 ) Inhibit ( 抑制 ) Sudden ( 急激 ) Stable ( 安定 ) 心房レート > AFib Rate Threshold ( 心房細動レート閾値 ) Treat ( 治療 ) Sudden ( 急激 ) Stable ( 安定 ) 心房レート < AFib Rate Threshold ( 心房細動レート閾値 ) Treat ( 治療 ) a. 検出された心室調律が変化した場合には 表の該当する列が評価される b. 抑制の決定は V > A または SRD 終了によって無効にすることができる c. V Rate > A Rate ( 心室レート > 心房レート ) が On にプログラムされ False のとき 調律が不安定なため心室治療が抑制される V Rate > A Rate ( 心室レート > 心房レート ) が On に設定され True の場合には すべての強化機能の抑制より優先される Onset と Stability の組み合わせ (Combinations of Onset and Stability) Stability が抑制にプログラムされている場合 Onset と組み合わることで不整脈を分析する際に特異性を高めることができる この検出強化機能の組み合わせは Onset/Stability の検出強化機能を有効にしたときのみ利用でき Initial Detection ( 初期検出 ) でのみ利用できる この強化機能は 以下のオプションを選択したときに心室治療を開始するようプログラムすることができる ( 表 2-14 "Onset And Stability (Onset および Stability) の組み合わせとその治療 ") Onset と Stability の両方が治療を指示 Onset または Stability の一方が治療を指示 プログラミングの決定を基に 以下のいずれかの基準を満たすと心室治療が抑制される Onset And Stability (Onset および Stability) の組み合わせをプログラムした場合 どちらかのパラメータが治療の保留を示すと心室治療が抑制される つまり 調律が緩やかまたは不安定な場合である ( 治療のための And の条件が満たされていない ) Onset Or Stability (Onset または Stability) の組み合わせをプログラムした場合 両方のパラメータが治療の保留を示したときにのみ Duration 終了時に心室治療が直ちに抑制される つまり 調律が緩やかで不安定な場合である ( 治療のための Or の条件が満たされていない ) いずれの場合にも And/Or の条件が満たされたときにのみ心室治療が開始される この 2 つの組み合わせ (And/Or) が SRD とともに使用され And/Or の条件が満たされない場合 V Rate > A Rate ( 心室レート > 心房レート ) が True になるか または SRD が終了するまで心室治療は抑制される ( 表 2-14 "Onset および Stability の組み合わせとその治療 ")
63 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION) 2-33 表 Onset および Stability の組み合わせとその治療 調律の検出 Onset And Stabilityの組み合わせ a b c Onset Or Stabilityの組み合わせ c Gradual ( 徐々に ) unstable ( 不安定 ) Inhibit ( 抑制 ) Inhibit ( 抑制 ) Gradual ( 徐々に ) Stable ( 安定 ) Inhibit ( 抑制 ) Treat ( 治療 ) Sudden ( 急激に ) Unstable ( 不安定 ) Inhibit ( 抑制 ) Treat ( 治療 ) Sudden ( 急激に ) Stable ( 安定 ) Treat ( 治療 ) Treat ( 治療 ) a. 検出された心室調律が変化した場合には 表の該当する列が評価される b. AND の組み合わせは両方の強化機能がプログラムされている場合に有効である c. 抑制の決定は V > A または SRD 終了によって無効にすることができる
64 2-34 頻拍性不整脈の検出 (TACHYARRHYTHMIA DETECTION) 心室検出 (VENTRICULAR DETECTION)
65 3-1 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 第 3 章 本章には以下のトピックが含まれる " 心室治療 (Ventricular Therapy)" " 抗頻拍ペーシング治療とパラメータ (Antitachycardia Pacing Therapies and Parameters)" " 心室ショック治療とパラメータ (Ventricular Shock Therapy and Parameters)"
66 3-2 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室治療 (VENTRICULAR THERAPY) 心室治療 (Ventricular Therapy) 本パルスジェネレータは心室頻拍 (VT) あるいは心室細動 (VF) に対する以下の治療を行うことができる 抗頻拍ペーシング (ATP) カーディオバージョン / 除細動ショック ATP は心室ペース / センス電極を用いた頻回パルスによるペーシングである ショックは高電圧の二相性 (biphasic) のパルスであり 心臓の動きに同期させてショック電極から放電する 注記 : 頻拍治療は右心室のセンシングイベントの心周期長を基準として決定される 警告 : MRI Protection モード (MRI 保護モード ) では 頻拍治療が一時的に停止する 患者が MRI 検査を受ける前に PRM を使って条件付き MRI 対応除細動システムを MRI Protection モードにプログラムしなければならない MRI Protection モードでは頻拍治療が無効になる システムは心室性不整脈を検出せず パルスジェネレータが元の通常動作にプログラムされるまで患者には ATP やショック除細動治療が行われない パルスジェネレータが MRI Protection モードにある間 頻拍保護がない状態に臨床的に耐えられると判断された患者だけにスキャンを実施すること 心室治療の構成 (Ventricular Therapy Prescription) 心室に対する治療構成により 特定の心室レートゾーンにプログラムすべき 心室 ATP とショックを含む治療の形式を決める それぞれの心室ゾーンにおいて独立した治療構成が可能である ( 図 3-1 "3 ゾーン構成の心室治療の組み合わせ ") 同一ゾーン内での治療の強さの順は でなければならない ゾーン ATP1 2 2 ATP2 QUICK CONVERT ATP ( クイックコンバートATP) 弱 ショック 1 1 ショック 2 1 残りの ( 最大 ) ショック 1 強 ゾーン間では治療の強さの制限はない VF VT VT-1 利用可能なすべての ATP 利用可能なすべての ATP 利用できない 利用可能なすべての ATP 利用可能なすべての ATP On 3 /Off N/A N/A 0.1-max J 0.1-max J 0.1-max J 0.1-max J 0.1-max J 0.1-max J max J max J max J 1 複数ゾーン構成の最下位ゾーンでは 一部あるいはすべてのショックを最大ショックの方からOffにプログラムしていくことができる 最初に最大ショックをOffにプログラムすると ショック2はOffにプログラムできる ショック2をOffにプログラムするとショック1をOffにプログラムすることができる いくつか あるいはすべてショックがOffにプログラムされている場合に 最下位ゾーンにおいて不整脈が持続していると 不整脈が上のゾーンに亢進 (accelerate) しない限り それ以上の治療は行われない VTまたはVT-1ゾーンでは治療ウィンドウのDisable Therapy ( 治療を非作動 ) ボタンにより そのゾーンにおけるすべてのATPおよびショック治療をOffとすることができる 2 心室 ATP 治療はVTおよびVT-1ゾーンでは Off Burst ( バースト ) Ramp ( ランプ ) Scan ( スキャン ) およびRamp/Scan ( ランプ / スキャン ) にプログラム可能である 3 Quick Convert ATP ( クイックコンバートATP) は 250または300のレートにプログラムすることができる この脚注は この表および本項の後続のすべての表に適用される 図 ゾーン構成の心室治療の組み合わせ 1 つの心室ゾーン内における治療は強度の順に従う 心室 ATP ( 抗頻拍ペーシング ) はすべて同一治療強度と定義されているが どのショック治療よりも強度は下である ショック治療の強度はプログラムされたエネルギ値による 複数ゾーン構成では 心室ゾーンの高低による治療の強度の順に制限はない しかし 各ゾーン内では同一か エネルギが強くなる順にプログラムしなければならない
67 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室治療 (VENTRICULAR THERAPY) 3-3 心室治療の選択 (Ventricular Therapy Selection) パルスジェネレータは次の規則に従って心室治療を行う 1 回の心室エピソードで連続的に治療が行われる場合の治療の強さは 前の治療と同じ強さか あるいはより強い治療となる 心室ショック放電は ATP より治療強度が強いので 一度放電されると以後心室 ATP 治療は行われない 1 つのエピソード内における一連の心室ショック放電は 心室ゾーンの変更に関係なく 直前のショック放電と同じかそれ以上の強さでなければならない 心室 ATP が組み込まれていると ( 通常は複数回の頻回刺激が組み込まれるが )1 回の心室エピソードにつき少なくとも一度は ATP が行われる 1 回の心室エピソードで最大 8 回のショック放電が行われる 最初の 2 回のショックはプログラム可能である 各ゾーンでは 以下の最大エネルギのショック ( プログラム不可 ) が放電できる VT-1 ゾーン : 最大エネルギのショック 3 回 VT ゾーン : 最大エネルギのショック 4 回 VF ゾーン : 最大エネルギのショック 6 回 注記 : イベント中の DIVERT THERAPY ( 治療の中止 ) によるショック治療中止 マグネットによる中止 あるいは Diverted-Reconfirm ( 再確認後中止 ) による中止は ショック放電としては数えられない さらにコマンドによる治療あるいは STAT SHOCK ( 緊急用ショック放電 ) も ショック放電としては数えられず 次に続く治療の選択には影響を与えない 本パルスジェネレータは初期心室検出基準により検出された頻拍性不整脈の心室ゾーンにおいて最初に設定されている治療を選択する (" 心室検出 (Ventricular Detection)" を参照 ) 選択された治療が行われた後に不整脈が停止したかどうかを評価するために再検出が始まる 心拍がプログラムされている最も低いゾーンのレート閾値未満となり不整脈が停止した後も パルスジェネレータはエピソードの終了が宣言されるまでレートの監視を継続する エピソードが終了すると 本パルスジェネレータは次の新しいエピソードのため新規に心室初期検出が始まる 新しくエピソードが宣言されると 最初に組み込まれた治療が再び始まる 不整脈が停止せず 不整脈が同じ心室ゾーンで再検出されるとプログラムされた次の治療に移行し ( 図 3-2 " 治療継続 不整脈が最初に検出されたゾーンで持続 ") 再度再検出を行う 同じゾーンで不整脈が継続している場合治療はそのゾーンで継続する 不整脈がゾーン間をわたるとき ( 不整脈の亢進 低下 ) は高い あるいは低い心室ゾーンで再検出された場合であっても前に行われた治療と同程度か より強い治療がそのゾーンから選択される パルスジェネレータは検出されたレート閾値に基づきキャパシタ充電を開始し ショック放電を行う キャパシタへの充電中に頻拍性不整脈が始めに検出されたレートより亢進あるいは低下した場合であっても始めに検出 認知されたエネルギで放電を行う 図 3-3 " 治療継続 VT ゾーンの ATP1 VF ゾーンのショック 2" から図 3-10 " 治療継続 VT ゾーンの ATP1 により調律亢進 VF ゾーンで QUICK CONVERT ATP ( クイックコンバート ATP) をスキップ " までを参照すること
68 3-4 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室治療 (VENTRICULAR THERAPY) それ以上の治療が必要であるかどうかを見極めるため それぞれの治療が行われた後に再検出が行われる 治療が進む順を解釈する際は次の情報を利用する 各再検出サイクルの後 丸数字の順に治療が進む 上に向かう線は 不整脈が上の心室ゾーンに亢進したことを示す 下に向かう線は 下の心室ゾーンに低下したことを示す ATP 欄の治療強度が最も低い 治療強度は表の右に行くにしたがって強くなる 注記 : 3 ゾーン構成の VT-1 ゾーン または 2 ゾーン構成の VT ゾーンでは 最下位ゾーンのすべてのショックをプログラム Off にして 1 つあるいは 2 つの ATP 治療のみを組み込むことができる 最下位ゾーンで検出された不整脈がこの ATP で除去できなかった場合は このエピソードではレートが上昇して上のゾーンで再検出されない限り 次の治療は行われない ゾーン ATP1 ATP2 QUICK CONVERT ATP ( クイックコンバート ATP) ショック 1 ショック 2 残りのショック VF On/Off 5 J 11 J max max max max max max VT VT-1 Burst ( バースト ) Burst ( バースト ) Scan ( スキャン ) N/A 3 J 9 J max max max max Ramp ( ランプ ) N/A 0.1 J 2 J max max max 図 3 2. 治療継続 不整脈が最初に検出されたゾーンで持続 VT-1 の ATP2 と VT の ATP1 は同強度であるので VT の ATP1 治療が行われた 不整脈が亢進して VF ゾーンでショック 2 の治療が行われた VT ゾーンで既にショック 1 が放電されているので より高いエネルギの治療となった ゾーン ATP1 ATP2 VF VT VT-1 Burst ( バースト ) Burst ( バースト ) Off Ramp ( ランプ ) QUICK CONVERT ATP ( クイックコンバート ATP) On/Off N/A N/A ショック 1 ショック 2 残りのショック 2 J 3 J 11 J 9 J 0.1 J 2 J max max max max max max max max max max max max max 図 3 3. 治療継続 VT ゾーンの ATP1 VF ゾーンのショック 2 亢進して再び VT ゾーンで検出されたがこのエピソードで既に VT ゾーンの ATP1 は行われたので ATP2 の治療を行った ゾーン ATP1 ATP2 VF VT VT-1 Burst ( バースト ) Burst ( バースト ) Ramp ( ランプ ) 図 3 4. 治療継続 ATP2 治療 Scan ( スキャン ) QUICK CONVERT ATP ( クイックコンバート ATP) On/Off N/A N/A ショック 1 ショック 2 残りのショック 11 J 5 J 3 J 17 J 9 J 5 J max max max max max max max max max max max max max
69 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室治療 (VENTRICULAR THERAPY) 3-5 これは 3 回目のショックである 既にプログラム可能な 2 回のショックが放電されているので 最大エネルギのショックが放電される ゾーン ATP1 ATP2 VF VT VT-1 Burst ( バースト ) Burst ( バースト ) Scan ( スキャン ) Ramp ( ランプ ) QUICK CONVERT ATP ( クイックコンバート ATP) On/Off N/A N/A ショック 1 ショック 2 残りのショック 5 J 1.1 J 3 J 11 J 9 J 5 J max max max max max max max max max max max max max 図 3 5. 治療継続 VT-1 ゾーンのショック 1 既に VT ゾーンでショックが放電されていたため 調律が VT-1 ゾーンまで低下した際に VT-1 ゾーンの ATP2 は行われない そのため より高い強度の治療 (VT-1 ゾーンのショック 1) が次に行われる ゾーン ATP1 ATP2 QUICK CONVERT ATP ( クイックコンバート ATP) ショック 1 ショック 2 残りのショック VF On/Off 2 J 11 J max max max max max max VT Burst ( バースト ) Scan ( スキャン ) N/A 3 J 9 J max max max max VT-1 Burst ( バースト ) Ramp ( ランプ ) N/A 0.1 J 2 J Off Off Off 図 3 6. 治療継続 VT-1 ゾーンのショック 3~5 は Off VT-1 ゾーンの 3~5 回目のショックは Off にプログラムされているので 不整脈が亢進して より高いゾーンで検出 / 治療されない限り VT-1 ゾーンではこれ以上治療は行われない 不整脈が亢進して VF ゾーンへ戻り 7 回目のショックが放電される VF ゾーンで不整脈が持続し 8 回目の最終ショックが放電される VF ゾーンで不整脈が検出されたので 6 回目のショックが放電された ゾーン ATP1 ATP2 VF VT VT-1 Burst ( バースト ) Off Burst ( バースト ) Ramp ( ランプ ) QUICK CONVERT ATP ( クイックコンバート ATP) On/Off N/A N/A ショック 1 ショック 2 残りのショック 2 J 11 J 3 J 9 J 0.1 J max max max max max max max max max max 2 J max max max 不整脈は低下して下位ゾーンへ移ったので再び不整脈が亢進して VF ゾーンへ戻るまでショックは放電されない 図 3 7. 治療継続 6 回目のショックを放電
70 3-6 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室治療 (VENTRICULAR THERAPY) QUICK CONVERT ATP ( クイックコンバート ATP) 後も再確認によって不整脈が認められる場合は すぐにショック 1 に向けて充電が開始される ゾーン ATP1 ATP2 VF QUICK CONVERT ATP ( クイックコンバート ATP) On ショック 1 ショック 2 残りのショック 11 J 21 J max max max max max max VT Burst ( バースト ) Scan ( スキャン ) N/A 3 J 9 J max max max max VT-1 Burst ( バースト ) Ramp ( ランプ ) N/A 0.1 J 2 J max max max 図 3 8. 治療継続 VF ゾーンで QUICK CONVERT ATP ( クイックコンバート ATP) とショック ゾーン ATP1 ATP2 VF VT Burst ( バースト ) Scan ( スキャン ) QUICK CONVERT ATP ( クイックコンバート ATP) On N/A ショック 1 ショック 2 残りのショック 2 J 3 J 11 J 9 J max max max max max max max max max max VT-1 Burst ( バースト ) Ramp ( ランプ ) N/A 0.1 J 2 J max max max QUICK CONVERT ATP ( クイックコンバート ATP) の治療と VT ゾーンの ATP1 は同強度であると見なされるため VT ゾーンの ATP1 が行われた 図 3 9. 治療継続 QUICK CONVERT ATP ( クイックコンバート ATP) により調律低下 VT ゾーンで ATP1 とショック QUICK CONVERT ATP ( クイックコンバート ATP) は 1 つのエピソードにおける最初の治療としてのみ使用できるため 調律が VF ゾーンまで亢進した際に ショック 1 が行われる ゾーン ATP1 ATP2 VF VT Burst ( バースト ) Scan ( スキャン ) QUICK CONVERT ATP ( クイックコンバート ATP) On N/A ショック 1 ショック 2 残りのショック 11 J 21 J max max max max max max 3 J 9 J max max max max VT-1 Burst ( バースト ) Ramp ( ランプ ) N/A 0.1 J 2 J max max max 図 治療継続 VT ゾーンの ATP1 により調律亢進 VF ゾーンで QUICK CONVERT ATP ( クイックコンバート ATP) をスキップ 心室治療後の心室再検出 (Ventricular Redetection after Ventricular Therapy Delivery) 心室治療が行われた後 本パルスジェネレータはさらに治療を行う必要があるか 再検出基準を基に調律を評価する 再検出基準を満たすと 次に行われる治療を選択し 決定した治療が行われる 心室 ATP 治療後の心室再検出 (Ventricular Redetection after Ventricular ATP Therapy) 心室 ATP 治療後の心室再検出により不整脈が停止したかどうかを検査する 心室 ATP が行われると 頻回刺激が 1 回終了するごとに心拍数をモニタし 心室検出ウィンドウ (10 間隔中 8 間隔の Fast を探している ) と Ventricular Redetection Duration ( 心室再検出遅延時間 ) を用いて 不整脈が停止したかどうかを検査する
71 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 抗頻拍ペーシング治療とパラメータ (ANTITACHYCARDIA PACING THERAPIES AND PARAMETERS) 3-7 ATP は次のいずれかの条件が満たされない限り 引き続き次の頻回刺激を継続する 再検出により治療が成功したこと ( エピソードの終了 ) が宣言された 組み込まれた ATP の頻回刺激の数すべてを終了した その心室ゾーンの ATP Time-out (ATP タイムアウト ) が終了した 検出された心室性不整脈のレート変化により 別の心室レートゾーンに移行したため 別の治療が選択された Shock If Unstable ( 不安定な場合ショック放電 ) によって残りの ATP 治療をスキップして ショック放電の治療が選択された 頻回刺激の途中で PRM から DIVERT THERAPY ( 治療の中止 ) コマンドが選択された 頻回刺激の途中でマグネットによって 頻回刺激が中断された 一時的に頻拍モードが変更された コマンド治療が選択された 再プログラムされた頻拍モード 再プログラムされた心室頻拍パラメータ または試行した誘発またはリードテストによりエピソードが終了した 注記 : ATP 頻回刺激が中断されたときは 一連の ATP 治療は行われない もし引き続き治療を必要とする場合は プログラムされた次の治療内容 (ATP あるいはショック ) が開始される 心室ショック治療後の心室再検出 (Ventricular Redetection after Ventricular Shock Therapy) 心室ショック治療後の心室再検出により不整脈が停止したかどうかを検査する ショック放電による治療が行われると 本パルスジェネレータはショック放電ごとに心拍数を監視し 心室検出ウィンドウ (10 間隔中 8 間隔の Fast を探している ) とショック後検出強化を使用して ( 該当する場合 ) 不整脈が停止したかどうかを評価する ショックは次のうち 1 つの条件を満たすまで放電を続ける 再検出により治療が成功したこと ( エピソードの終了 ) が宣言される 1 回のエピソードで放電可能な心室ショックをすべて放電した VT または VT-1 ゾーンで不整脈が再検出され VT または VT-1 ゾーンのプログラムされたすべてのショックを放電したが 不整脈が低いゾーンで持続している 1 回のエピソードですべてのショック放電を行うと 最下位ゾーンのレートより低いレートが 30 秒以上検出され エピソードの終了が宣言されるまではこれ以上の放電は行われない 抗頻拍ペーシング治療とパラメータ (Antitachycardia Pacing Therapies And Parameters) 抗頻拍ペーシング (ATP) 治療パラメータにより 一連の狭い間隔のペーシングパルスを放電して以下の速い調律を中断させることができる
72 3-8 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 抗頻拍ペーシング治療とパラメータ (ANTITACHYCARDIA PACING THERAPIES AND PARAMETERS) 単形性心室頻拍 上室性頻拍 最後に感知されたイベントがプログラムされた検出基準を満たすと ATP 治療が行われる ( 図 3-11 "ATP 治療の基本パラメータは Coupling Interval ( カップリングインターバル ) Burst Cycle Length ( バースト周期長 ) Number of Bursts ( バースト数 ) および Number of Pulses within each burst ( 各バースト内でのパルス数 ) ") 以下のパラメータを使用して ATP 治療をカスタマイズすることができる バースト数 各バースト内でのパルス数 Coupling Interval ( カップリングインターバル ) Burst Cycle Length ( バースト周期長 ) 最小ペーシング間隔 これらのパラメータをプログラムすると 以下の ATP 治療を行うことができる Burst ( バースト ) Ramp ( ランプ ) Scan ( スキャン ) Ramp/Scan ( ランプ / スキャン ) ATP Amplitude (ATP 振幅 ) Pulse Width ( パルス幅 ) は全形式で共通である 通常のペーシング設定とは別個にプログラム可能である ATP Amplitude と Pulse Width は 治療後ペーシングの設定と同じプログラマブル数値となる カップリングインターバル Burst Cycle Length ( バースト周期長 ) カップリングインターバル Burst Cycle Length ( バースト周期長 ) 再検出 ATP ペースパルス バースト 1 バースト 2 ATP の構成 図 ATP 治療の基本パラメータは Coupling Interval ( カップリングインターバル ) Burst Cycle Length ( バースト周期長 ) Number of Bursts ( バースト数 ) および Number of Pulses within each burst ( 各バースト内でのパルス数 ) バーストのパラメータ (Burst Parameters) バーストは ATP 治療において本パルスジェネレータが放電する一連の狭い間隔のペーシングパルスをいう Burst ( バースト ) のパラメータをプログラムすると 患者の ATP 治療を至適化することができる すべての ATP のうち いくつかのパラメータは共通である Off Burst ( バースト ) Ramp ( ランプ ) Scan ( スキャン ) Ramp/Scan ( ランプ / スキャン ) などの形式をプログラムする他に 次の Burst のパラメータをプログラムすることができる ( 図 3-12 "Maximum Number of Pulses ( 最大パルス数 ) および Number Of Bursts ( バースト数 ) の相互干渉 ") Number Of Bursts ( バースト数 ) は ATP 構成に使用されるバーストの回数であり 各 ATP 構成ごとに個別にプログラムできる Off にプログラムすると ATP は非作動 (deactivate) となる
73 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 抗頻拍ペーシング治療とパラメータ (ANTITACHYCARDIA PACING THERAPIES AND PARAMETERS) 3-9 Initial Pulse Count ( 初期パルスカウント ) は最初のバーストで実行されるパルス数のパラメータである Pulse Increment ( パルス数増分 ) は連続するバーストでの 1 バーストあたりのパルス数増加のパラメータである Maximum Number of Pulses ( 最大パルス数 ) は ATP のバースト内で 使用される最大のパルス数のパラメータであり それぞれの ATP 形式において別個にプログラムする バースト内で最大パルス数に達すると 以後 ATP 構成の残りのバーストのパルス数はプログラムされた Maximum Number of Pulses の数に維持される Pulse Increment ( パルス数増分 ) を 0 より大きくプログラムした場合に限り利用可能となる カップリングインターバル 再検出再検出再検出 検出満たす バースト数 = 4 初回パルス数 = 3 パルス数増分 = 1 最大パルス数 = 5 Burst 1; Initial pulse count at 3 ( 初期パルス 3 カウント ) Burst 2; Pulse count incremented by 1 ( パルスカウント 1 増加 ) Burst 3; Pulse count incremented by 1 ( パルスカウント 1 増加 ); Maximum Number of Pulses reached ( 最大数到達 ) Burst 4; (programmed number) ( 設定数 ); Pulse count remaining at Maximum Number of Pulses(5) ( パルスカウント最大数 5 維持 ) 図 Maximum Number of Pulses ( 最大パルス数 ) および Number Of Bursts ( バースト数 ) の相互干渉 カップリングインターバルおよびカップリングインターバルの短縮 (Coupling Interval and Coupling Interval Decrement) Coupling Interval ( カップリングインターバル ) は頻回刺激 ( バースト ) における最初のパルスのタイミングを制御する カップリングインターバルは検出条件を満たした最後のセンスイベントと頻回刺激の最初のペーシングパルスとの間隔と定義される Coupling Interval は Burst Cycle Length ( バースト周期長 ) とは別個にプログラムできる これにより バーストの最初のペーシングパルスによって捕捉されるかどうかに関係なく Ramp ( ランプ ) と Scan ( スキャン ) を積極的に組み込むことができる Coupling Interval は以下のいずれかにプログラムすることができる 計算された平均心拍レートに基づき % にて表される 平均心拍レートに関係無く 固定値 ms でプログラムする 平均心拍レートに適合するようにプログラムすると Coupling Interval ( カップリングインターバル ) は患者の調律の 4 周期平均を基に調整される ( 図 3-13 " 調律に適合させた Coupling Interval ( カップリングインターバル ) Coupling Interval Decrement ( カップリングインターバルの短縮 ) Scan Decrement ( スキャン短縮 ) は 0") Coupling Interval Decrement ( カップリングインターバルの短縮 ) は複数のバースト構成で あるバーストから次のバーストで Coupling Interval が短縮されるプログラムである ( 図 3-14 "Coupling Interval Decrement ( カップリングインターバルの短縮 )") 注記 : 15 秒以上続く ATP バーストをプログラムすることはできない アダプティブバーストの長さは ATP がプログラムされた心室ゾーンの間隔 ( ワーストケースのタイミング ) に基づいて計算される
74 3-10 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 抗頻拍ペーシング治療とパラメータ (ANTITACHYCARDIA PACING THERAPIES AND PARAMETERS) カップリングインターバル = 382ms カップリングインターバル = 364ms 4 周期平均 = 420ms 4 周期平均 = 400ms 400 ms 410 ms 420 ms 450 ms カップリングインターバル (C. I.) = 91% 1 回目の C. I は 420 X 91% = 382ms 2 回目の C. I は 400 X 91% = 364ms Decrement ( 短縮 ) (Coupling Interval ( カップリングインターバル ) あるいは Scan ( スキャン )) がプログラムされていない場合にのみ それぞれの抗頻拍治療が行われる前の 4 周期における 4 周期平均が計算される 図 調律に適合させた Coupling Interval ( カップリングインターバル ) Coupling Interval Decrement ( カップリングインターバルの短縮 ) Scan Decrement ( スキャン短縮 ) は 0 カップリングインターバル = 91% C.I. Decrement ( カップリングインターバルの短縮 ) = 10ms 4 周期平均 = 420ms カップリングインターバル = 382ms カップリングインターバルの短縮 (4 周期の平均は再計算されない ) カップリングインターバル = 372ms 400 ms 410 ms 420 ms 450 ms 検出満たす 再検出満たす 最後の感知された R 波は検出基準を満たしている ペーシングパルス 図 Coupling Interval Decrement ( カップリングインターバルの短縮 ) 最後の感知された R 波は再検出基準を満たしている ペーシングパルス Coupling Interval ( カップリングインターバル ) と Coupling Interval Decrement ( カップリングインターバルの短縮 ) をプログラムするときは以下の情報を考慮に入れる必要がある Coupling Interval Decrement を On にプログラムすると プログラムされた ATP は Scan ( スキャン ) と呼ばれる Coupling Interval を調律に適合するようにプログラムすると 以下が On ( ゼロより大きい ) にプログラムされた場合は 再検出後に再適合しない Coupling Interval Decrement 以後短縮する値はバーストに続く最初のパルスのタイミングを決める Scan Decrement ( スキャンの短縮 ) 以後のバーストで 2 回目のパルスのタイミングを決める バースト周期長 (Burst Cycle Length (BCL)) Burst Cycle Length ( バースト周期長 ) は Coupling Interval ( カップリングインターバル ) 後のペーシングパルスの間隔を制御する このペーシング間隔は Coupling Interval と同様に 感知された頻拍レートに適合して あるいは特定の ms 間隔で決められる 注記 : 調律に適合させた Coupling Interval と同様に 調律に適合させた BCL は Scan Decrement ( スキャンの短縮 ) あるいは Coupling Interval Decrement ( カップリングインターバルの短縮 ) を On にすると 再検出ごとに平均周期長を計算しない ATP 治療中にバースト周期長を短縮する場合には 以下のパラメータをプログラムする
75 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 抗頻拍ペーシング治療とパラメータ (ANTITACHYCARDIA PACING THERAPIES AND PARAMETERS) 3-11 最小間隔 (Minimum Interval) Ramp Decrement ( ランプの短縮 ) はバースト内でパルスのタイミングを制御する Scan Decrement はバースト間のパルスのタイミングを制御する Minimum Interval ( 最小間隔 ) は Coupling Interval ( カップリングインターバル ) と BCL (Burst ( バースト ) Ramp ( ランプ ) Scan ( スキャン )) を制限する Coupling Interval が制限に達すると 次に続く Coupling Interval は最小パルス間隔に維持される 同様に BCL ( バースト周期長 ) が限界に達すると 次に続く BCL は最小パルス間隔に維持される Coupling Interval と BCL は個別に限界に達する バーストの構成 (Burst Scheme) Burst ( バースト ) は 一連の狭い間隔のペーシングパルスを 通常は患者の頻拍より速いレートでペーシングしてリエントリループを中断させる ATP の構成 ( プログラマ画面上に表示される ) はバースト内のペーシング間隔が等しい時 Burst ( バースト ) と定義している Burst ごとの最初の BCL はプログラムされた BCL で決められる Burst でプログラムされたパルス数が 1 より大きいときは BCL を使用してペーシングパルス間のタイミングを制御することができる ( 図 3-15 " 調律に適合させた Burst ( バースト ) の構成 ") 400 ms 410 ms 420 ms カップリングインターバル 450 ms 315 ms BCL 315 ms BCL 315 ms BCL 315 ms BCL カップリングインターバル 300 ms BCL 300 ms BCL 300 ms BCL 300 ms BCL 4 周期平均 = 420ms 4 周期平均 = 400ms BCL = 75% 420ms x.75 = 315ms 400ms x.75 = 300ms Burst ( バースト ) Burst ( バースト ) 各バーストの最初の BCL は バーストの最初のペーシングパルスが出力される前の 4 周期の平均 BCL% で計算される 図 調律に適合させた Burst ( バースト ) の構成 ランプの構成 (Ramp Scheme) Ramp ( ランプ ) はバースト内の各ペースとペースの間隔が短縮される ( 減少する ) バーストの形式である Ramp をプログラムするには Ramp Decrement ( ランプの短縮 ) を ms でプログラムして ペースとペースの間隔の減少幅を決定する さらに Scan Decrement ( スキャンの短縮 ) および Coupling Interval Decrement ( カップリングインターバルの短縮 ) は 0ms にプログラムする バースト内のペーシングパルスごとに プログラムされた Ramp Decrement の率でペースとペース間隔は短縮され 以下のいずれかが起こるまで続く 最後にペースされたパルスの放電 Minimum Interval ( 最小間隔 ) に到達 さらに続けてバーストが必要な場合は 次のバーストの計算された BCL ( バースト周期長 ) に基づいてプログラムされた Ramp Decrement ( ランプの短縮 ) でペーシング間隔が短縮される ( 図 3-16 " 調律に適合させた Ramp ( ランプ ) の構成 Coupling Interval Decrement ( カップリングインターバルの短縮 ) Scan Decrement ( スキャン短縮 ) は 0")
76 3-12 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 抗頻拍ペーシング治療とパラメータ (ANTITACHYCARDIA PACING THERAPIES AND PARAMETERS) Burst Cycle Length ( バースト周期長 ) = 75% Ramp Decrement ( ランプ短縮 ) (R-R Within Burst) ( バースト中の R-R) = 10ms Scan Decrement ( スキャン短縮 ) (R-R Between Bursts) ( バースト間の R-R) = 0ms C. I. Decrement ( カップリングインターバルの短縮 ) = 0ms Minimum Interval ( 最小間隔 ) = 265ms Minimum Interval ( 最小間隔 ) に到達 以降 間隔短縮なし 300 ms 290 ms 280 ms 270 ms 285 ms 275 ms 265 ms 265 ms 4 周期平均 = 400ms 再適応 75% 4 周期平均 = 380ms 再検出 Ramp ( ランプ ) Ramp ( ランプ ) 図 調律に適合させた Ramp ( ランプ ) の構成 Coupling Interval Decrement ( カップリングインターバルの短縮 ) Scan Decrement ( スキャン短縮 ) は 0 スキャンの構成 (Scan Scheme) Scan ( スキャン ) はバーストの中の BCL が前のバーストの BCL よりバーストごとに短縮される ( 減少する ) バーストの形式である Scan ( スキャン ) をプログラムするには Scan Decrement ( スキャンの短縮 ) を 0ms より大きい値にプログラムして BCL の短縮を決める Ramp Decrement ( ランプの短縮 ) は 0ms にプログラムする 次のバーストの BCL は 前のバーストの BCL から Scan Decrement の分だけ短縮される ( 図 3-17 "Scan ( スキャン ) の構成 BCL は調律に適合しない Scan Decrement ( スキャン短縮 ) はプログラム On") 初期 BCL が決定されて次のバーストから Scan Decrement が適用される 直前のバーストの BCL から次のバーストは Scan Decrement ( スキャン短縮 ) が再度適用される 300 ms 300 ms 300 ms 300 ms 290 ms 290 ms 290 ms 290 ms 280 ms 280 ms 280 ms 280 ms 再検出 再検出 Scan ( スキャン ) Scan ( スキャン ) Scan ( スキャン ) Burst Cycle Length ( バースト周期長 ) = 300ms Scan Decrement ( スキャン短縮 ) = 10ms Ramp Decrement ( ランプ短縮 ) = 0ms Coupling Interval Decrement ( カップリングインターバルの短縮 ) = 0ms 図 Scan ( スキャン ) の構成 BCL は調律に適合しない Scan Decrement ( スキャン短縮 ) はプログラム On ランプ / スキャンの構成 (Ramp/Scan Scheme) Ramp/Scan ( ランプ / スキャン ) はバーストの形式である それぞれ Ramp Decrement ( ランプの短縮 ) と Scan Decrement ( スキャンの短縮 ) が含まれる ( 図 3-18 "Ramp/Scan ( ランプ / スキャン ) の構成 ATP パラメータの相互干渉 ")
77 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 抗頻拍ペーシング治療とパラメータ (ANTITACHYCARDIA PACING THERAPIES AND PARAMETERS) 3-13 Scan ( スキャン ) Scan ( スキャン ) C.I.300ms C.I.300ms* C.I.300ms* Minimum Interval ( 最小 間隔 ) に到達 290 ms 280 ms 270 ms 270 ms* 260 ms 250 ms 240 ms 250 ms 240 ms 230 ms 220 ms 220 ms 4 周期平均 = 370ms 再検出 再検出 Ramp Burst ( ランプバースト ) パラメータ Number Of Bursts ( バースト数 ) Pulses per Burst ( バーストごとのパルス数 ): Initial ( 初期 ) Increment ( 増分 ) Maximum ( 最大 ) Coupling Interval ( カップリングインターバル ) Decrement ( 短縮 ) Burst Cycle Length ( バースト周期長 ) Ramp Decrement ( ランプ短縮 ) Scan Decrement ( スキャン短縮 ) Minimum Interval ( 最小間隔 ) 値 % 0ms 78% 10ms 20ms 220ms Ramp/Scan Burst ( ランプ / スキャンバースト ) Number of Pulses ( パルス数 ) 1パルス増える Ramp/Scan Burst ( ランプ / スキャンバースト ) Maximum Number of Pulses ( 最大パルス数 ) が6 Maximum Number Of Bursts ( 最大バースト数 ) が 3に到達した * Scan Decrement ( スキャンの短縮 ) を On にプログラムして Coupling Interval ( カップリングインターバル ) および BCL ( バースト周期長 ) を % でプログラムすると 再検出ごとに平均周期を再計算しない 図 Ramp/Scan ( ランプ / スキャン ) の構成 ATP パラメータの相互干渉 Ramp/Scan ( ランプ / スキャン ) をプログラムするには Scan Decrement ( スキャンの短縮 ) と Ramp Decrement ( ランプの短縮 ) の両方を 0ms より大きくプログラムする ATP パルス幅と ATP 振幅 (ATP Pulse Width and ATP Amplitude) ATP Pulse Width (ATP パルス幅 ) はペーシングパルスの持続時間 ATP Amplitude (ATP 振幅 ) はペーシングパルスの前縁 ( 立ち上がり ) の電圧である ATP Pulse Width と ATP Amplitude のパラメータは 治療後のペーシングパルス幅および振幅と同じ数値となる あるパラメータのプログラマブル数値を変更した場合 その数値は他のパラメータに反映される プログラムされた ATP Pulse Width ATP Amplitude はゾーンおよび治療の順位に関係なく すべての ATP 構成で同じプログラム数値となる ATP Amplitude と Pulse Width は 治療後ペーシングの設定と同じプログラマブル数値となる 心室 ATP タイムアウト (Ventricular ATP Time-out) 心室 ATP Time-out (ATP タイムアウト ) は強制的に心室ゾーンの残りの ATP を中止して 同じゾーンにプログラムされている心室ショック放電を開始させる機能である このパラメータは心室の治療が行われる場合に限り有効である ATP Time-out は ATP 治療が On にプログラムされている場合に VT または VT-1 ゾーンで使用できる タイマの値は個別に設定するが VT-1 の ATP Time-out は VT の ATP Time-out と同等か長くプログラムする ATP Time-out のタイマは最初のバーストが始まるときに開始され 以下のいずれかまで続く タイマが終了する ( 図 3-19 "ATP Time-out (ATP タイムアウト ) 終了 ") 心室ショックが放電される 心室エピソードが終了する
78 3-14 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 抗頻拍ペーシング治療とパラメータ (ANTITACHYCARDIA PACING THERAPIES AND PARAMETERS) Time-out は 再検出後 これ以上の ATP バースト治療が必要かどうかを判断するために設定される Time-out に達しているか経過していると この心室エピソード中にはこれ以上の ATP 治療は開始されない Time-out によって バースト中の ATP は中断されない 再検出 再検出 充電 検出ウィンドウを満たす エピソード開始 Duration ( 遅延時間 ) 開始 スタビリティ分析開始 Duration ( 遅延時間 ) 終了 ATP 治療開始 ATP Time-out (ATP タイムアウト ) 開始 再検出遅延時間終了 ショック治療開始 図 ATP Time-out (ATP タイムアウト ) 終了 30 秒 ATP Time-out (ATP タイムアウト ) 終了 注記 : 1 つの心室エピソードで一度心室ショックが放電されると ATP Time-out タイマの残りの時間に関係なく 同じエピソード内で ATP は行われない 治療を開始するのに必要な条件である Rate ( レート ) Duration ( 遅延時間 ) および Detection Enhancement ( 検出の強化 ) を満たし プログラムされた時間が経過したときにショック治療が開始される 3 ゾーンプログラム構成の場合 ATP Time-out は下位の 2 ゾーンに設定できる ( 図 3-20 "ATP Time-out (ATP タイムアウト ) 3 ゾーン構成 ") VF ゾーン VT ゾーン 再検出および ATP 1 ATPバースト ATP 1 バースト1 バースト5 下位ゾーンにプログラムされた治療 VT-1 ATP Time-out (ATP タイムアウト ) = 40 秒 VT ATP Time-out (ATP タイムアウト ) = 30 秒 ATP は VT-1 と VT ゾーンにプログラムされている 再検出 VT-1 ゾーン ATP Time-out (ATP タイムアウト ) VT 検出ウィンドウを満たす Duration ( 持続時間 ) の開始 エピソード開始 0 秒 10 秒 20 秒 VT 検出合致 治療開始 ATP Time-out (ATPタイムアウト) 開始 30 秒 40 秒 ATP Time-out (ATP タイムアウト ) VT ゾーン終了 VT-1 Time-out ( タイムアウト ) 終了 調律が VT-1 ゾーンに移動 充電 VT-1 検出合致 ショック治療開始 図 ATP Time-out (ATP タイムアウト ) 3 ゾーン構成 クイックコンバート ATP (QUICK CONVERT ATP) レートがプログラム可能な QUICK CONVERT ATP ( クイックコンバート ATP) 機能は DYNAGEN で使用できる QUICK CONVERT ATP は ショック治療前の VF ゾーンで検出される高レートの単形性心室頻拍に対する治療である
79 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室ショック治療とパラメータ (VENTRICULAR SHOCK THERAPY AND PARAMETERS) 3-15 QUICK CONVERT ATP を On にプログラムすると 88% の Coupling Interval ( カップリングインターバル ) 88% の BCL で 8 回のペーシングパルスから成る ATP のバーストが 1 回送出される QUICK CONVERT ATP は 1 つのエピソードにおける最初の治療としてのみ行われる QUICK CONVERT ATP で不整脈を停止させることができず ショック治療が必要となった場合 この機能のアルゴリズムは再確認によって ATP 治療で不整脈を停止させることができたかどうか評価することにより 充電開始までの遅延を最小限に抑えている QUICK CONVERT ATP 後 3 間隔中 2 間隔が最下位ゾーンのレート閾値より速い場合 治療は成功しなかったと判断され ノンコミッテッドショックのために充電が開始する 3 間隔中 2 間隔が遅い場合 ショックが中止され 再検出に入る ショックが中止された後 再検出が満たされた場合 次のショックがコミットとなる 注記 : QUICK CONVERT ATP はプログラムされた最大レート (250 または 300min -1 ) を超える調律には適用されない 注記 : QUICK CONVERT ATP は BiV で行われる LV Pace (LV ペース ) は LV Offset (LV オフセット ) に関係なく RV Pace (RV ペース ) に同期して行われる 心室ショック治療とパラメータ (VENTRICULAR SHOCK THERAPY AND PARAMETERS) 本パルスジェネレータは感知されたイベントに同期して ショックを放電する ショックのベクトル エネルギの強さ ショックの極性をプログラムすることができる 心室ショックのベクトル (Ventricular Shock Vector) プログラムされた Ventricular Shock Vector ( 心室ショックのベクトル ) は 心室ショック治療を行うためのエネルギのベクトルを示す 以下の設定がプログラムできる RV Coil to RA Coil and Can このベクトルは V-TRIAD ベクトルとしても知られる 本パルスジェネレータの金属製の缶を一方の電極 ("hot can") として 2 個のコイルを有する除細動リードと組み合わせて利用する 遠位ショック電極から近位ショック電極および本体の缶への二方向電流路でエネルギを放電している RV Coil to Can このベクトルは本パルスジェネレータの金属製の缶を一方の電極 ("hot can") として利用する 遠位ショック電極から本体の外缶にエネルギを放電している この構成はシングルコイルのリードを使用する場合に選択する RV Coil to RA Coil このベクトルは本体の缶を一方の電極として利用しない "cold can" ベクトルとしても知られる 遠位ショック電極から近位電極にエネルギを放電している このベクトルは ショックが放電されないためシングルコイルのリードと使用してはならない
80 3-16 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室ショック治療とパラメータ (VENTRICULAR SHOCK THERAPY AND PARAMETERS) 心室ショックエネルギ (Ventricular Shock Energy) 充電時間 (Charge Time) 心室ショックエネルギにより 本パルスジェネレータによるショック治療の強度を決定する ショック出力エネルギは リードインピーダンスあるいは電池電圧の変動に関係なく 本パルスジェネレータの全寿命期間を通して一定に維持される 定出力はリードインピーダンスの変動に対し パルス幅を自動的に調整することで実現している それぞれのゾーンでの最初の 2 回のショックは 充電時間 寿命 安全マージンを考慮して適切な値にプログラムすることができる 残りのショックエネルギは プログラム不可であり 最大エネルギ値の設定となる Charge Time ( 充電時間 ) は プログラムされたショックエネルギの充電に必要な時間である Charge Time は以下によって決まる プログラムされた出力エネルギのレベル 電池の状態 エネルギを蓄えるキャパシタの状態 充電時間はパルスジェネレータを高エネルギ出力にプログラムしたときと電池電圧が低いときに長くなる ( 表 3-1 "BOL 時 37 C における充電時間の代表的な値 ") 充電時間が 15 秒より長い場合には 1 時間後に自動キャパシタリフォームが予定される リフォーム中の充電時間が 15 秒を超える場合にも 電池の状態が Explant ( 摘出 ) に変更される キャパシタ ( コンデンサ ) の電解質の喪失は非作動期間で進行し その結果 充電時間はわずかではあるが長くなる 電解質の喪失による充電への影響を少なくするため 自動的にキャパシタリフォーム (Capacitor re-form) を行う 表 3-1. BOL 時 37 C における充電時間の代表的な値 エネルギ ( 蓄電 J) a エネルギ ( 放電 J) b 充電時間 ( 秒 ) c d a. 数値はキャパシタに蓄電されるエネルギでショックエネルギのプログラム値 b. 放電エネルギはショック電極を通じて放電されるショックエネルギ値 c. 充電時間は BOL 時におけるキャパシタリフォーム後の数値 d. HE. 表 3-2. パルスジェネレータの電池残量に応じた最大エネルギの充電時間の代表的な値 電池残量 (Ah) a 最大エネルギの充電時間範囲 ( 秒 ) 2.1~ ~ ~0.2 8~10 9~12 10~14 a. 摘出時の Charge Remaining ( 電池残量 ) は通常 0.18Ah であり 残存容量は 0.15Ah である これらはパルスジェネレータの供用寿命を通じて行われる治療の量によって変わる 残存容量は Explant ( 摘出 ) が表示されてから Battery Capacity Depleted ( 電池容量低下 ) が表示されるまで装置の機能を作動させるために使用される
81 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室ショック治療とパラメータ (VENTRICULAR SHOCK THERAPY AND PARAMETERS) 3-17 注記 : 上記の最大エネルギの充電時間範囲は 理論上の電気的原理と検証されたベンチテストにのみ基づいている 波形の極性 (Waveform Polarity) 波形の極性は 除細動出力電極の前縁電圧間の関係を反映している ショックはすべて二相性波形で放電される ( 図 3-21 " 二相性波形 ") 本品の場合 ピークショック電圧 (V1) は 41J で 728V 21J で 531V 0.1J で 51V である このショック極性の選択は装置が放電するすべてのショックに適用される あるゾーンで前のショックが成功しなかった場合 そのゾーンの最後のショックは前のショックと逆の極性 ( 正または逆 ) で自動的に放電される ( 図 3-22 " ショック放電の極性 ") 注意 : IS-1/DF-1 リードにおいては 除細動リードの陽極 陰極をパルスジェネレータのヘッダへ逆に挿入することによって 極性を変更してはならない 必ず極性プログラム機能を使用すること 物理的な方法で極性を変更すると 本装置が損傷したり術後の不整脈が停止できなくなったりすることがある
82 3-18 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室ショック治療とパラメータ (VENTRICULAR SHOCK THERAPY AND PARAMETERS) 二相性 V1 V2 PW1 PW2 V4 V3 PW = Pulse Width ( パルス幅 ) PW2 = PW1 x 0.66 V2 = V3 図 二相性波形 正の極性 逆の極性 図 ショック放電の極性 コミッテッドショック / 心室不整脈の再確認 (Committed Shock/Reconfirmation of the Ventricular Arrhythmia) Committed Shock/Reconfirmation ( コミッテッドショック / 再確認 ) は パルスジェネレータが心室ショック放電前に行うモニタリングの結果に従う 不整脈が持続していない場合には 患者に不必要なショックを放電しないようにするため 再確認を行うことが望ましい 装置はキャパシタ充電中および充電完了直後に頻拍性不整脈を監視する この間 頻拍性不整脈が自然に停止したかどうかを確認し 心室ショック治療を行うかどうかの決定を行うが 治療の選択には影響されない 心室ショック治療は Committed ( コミッテッド ) あるいは Non Committed ( ノンコミッテッド ) にプログラムできる Committed Shock ( コミッテッドショック ) 機能を On にプログラムすると 不整脈の持続 あるいは停止に関係なく キャパシタ充電後 500ms の遅延時間をおいて 最初に感知された R 波に同期してショックを放電する ( 図 3-23 "Committed Shock ( コミッテッドショック ) は On Reconfirmation ( 再確認 ) は Off") 500ms の遅延は PRM から必要な場合に治療の中止命令を出すのに必要な最小時間である もし 充電終了後 2 秒以内に R 波を感知しない場合 心室ショックは充電終了 2 秒後に非同期で放電される
83 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室ショック治療とパラメータ (VENTRICULAR SHOCK THERAPY AND PARAMETERS) 3-19 Duration ( 持続時間 ) 完了 充電開始 Divert ウィンドウ コミッテッドショック R 波に同期してショックが放電される 間隔数 充電 500ms 135ms 不応期 ショック再検出開始 (F = Fast) 検出ウィンドウが満たされた Post-Shock Duration ( ショック後持続時間 ) 開始 図 Committed Shock ( コミッテッドショック ) は On Reconfirmation ( 再確認 ) は Off 注記 : 充電完了後に強制的な 135ms の不応期があり 500ms の遅延時間のうち最初の 135ms に発生したイベントは無視される Committed Shock ( コミッテッドショック ) を Off にプログラムすると 再確認は次の手順で行われる 1. 本パルスジェネレータはキャパシタ充電中も不整脈の監視を継続している センシングおよびペーシング心拍を評価している ( センシングまたはペーシング ) 10 拍のうち 5 拍が Slow ( 遅い ) ( または QUICK CONVERT ATP ( クイックコンバート ATP) が不成功に終わった後 連続する 4 拍が Slow) と数えられると 本パルスジェネレータは充電を中止して Diverted-Reconfirm ( 再確認後中止 ) と認識する 拍中 5 拍が Slow ( 遅い ) と検出されず ( あるいは QUICK CONVERT ATP ( クイックコンバート ATP) が不成功に終わった後 連続する Slow が 4 拍未満 ) 充電が完了している場合 充電終了後に充電完了後の再確認を行う 充電後の不応期と最初に感知されたイベントの後 本パルスジェネレータは充電後最大 3 間隔を測定し 最下位ゾーンのレート閾値と比較する もし充電後 3 間隔のうち 2 間隔が最下位のレート閾値より速い場合 ショックは 2 番目の速いイベントに同期して放電する 充電後 3 間隔中 2 間隔が最下位ゾーンのレート閾値より遅い場合 ショックは放電されない 心拍が感知されない場合は 2 秒後にプログラムされた LRL ( 下限レート ) でペーシングが行われる ショックが放電されなかった場合 またはペーシングパルスが送出された場合にも Diverted-Reconfirm ( 再確認後中止 ) となる 再確認後にショックが必要な場合 このショックの充電時間は短い 再確認アルゴリズムは 1 つのエピソードで連続して二度 Diverted-Reconfirm ( 再確認後中止 ) することはない Diverted-Reconfirm 後に不整脈を再検出した場合は このエピソード内での次のショック放電は Committed Shock ( コミッテッドショック ) が On とプログラムされている場合と同様に放電される 一度ショック放電されると 再検出アルゴリズムを再び適応する ( 図 3-24 "Committed Shock ( コミッテッドショック ) は Off Reconfirmation ( 再確認 ) は On") 充電中心拍間隔 最下位ゾーンのレート閾値と測定された心拍間隔を比較する 3 間隔のうち 2 間隔が Slow であると放電されず 3 間隔のうち 2 間隔が Fast であると放電される 充電 Duration ( 持続時間 ) 完了 充電開始 500ms 135ms 不応期 Divert ウィンドウ 再確認で不整脈が存在しないかを 確認する ショックは行われない 心拍数が感知されなければ ペーシングを開始する 図 Committed Shock ( コミッテッドショック ) は Off Reconfirmation ( 再確認 ) は On
84 3-20 頻拍性不整脈の治療 (TACHYARRHYTHMIA THERAPY) 心室ショック治療とパラメータ (VENTRICULAR SHOCK THERAPY AND PARAMETERS)
85 4-1 ペーシング治療 (PACING THERAPIES) 第 4 章 本章には以下のトピックが含まれる " ペーシング治療 (Pacing Therapies)" " プログラミングの推奨事項 (Device Programming Recommendations)" "CRT の維持 (Maintaining CRT)" " 基本パラメータ (Basic Parameters)" " 治療後ペーシング (Post-Therapy Pacing)" " 一時的徐脈ペーシング (Temporary Brady Pacing)" " レートアダプティブペーシングおよびセンサトレンディング (Rate Adaptive Pacing and Sensor Trending)" " 心房頻拍応答 (Atrial Tachy Response)" " レートの強化 (Rate Enhancements)" " リード極性 (Lead Configuration)" "AV ディレイ (AV Delay)" " 不応期 (Refractory)" " ノイズレスポンス (Noise Response (HRV))" " 心室頻拍センシング相互作用 (Ventricular Tachy Sensing Interactions)"
86 4-2 ペーシング治療 (PACING THERAPIES) ペーシング治療 (PACING THERAPIES) ペーシング治療 (Pacing Therapies) CRT-D は 心房および両心室に通常および治療後徐脈ペーシングを行うもので アダプティブレート機能を有する 警告 : MRI Protection モード (MRI 保護モード ) では 徐脈治療と心臓再同期療法 (CRT) が一時的に停止する 患者が MRI 検査を受ける前に PRM を使って条件付き MRI 対応除細動システムを MRI Protection モードにプログラムしなければならない MRI Protection モードでは徐脈ペーシングと CRT ペーシングが無効になる パルスジェネレータが元の通常動作にプログラムされるまで 患者にはペーシングが行われない パルスジェネレータが MRI Protection モードにある間 徐脈治療 ( ペーシング依存性やオーバードライブペーシングの必要性など ) および CRT が行われない状態に臨床的に耐えられると判断された患者だけにスキャンを実施すること 本装置の頻拍検出および治療機能は 心周期ごとに感知していることを除いて徐脈ペーシング機能とは独立した別の機能である パルスジェネレータは次の治療を行うことができる CRT 患者の自己心房レートが MTR より低く プログラムされた AV Delay (AV ディレイ ) が自己の心内房室間隔より短い場合 本装置は心室収縮に同期させるためプログラムされた設定で心室にペーシングパルスを送る 右心室リードと左心室リードを別々にプログラムできるため 心機能を回復するための手段として柔軟性が得られる 注記 : CRT および徐脈治療の判断について 心周期は右心室のセンシングおよびペーシングイベントにより決まるが ペーシング部位を左心室のみにプログラムしている場合には左心室のペーシングイベントによって決まる 装置のタイミングサイクルはすべて右心室によって決まるため 左心室のみのペーシングに設定している場合でも 右心室リードを植込む必要がある 左心室センシングイベントは不適切な左心室ペーシングを抑制し タイミングサイクルを変えない 注意 : 両心室ペーシングが高い頻度で行われるようにするには プログラムされた AV Delay (AV ディレイ ) の設定は患者の自己 PR 間隔より短くなければならない 通常徐脈ペーシング (Normal Bradycardia Pacing) 自己心拍レートがプログラムされたペーシングレート (LRL) より下がると プログラムされた設定でペーシングパルスを送る アダプティブレートペーシングでは 患者の活動レベルの変化に応じてペーシングレートを適合させる Post-Therapy Pacing ( 治療後ペーシング ) ショック放電後の捕捉を確実にするため プログラムされた期間 徐脈ペーシング治療を行うことができる この他の選択項目 (Additional Options) Temporary Bradycardia Pacing ( 一時的徐脈ペーシング ) 使用していた通常ペーシング設定をパルスジェネレータのメモリに保存したまま別のペーシング治療を試験することができる (" 一時的徐脈ペーシング (TEMPORARY BRADY PACING)") STAT PACE ( 緊急用ペース ) PRM よりテレメトリ交信を用いて実行したときに高出力設定で緊急心室ペーシングを開始する (" 緊急用ペース (STAT PACE)")
87 ペーシング治療 (PACING THERAPIES) プログラミングの推奨事項 (DEVICE PROGRAMMING RECOMMENDATIONS) 4-3 プログラミングの推奨事項 (Device Programming Recommendations) 至適な CRT が確実に行われるようにするためには 装置のパラメータを適切に設定することが重要である 患者特有の状態および治療の必要性とともに 以下のガイドラインを考慮に入れること 注記 : また Indications-Based Programming (IBP) ( 適応に基づく設定 ) の使用を考慮する IBP は患者の臨床的必要性と主な適応疾患に基づいて プログラミングの参考設定を示すツールである (" 適応に基づく設定 (Indications-Based Programming (IBP))") 注意 : 本装置は両心室または左心室ペーシング治療を行うためのものである 右心室のみのペーシングを行うようにプログラムした場合 心不全の治療には適応されない 心不全の治療を目的とした右心室のみのペーシングの臨床効果はまだ明らかにされていない Pacing mode ( ペーシングモード ) デュアルチャンバトラッキングモード (VDD(R) または DDD(R)) をプログラムする アダプティブレートペーシングモードは 変時性不全を呈する患者および身体活動に応じてペーシングレートを上昇することで改善が得られる患者を対象としている (" 徐脈モード (Brady Mode)") Pacing chamber ( ペーシング部位 ) 医学的判断により異なるペーシング部位の選択を指示しない限り BiV ( 標準設定値 ) にプログラムする (" 心室ペーシング部位 (Ventricular Pacing Chamber)") BiV Trigger ( 両心室トリガ ) On にプログラムし 該当する上限レートまで両心室ペーシングを行う LRL ( 下限レート ) 徐脈を補整することができる適切なレートで 通常達する正常調律より低くプログラムする (" 下限レート (Lower Rate Limit (LRL))") パルスジェネレータが VVI(R) モードにプログラムされている場合に 心房性頻拍性不整脈時に房室伝導があり その結果両心室ペーシングが抑制された (CRT が消失した ) 場合 高い LRL をプログラミングして両心室ペーシングを増加させることを考慮する MTR ( 最大トラッキングレート ) 確実に 1:1 の房室同期が得られるよう十分高くプログラムする 医学的判断による指示がない限り MTR は 130min -1 を推奨する (" 最大トラッキングレート (Maximum Tracking Rate (MTR))") Pacing Output ( ペーシング出力 ) 両心室の捕捉閾値を基に 一般的に安全マージンを考慮して少なくとも 2 倍の電圧値をプログラムする Paced AV Delay ( ペース後 AV ディレイ ) Paced AV Delay は一貫した CRT が行われるよう患者ごとに設定する Paced AV Delay を設定する方法はいくつかある 自己 QRS 幅の評価 心エコー図 脈圧モニタリング SmartDelay optimization ( スマートディレイオプティマイゼーション ) AV Delay (AV ディレイ ) の設定を推奨する (" スマートディレイオプティマイゼーション (SmartDelay Optimization)") Paced AV Delay ( ペース後 AV ディレイ ) の至適化は CRT の効果に著しく影響を与えることがあるため Paced AV Delay の設定の違いによる血行動態への影響を確認するために心エコー図や脈圧モニタリングなどの使用を考慮すること 心房ペーシングは心房間遅延を延長させることから 正常洞調律時と心房ペーシング時では CRT を至適化するため Paced AV Delay の設定を変える必要がある Sensed AV Delay ( センス後 AV ディレイ ) Sensed AV Delay は心房センスイベントに続く AV Delay を短縮させるが 心房ペースイベント後はプログラムされた長い Paced AV Delay が使われる DDD(R) モードにプログラムする場合は 心房センス時と心房ペーシング時の至適な Sensed AV Delay を決定するため テストを行うことが推奨される
88 4-4 ペーシング治療 (PACING THERAPIES) CRT の維持 (MAINTAINING CRT) Dynamic AV Delay ( ダイナミック AV ディレイ ) Dynamic AV Delay は以下を基に自動的に設定される (" ペース後 AV ディレイ (Paced AV Delay)") Paced AV Delay ( ペース後 AV ディレイ ) の最小値と最大値が等しい場合には AV Delay (AV ディレイ ) は固定値となる Paced AV Delay の最小値が最大値より低い場合 AV Delay は Dynamic ( ダイナミック ) に設定される PVARP ( 心室後心房不応期 ) PVARP を 280ms にプログラムする 房室伝導を有する心不全患者に対しては 自己房室間隔が長く かつ長い PVARP がプログラムされた場合 MTR より下で心房トラッキング不全を惹起することがある 結果として両心室ペーシング (CRT) 不全を生じる MTR より下での心房トラッキング不全の発生が危惧される場合は Tracking Preference ( トラッキングの優先 ) を On ( 標準設定値 ) にする (" 心房不応期 PVARP (A-Refractory PVARP)") PVARP after PVC (PVC 後の PVARP) PVARP after PVC は高レート時の PMT の発生を減らすため 400ms ( 標準設定値 ) にプログラムする PMT の発生は他の要因による場合もある ("PVC 後の PVARP (PVARP after PVC)") ATR ( 心房頻拍応答 ) ATR を使用する場合 Entry Counts ( 開始カウント ) および Exit Counts ( 終了カウント ) はモードスイッチが適切かつ適時に行われるようプログラムする ("ATR モードスイッチ (ATR Mode Switch)") VRR ( 心室レート制御 ) および BiV Trigger (BiV トリガ ) によって心房性頻拍性不整脈中に CRT の頻度を高くすることが可能である 房室伝導のある心房性頻拍性不整脈発症中に 心室ペーシング率を上げ CRT が最大限に行われるよう BiV Trigger は On にプログラムし VRR は最大の設定で On にプログラムする PMT Termination (PMT の停止 ) 高いレートでの PMT を停止するには On ( 標準設定値 ) にプログラムする ("PMT の停止 (PMT Termination)") LVPP ( 左心室保護期間 ) 左心室の受攻期にペーシングが行われないよう 400ms ( 標準設定値 ) にプログラムする (" 左心室保護期間 (Left Ventricular Protection Period (LVPP))") Tracking Preference ( トラッキングの優先 ) 心房レートが MTR より低いが近い場合には CRT を実行するため On ( 標準設定値 ) にプログラムする PVARP および患者の自己の心内房室間隔がプログラムされた MTR 間隔より長いときに この機能を使用する (" トラッキングの優先 (Tracking Preference)") LV Lead Configuration ( 左心室リード構成 ) IS-1 または LV-1 左心室リード接続口を備えた装置の場合 左心室リードの電極数によってプログラムする (" 左心室電極構成 (Left Ventricular Electrode Configuration)") CRT の維持 (Maintaining CRT) ウェンケバッハ様現象により一時的な CRT 不全あるいは房室同期不全が起こることがある また 心不全患者では CRT が行われなくなると症状が現れることがある 本装置をプログラムするときは以下のことを考慮すること MTR MTR を超える速い心室応答を伴う心房の高レートは以下の状態を引き起こす 完全な房室伝導を有する場合の一時的な CRT の抑制 2 度あるいは 3 度の房室ブロックが見られる場合のウェンケバッハ様現象正常洞調律が回復するとプログラムされた房室同期で CRT が行われる MTR は高い心房レート時に CRT が維持できる十分高い値にプログラムする CRT を維持するため 以下のことも考慮する レートの急激な変化を防止するため Rate Smoothing ( レートスムージング ) を使用する
89 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) 4-5 VRR は房室伝導のある心房性不整脈中に心室ペーシング率を上げることで CRT を促進する 上室性頻拍性不整脈 (SVT) 時には CRT を維持するための医学的管理と高レートに伴う血行動態の低下から患者を救う必要がある 心房の高レートを医学的に管理すると MTR 以下に維持できる時間を最大限にし 一貫した CRT が確実に行われるようにすることができる 注記 : Slow VT の患者では MTR の上限プログラム値は最下位頻拍性不整脈ゾーンの下限レート閾値の下限により制限される Slow VT のレートで CRT の遂行が必要な場合は 抗不整脈薬やカテーテルアブレーションなどの Slow VT 治療の代替的管理法を考慮し 一貫した CRT が確実に行われるようにする AFR AFR ( 心房粗動応答 ) は心室の受攻期もしくは心房ペーシングが受攻期にされることを防止するため 心房ペースイベントを遅らせたり抑制したりする 心房レートがプログラムされた AFR レートを超えると直ちにトラッキングを停止する AFR レートが患者の洞調律より低く設定されている場合には AV Delay (AV ディレイ ) を変動させるため CRT の効果に影響を与える レートスムージング (Rate Smoothing) Rate Smoothing Up ( レートスムージング上昇 ) が On にプログラムされている場合 心房レートの上昇がプログラムされた Rate Smoothing Up のパーセンテージを超えたエピソードの間 CRT が損なわれる 房室ブロックを有する患者では レートスムージングが心房レート上昇時の両心室ペーシングレートを制御する目的で AV Delay (AV ディレイ ) を設定値より延長させるため このような事象が生じる VVI あるいは VVI 様作動に変換する機能 (Features that Switch to VVI or VVI-like Behavior) VTR/ATR はウェンケバッハ様現象や CRT が一時的に行われなくなる原因になることがある SVT/ VT/VF イベントが解消し 正常洞調律が回復すると プログラムされた房室同期で CRT が行われる VDD(R) にプログラムされ 洞調律が LRL を下回る患者では 心房イベントに CRT 同期は行われず 房室同期は失われる LRL を低く設定するか 心室ペーシングに同期して心房ペーシングする ( 例えば DDD(R)) モードなど医学的に適切な設定を行うことを考慮する STAT PACE ( 緊急用ペース ) では 房室同期しない VVI モードで CRT が行われる STAT PACE が中止されると 恒久的プログラム値に戻る 基本パラメータ (Basic Parameters) パルスジェネレータはパラメータをプログラムすることで CRT により機械的な同期を促す CRT に使用するプログラム選択項目には徐脈ペーシング治療に使用するものが含まれる LV への刺激は単極または双極 LV リードを使用して行う 本装置は心房ペーシングおよびセンシングを利用して房室伝導と CRT を調和させる Normal Settings ( 通常設定 ) には以下のものが含まれる ペーシングパラメータ ( 治療後および一時的ペーシングパラメータとは独立してプログラムできる ) ペーシングおよびセンシング リード
90 4-6 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) センサおよびトレンディング Post-Therapy Settings ( 治療後設定 ) には以下のものが含まれる ペーシングパラメータ ( 通常および一時的なペーシングパラメータとは独立してプログラムできる ) 心室後ショック 徐脈モード (Brady Mode) プログラミング範囲 (Interactive Limits) プログラム可能なパラメータを持つ多くの機能が相互に作用するため そのような機能全体でプログラム値の互換性が保たれる必要がある ユーザが要求した値と既存のパラメータの互換性がない場合 プログラマ画面には 互換性がないことを知らせる警告が表示される そして 選択が禁止されるか 注意して処理を進めるようにメッセージが表示される (" 色使い (Use of Color)") Brady ( 徐脈 ) モードには患者の治療を個別に設定するプログラム選択項目がある パルスジェネレータには付録のプログラム選択項目に記載されているペーシングモードがある CRT モード (CRT Modes) CRT の目的は両心室に連続的なペーシングを行うことである CRT は心室ペーシングを行うモードでのみ遂行される 両心室刺激が行われたときに CRT の有効性が最大になる 徐脈の既往もある患者には心房ペーシングとアダプティブレートモードが適している場合がある 警告 : 心房のみのモードでは CRT は行えないため 心不全患者に心房のみのモードは使用しないこと 注記 : CRT の安全性と有効性については VDD モードを使用した臨床研究で評価された パルスジェネレータを VDD 以外のペーシングモードにプログラミングするときは 医学的に慎重に判断すること 注記 : 心房ペーシングは心房内伝導を延長させるので 右心房と左心房の収縮同期を逸脱させる可能性がある 心房ペーシングが CRT に与える影響についてはいまだ研究されていない DDD および DDDR (DDD and DDDR) P 波および R 波のセンスがないときは LRL (DDD) あるいはセンサ指示レート (DDDR) で AV Delay (AV ディレイ ) の間隔をおいて心房および心室にペーシングが行われる P 波をセンスすると 心房ペーシングが抑制され AV Delay が開始する R 波センスによって心室ペーシングが抑制されない限り AV Delay の終了時に心室ペーシングが行われる 洞性徐脈を併発している心不全患者に適している DDD(R) は LRL より高いレートで心房に同期した両心室ペーシングを行ったり LRL またはセンサ指示レート (DDDR の場合 ) で房室順次両心室ペーシングを行ったりすることができる 洞性徐脈がある患者や心房レートが LRL を下回る患者では 房室同期した CRT を行うため VDD モードよりも DDD モードの方が望ましい
91 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) 4-7 DDI および DDIR (DDI and DDIR) P 波および R 波のセンスがないときは LRL (DDI) あるいはセンサ指示レート (DDIR) で AV Delay の間隔をおいて心房および心室にペーシングが行われる P 波をセンスすると 心房ペーシングは抑制されるが AV Delay は開始されない 正常な洞活動を有する心不全患者には適していない 自己洞調律がなく 徐脈頻脈症候群などの心房性頻拍性不整脈のエピソードが出現する可能性のある心不全患者には適している 洞活動が休止したときに LRL (DDI) またはセンサ指示レート (DDIR の場合 ) で房室順次両心室ペーシングが行われる 自己の心房活動が LRL より高く R 波のセンスがない場合 LRL またはセンサ指示レートで心房に同期しない両心室ペーシングが行われる VDD および VDDR (VDD and VDDR) P 波および R 波のセンスがないときは LRL (VDD) またはセンサ指示レート (VDDR) で心室ペーシングが行われる P 波がセンスされると AV Delay が開始する R 波センスによって心室ペーシングが抑制されない限り AV Delay の終了時に心室ペーシングが行われる R 波のセンスまたは心室ペーシングイベントが発生すると 次の心室ペーシングのタイミングが決まる VDD は 心房に同期した両心室ペーシングを行うが 心房をペーシングしないため 正常洞活動を有する心不全患者に適している VDDR は房室同期を失う可能性が高いため 正常洞活動を有する心不全患者には適していない VDDR は正常な洞活動時には心房と同期した両心室ペーシングが行われるが センサの指示したレートが洞レートを超えたとき センサ指示の心室ペーシングによって房室同期が失われることがある 房室同期の消失は LRL の心室ペーシングで最も生じやすいため 徐脈の補整としては低い LRL の設定を考慮する LRL でペーシングが頻繁に発生することが予測されたり観察されたりするときは LRL ペーシング時に房室同期が維持される DDD(R) モードへのプログラム設定を考慮する VVI および VVIR (VVI and VVIR) VVI(R) モードでは センシングおよびペーシングは心室のみで実施される センシングイベントがないときは LRL (VVI) またはセンサ指示レート (VVIR) で心室ペーシングが行われる R 波のセンスまたは心室ペーシングイベントが発生すると 次の心室ペーシングのタイミングが決まる 正常な洞活動を有する心不全患者では致命的となる場合がある LRL またはセンサ指示レート (VVI(R) の場合 ) で両心室ペーシングを行うため 慢性的な心房性頻拍性不整脈を併発している心不全患者や 心房性頻拍性不整脈のエピソードに適応することができる 心房性頻拍性不整脈時に房室伝導があり その結果両心室ペーシングが抑制された (CRT が消失した ) 場合 高い LRL をプログラミングして両心室ペーシングを増加させるか プログラムされていないのであれば VVI(R) にプログラミングするか その両方を行うことを考慮する
92 4-8 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) AAI および AAIR (AAI and AAIR) AAI(R) モードでは センシングおよびペーシングは心房のみで実施される センシングイベントがないときは LRL (AAI) またはセンサ指示レート (AAIR) で心房ペーシングが行われる P 波のセンスまたは心房ペーシングイベントが発生すると 次の心房ペーシングのタイミングが決まる デュアルチャンバモード (Dual-Chamber Modes) 次の状態では DDD(R) および VDD(R) モードは使用してはならない 慢性の難治性心房頻拍性不整脈 ( 心房細動あるいは心房粗動 ) を有する患者 トリガして心室ペーシングをする可能性がある PMT を誘発する可能性のある遅い逆伝導があり 特定のパラメータ値を再プログラミングしても防げない場合 心房ペーシングモード (Atrial Pacing Modes) DDD(R) DDI(R) および AAI(R) モードでは 慢性の心房細動または心房粗動 あるいは電気的刺激に応答しない心房は 心房ペーシングが有効ではない場合がある さらに臨床的に顕著な伝導障害が存在する場合 心房ペーシングは禁忌となる場合がある 警告 : 慢性の難治性心房性頻拍性不整脈の患者には心房トラッキングモードは使用してはならない 心房性不整脈にトラッキングして心室性頻拍性不整脈に至ることがある 注記 : 心房リードを Off にプログラムしたときの装置の性能については " 心房情報の利用 (Use of Atrial Information)" を参照すること 個々の設定に関する質問等は 弊社まで連絡すること 下限レート (Lower Rate Limit (LRL)) LRL は自己心拍が感知されなかったときに パルスジェネレータがペーシングする 1 分間あたりのパルス数である 心室がペーシングされている限り ( または PVC が発生している場合 ) インターバルは心室イベントから次の心室イベントまでの間で設定される 心室でイベントがセンスされると ( 例えば AV Delay (AV ディレイ ) 終了前に自己 AV 伝導があったとき ) タイミングの基準は心室基準から修正された心房基準へと切り替わる ( 図 4-1 "LRL タイミングの移行 ") 自己 AV 伝導とプログラムされた AV Delay の差が次の V A 間隔に適用されるため このタイミングの基準の切り替えにより 正確なペーシングレートを維持することができる
93 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) 4-9 VA + d V-V タイミングから A-A タイミングへの移行 A-A タイミングから V-V タイミングへの移行 タイミングの移行過程 (d = 最初に自己 AV 伝導が出現したところで AV Delay と AV 間隔の差が生じる d は次の V-A 間隔で加えられ A A 間隔に影響を与えることのないスムーズな移行を行う ) 図 4 1. LRL タイミングの移行 最大トラッキングレート (Maximum Tracking Rate (MTR)) MTR は プログラムされた AV Delay (AV ディレイ ) 内に心室イベントがセンスされないときに 不応期外にセンスされた心房イベントに 心室ペーシングレートを 1:1 で生じさせる最大レートである MTR は DDD(R) および VDD(R) の心房同期ペーシングに適用される MTR をプログラムするときは以下のことを考慮すること 患者の状態 年齢および健康状態 患者の洞結節機能 高い MTR は 狭心症あるいは心筋虚血症の既往患者には適していない 注記 : パルスジェネレータが DDDR または VDDR モードで作動しているとき MSR および MTR は個別に別の数値にプログラムできる 高レート域での現象 (Upper Rate Behavior) 正常な房室伝導を有する心不全患者では 心房レートが MTR を超えると 両心室刺激 (CRT) が遂行されないことがある 患者の自己房室間隔より AV Delay (AV ディレイ ) が延長し 房室伝導があった場合 心室ペーシングが抑制される 房室ブロックと房室伝導の両状況では 至適ではない AV Delay の延長 または両心室ペーシングの喪失 あるいは双方いずれの理由であっても心房レートが MTR を超すと CRT が損なわれる 患者の通常の心房レートが MTR を超える場合 プログラムされた AV Delay (AV ディレイ ) で 1:1 心房同期した両心室ペーシングが確実に行われるよう より高い MTR のプログラムを考慮する より高い MTR の再プログラムが設定されている (AV Delay + PVARP = TARP) TARP により制限された場合 AV Delay を短くするより PVARP を短くして CRT にとって不適切な AV Delay を回避する
94 4-10 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) プログラムした LRL と MTR の間で心房レートを感知し プログラムした AV Delay 間で心室イベントが感知されない場合は 1:1 で心室ペーシングが発生する 感知された心房レートが MTR を超すと 心室ペーシングレートが MTR を超さないようにウェンケバッハ様現象が発生する このウェンケバッハ様現象は P 波が PVARP 内に入り追跡されなくなるまで AV Delay が徐々に延長される現象と定義されている その結果 パルスジェネレータは次に感知された P 波に同期して心室ペースを行うため間欠的に 1:1 のトラッキングが失われる 感知された心房レートが引き続き上昇して MTR を超すと センスされた心房イベントに続く心室のペースイベントは少なくなり その比率は結果的には 2:1 ( 例えば 5:4 4:3 3:2 そして最終的に 2:1) となる センシングウィンドウを最大限に広げることができるように AV Delay と PVARP を適宜にプログラムする Dynamic AV Delay ( ダイナミック AV ディレイ ) および Dynamic PVARP ( ダイナミック PVARP) をプログラムすると MTR 近くでのセンシングウィンドウを最大限に広げることができ ウェンケバッハ現象を最小限にできる 高レートの心房トラッキングはプログラムされた MTR および総心房不応期 (TARP) (AV Delay + PVARP = TARP) によって制限される MTR でセンシングウィンドウが完全に閉じることを回避するために PRM は プログラムされた MTR 間隔より長い ( ペーシングレートが低い )TARP 間隔を許可しない TARP 間隔がプログラムされた MTR 間隔より短い ( ペーシングレートが高い ) 場合 心室ペーシングレートはパルスジェネレータのウェンケバッハ様現象によって MTR に制限される TARP 間隔がプログラムされた MTR 間隔と同間隔の場合 心房レートが MTR を超えたときに 2:1 ブロック現象が発現することがある センスされた心房レートが MTR より高いために生じる心室ペーシングレートの急激な変化 ( 例えばウェンケバッハ様現象 2:1 ブロック ) は 以下のいずれかを実施することにより軽減または除外することができる AFR ATR Rate Smoothing ( レートスムージング ) パラメータおよびセンサの入力 注記 : 心房頻拍の検出とヒストグラムの更新のため 心房イベントは AV Delay (AV ディレイ ) および PVARP の期間を含めて全心周期にわたって検出される ( 心房ブランキング期間は除く ) 例心房レートが MTR を超えると AV Delay (AV ディレイ ) はプログラム値より長くなり (AV') 不定期な P 波が心房不応期内に入りトラッキングされなくなるまで徐々に延長する ( 図 4-2 "MTR におけるウェンケバッハ現象 ") P 波が心房不応期内に入るとパルスジェネレータは次にトラッキングされた P 波に心室ペーシングをトラッキングするため 一時的に 1:1 のトラッキングが失われる ( ペースメーカウェンケバッハ ) MTR MTR MTR MTR MTR AV PVARP AV PVARP AV` PVARP AV PVARP AV` PVARP 図 4 2. MTR におけるウェンケバッハ現象
95 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) 4-11 高い心房レートにトラッキングしたときにもう 1 つの上限レート付近の作動 (2:1 ブロック ) が生じることがある このタイプの作動では 自己の心房イベントが PVARP 内に 1 つおきに入るためトラッキングされない ( 図 4-3 " ペースメーカの 2:1 ブロック ") その結果 心房と心室のイベントは 2:1 の割合になるか 心室ペーシングレートは急激に心房レートの 1/2 に下がる さらに速い心房レートでは 数個の心房イベントが TARP 内に入り 3~4 つおきに 1 個の P 波がパルスジェネレータにトラッキングされる その結果 3:1 または 4:1 のブロックが生じる AV PVARP AV PVARP AV PVARP AV PVARP P 波が 1 つおきに PVARP 間隔内に入りペースメーカの 2:1 ブロックを生じている 図 4 3. ペースメーカの 2:1 ブロック 最大センサレート (Maximum Sensor Rate (MSR)) MSR はレートアダプティブセンサによって制御される最大ペーシングレートである MSR をプログラムするときは以下のことを考慮すること 患者の状態 年齢および健康状態 高レートでのアダプティブレートペーシングは 狭心症あるいは心筋虚血症の既往患者には適していない 最も高いペーシングレートで患者が十分耐えられるかを評価したうえで 適切な MSR を選択する 注記 : パルスジェネレータが DDDR または VDDR モードで作動しているとき MSR および MTR は個別に別の数値にプログラムできる MSR は MTR より高くも低くも同等にもプログラム可能である MSR の設定が MTR より高いとき センサレートが MTR を超えると MTR を超えるペーシングが発生する 感知された自己の心房活動に追従する場合に限りペーシングが MSR を超える (MTR より低くプログラムされたとき ) 注意 : アダプティブレートペーシングの実施は不応期によって制限されない 長い不応期を高い最大センサレート (MSR) と併せてプログラムすると この組み合わせによってセンシングウィンドウが非常に小さくなったり消滅したりするため 不応期の間に非同期ペーシングが起こることがある センシングウィンドウを最適化するには ダイナミック AV Delay またはダイナミック PVARP を使用する 固定値の AV Delay を設定する際は センシングによる結果を考慮すること パルスジェネレータは V A 間隔を延長して自己伝導と A-A ペーシングレートを維持している この延長は AV Delay (AV ディレイ ) と自己の心室伝導の差を基に決定する 心房基準タイミングの修正 (modified atrial-based timing) と称している ( 図 4-4 "VA 間隔の延長と MSR")
96 4-12 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) 心房基準タイミングの修正を使用しないペーシング 150ms 200ms AV VA AV + VA 強制 VA 延長 MSR 400ms (150min -1 [ppm]) AV 150ms ( 自己伝導 ) VA 200ms ペーシング間隔 = AV + VA = 350ms 心房基準タイミングの修正を使用したペーシング 150ms 250ms AV VA AV + VA + 延長 MSR 400ms (150min -1 [ppm]) AV 150ms ( 自己伝導 ) VA 200ms VA 延長 50ms ペーシング間隔 =AV +VA +VA 延長 = 400ms パルスジェネレータのタイミングアルゴリズムは心室の自己伝導を伴う MSR において効果的なペーシングを行う VA 間隔を延長させることによって 心房ペースが高レート時に MSR を超えないようにしている 図 4 4. VA 間隔の延長と MSR ランナウェイ保護回路 (Runaway Protection) 単一回路の故障によってペーシングレートが MTR/MSR を超えて上昇することがないようランナウェイ保護回路が設けられている この機能はプログラム不可能で パルスジェネレータの主要ペーシング回路とは独立して作動する ランナウェイ保護回路はペーシングレートが 205min -1 を超えることを抑制する 注記 : マグネットを当ててもペーシングレート ( パルス間隔 ) には影響しない 注記 : ランナウェイ保護回路はランナウェイが絶対に起こらないことを保証するものではない PES Manual Burst ( マニュアルバースト ) ペーシングおよび ATP の間は 高レートペーシングを行うためランナウェイ保護回路は一時的に作動しなくなる 心室ペーシング部位 (Ventricular Pacing Chamber) Ventricular Pacing Chamber ( 心室ペーシング部位 ) の選択項目ではペーシングパルスを送る部位を選択することができる 以下の選択項目が利用できる RV Only (RV のみ ) LV Only (LV のみ ) BiV (RV および LV) これを選択すると LV Offset (LV オフセット ) が利用可能になる 注記 : 装置のタイミングサイクルはすべて右心室によって決まるため 左心室のみのペーシングに設定している場合でも 右心室リードを植込む必要がある IS-1 または LV-1 左心室リード接続口を備えた装置の場合 標準設定値の LV Electrode Configuration ( 左心室電極構成 ) は None ( なし ) である その結果 BiV の標準設定値の Ventricular Pacing Chamber ( 心室ペーシング部位 ) 設定と組み合わせた場合に パラメータの相互干渉が発生する これは 植込まれた LV リードに基づいて適切な LV Electrode Configuration ( デュアルまたはシングル ) が選択されるようにするためである
97 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) 4-13 IS4 左心室リード接続口を備えた装置の場合 LV Electrode Configuration ( 左心室電極構成 ) は Quadripolar (4 極 ) に自動的に設定される 注意 : 本装置は両心室または左心室ペーシング治療を行うためのものである 右心室のみのペーシングを行うようにプログラムした場合 心不全の治療には適応されない 心不全の治療を目的とした右心室のみのペーシングの臨床効果はまだ明らかにされていない LV Offset (LV オフセット ) Pacing Chamber ( ペーシングチャンバ ) を BiV に設定すると LV Offset (LV オフセット ) 機能が有効となり 左心室ペーシングパルスと右心室ペーシングパルス間の遅延時間を調整することができる LV Offset はプログラミングの柔軟性強化によって 心室の機械的応答を調和させている 上限レート付近で両心室ペーシングが発生すると 装置は高いペーシングレートとプログラムされた最も低い頻拍レート閾値に合わせて LV Offset (LV オフセット ) を自動的に調節する 心房センスまたはペース 右心室ペーシング AV Delay (AV ディレイ ) PVARP - 100ms 0ms +100ms LVペースのプログラム値図 4 5. LV ペースのプログラム値 パルス幅 (Pulse Width) 注記 : プログラムされた AV Delay (AV ディレイ ) は RV タイミングに基づいているため LV Offset (LV オフセット ) の影響は受けない Pulse Width ( パルス幅 ) はパルス間隔とも称され ペーシング電極間に付加される出力パルスの持続時間を表す パルス幅をプログラムするときは以下のことを考慮すること 各パルス幅は 心房 / 心室ごとに別個にプログラム可能である パルス幅による閾値テストを実行する場合は 少なくとも 3 倍のパルス幅安全マージンを推奨する 心臓に送られるエネルギはパルス幅に直接比例するので パルス幅を 2 倍にするとエネルギも 2 倍になる したがって 安全マージンを適切に保ち パルス幅を短くプログラムすると電池寿命を長くできる 捕捉不全を防ぐため パルス幅の恒久的プログラム値を 0.3ms より短くする場合は注意を要する ( 図 4-6 " パルス波形 ")
98 4-14 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) パルス幅 (ms) 振幅 (V) 図 4 6. パルス波形 振幅 (Amplitude) 感度 (Sensitivity) パルス振幅または出力パルスの電圧は 出力パルスの前縁 ( 立上がり ) で測定される ( 図 4-6 " パルス波形 ") 振幅をプログラムするときは以下のことを考慮すること 各振幅は 心房 / 心室ごとに別個にプログラム可能である Brady ( 徐脈 ) モードは 恒久的プログラミングまたは一時的プログラミングによって Off にプログラムすることができる Amplitude ( 振幅 ) を Off にすると患者の自己調律をモニタすることができる 心房 / 心室において捕捉閾値を基に少なくとも安全マージンとして 2 倍の電圧値を推奨する 心臓に送られるエネルギは振幅の 2 乗に正比例するので 振幅を 2 倍にするとエネルギは 4 倍になる したがって 安全マージンを適切に保ち Amplitude ( 振幅 ) を小さくプログラムすると電池寿命を長くできる Sensitivity ( 感度 ) 機能により パルスジェネレータは 感度のプログラム値より大きい自己の心内信号を検出することができる Sensitivity の値を調節すると 心房と心室のいずれかまたは両方のセンシングレンジを移動させて感度を鈍く あるいは鋭くさせることが可能である すべての検出およびタイミングは 感知された心内信号を基に決定される 心房と心室の Sensitivity の値は別個にプログラム可能である High Sensitivity ( 高感度 低プログラム値 ) Sensitivity ( 感度 ) を高くプログラムすると 心臓の脱分極とは関係のない信号も検出する場合がある ( 筋電位センシングなどのオーバーセンシング ) Low Sensitivity ( 低感度 高プログラム値 ) Sensitivity ( 感度 ) を低くプログラムすると 心臓の脱分極の信号を検出できない場合がある ( アンダーセンシング )
99 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) 4-15 Sensitivity ( 感度 ) パラメータは トラブルシューティングで別の値の方が適していると判断された場合以外は Nominal ( 標準設定値 ) のままにしておくことが推奨される 心房および心室のセンシングの一般的な設定は Nominal ( 標準設定値 ) であるが もし稀な状況下にて心房オーバーセンシングあるいは心室オーバーセンシング / アンダーセンシングが認められた場合 ( 例えば 徐脈ペーシングの抑制あるいは不適切な治療など ) は調整することが可能である 警告 : 左心室用リードが心房付近に離脱すると 心房オーバーセンシングや左心室ペーシング抑制の原因となる 心房または心室で Sensitivity パラメータの調整が必要となった際は 常にオーバーセンシング / アンダーセンシングが発生しない範囲で自己の活動を適切に感知する設定を選択する 調整により適切なセンシングが得られない場合 あるいは変更を行った後もオーバーセンシング / アンダーセンシングが認められる場合は 次のいずれかを検討する ( 個々の患者の特性を考慮に入れること ) AGC の感度を再プログラムする 確認されたアンダーセンシングまたはオーバーセンシングを適切に解消するよう Refractory ( 不応期 ) またはクロスチャンバブランキング期間を再プログラムする リードの位置を変更する 新たなセンシングリードを植込む Sensitivity ( 感度 ) を変更した場合は 必ずパルスジェネレータのセンシングおよびペーシングが適切であるか評価すること 注意 : センシング感度調整またはセンシングリードの変更後 必ずセンシングが正しいかを確認すること Sensitivity ( 感度 ) を最高値 ( 最低感度 ) にすると 心臓の活動の検出やアンダーセンシングの遅れを招くことがある 同様に 最低値 ( 最高感度 ) にプログラムすると 心臓以外の信号のオーバーセンシングを招くことがある オートゲインコントロール (Automatic Gain Control) パルスジェネレータは 心房と心室の両方で感度を動的に調節するために Automatic Gain Control (AGC) ( オートゲインコントロール ) を使用している パルスジェネレータは各チャンバに独立した AGC 回路が設定できる 心臓信号の大きさとレートは大幅に変動する場合があるため パルスジェネレータには次の機能が必要である 自己心拍をレートや大きさに関係なく感知する 変動する振幅信号を感知するよう調整できるが 異常な心拍には過剰反応しない ペーシング心拍後の自己活動を感知する T 波を無視する ノイズを無視する AGC のプログラマブル数値は ある心拍と次の心拍との間に達することができる最小感度値 ( 下限 ) である このプログラマブル数値は 心周期全体で固定されるのではなく 感度レベルは高い値 ( センスイベントの最大値またはペースイベントの固定値に基づく値 ) から開始され プログラムされた下限まで下がる ( 図 4-7 "AGC センシング ") AGC では通常 ペーシング中に ( または低振幅信号がある場合に ) プログラムされた下限に達する ただし 中振幅または高振幅信号が感知されると AGC は通常 感度が低くなり プログラムされた下限に達しない
100 4-16 ペーシング治療 (PACING THERAPIES) 基本パラメータ (BASIC PARAMETERS) 各チャンバ内の AGC 回路は 2 つのステップから成るプロセスで電位図信号を処理し 急激に変動する場合がある心臓信号のセンシングを最適化する このプロセスを次の図に示す ( 図 4-7 "AGC センシング ") ステップ 1 1. AGC が 以前の信号ピークの移動平均を使用して 次のピークが発生しそうな検索領域を計算する 前回の心拍がセンシング心拍の場合 その心拍は移動ピーク平均に組み込まれる 前回の心拍がペーシング心拍の場合 ピーク平均は移動平均とペーシングピーク値を使用して計算される ペーシングピーク値は設定によって次のように異なる 標準設定値以上の感度設定では 固定値になる ( 初期値は RV では 4.8mV LV では 8mV RA では 2.4mV) これより感度の低い設定では これより高い値になり プログラムされた AGC の下限を使用して計算される ( 例えば RV の感度が最も低い値 つまり最高値の 1.5mV にプログラムされている場合 ペーシングピーク値 = 12mV) 次に ピーク平均を使用して 領域の境界が最大と最小から決まる ステップ 2 2. AGC が 自己心拍のピークを感知する ( または 上記のペーシング心拍のピークの計算値を使用する ) 3. 絶対不応期 + 15ms の間 感度レベルはピーク ( または最大 ) に維持される 4. ペースイベントの感知されたピークまたは計算されたピーク平均の 75% まで低下する ( 心室ペースイベントのみ ) 5. AGC は前のステップより 7/8 感度を高める 6. センシング心拍ステップは RV と LV では 35ms で 心房では 25ms である ペーシング心拍ステップはペーシング間隔に基づいて調整され 最小レベルで約 50ms のセンシングウィンドウになる 7. 最小 ( またはプログラムされた AGC の下限 ) に達する 最小の値の方が高い場合は プログラムされた AGC の下限に達しない 8. AGC は 新たな心拍が感知されるまで またはペーシング間隔が終了してペースが送られるまで 最小 ( またはプログラムされた AGC の下限 ) のままになる 注記 : 感度レベルが下がって新たな心拍が感知されると AGC はステップ 1 から再度繰り返す 注記 : 信号の振幅が信号発生時に有効な感度閾値より低い場合 その信号は感知されない
101 ペーシング治療 (PACING THERAPIES) 治療後ペーシング (POST-THERAPY PACING) 4-17 絶対センシング限界 (32mV) 最大 ピーク 最小 プログラムされた AGC の下限 図 4-7. AGC センシング センス後イベント AGC センシングの使用時は プログラム不可の Dynamic Noise Algorithm ( ダイナミックノイズアルゴリズム ) がレートチャンネルで有効になる Dynamic Noise Algorithm は 持続するノイズを減少させるためのものである Dynamic Noise Algorithm は 各チャンバに別々のノイズチャンネルを利用して 存在するベースラインの信号を持続的に測定し 感度下限を調節してノイズの影響を最小限に抑える このアルゴリズムでは 信号の特性 ( 周波数とエネルギ ) を使用して 信号をノイズとして分類する 持続するノイズが存在する場合 このアルゴリズムはその影響を最小限に抑え 筋電位のオーバーセンシングおよびそれに関連するペーシングの抑制を防ぐ 感知下限に影響を与えるノイズは心内 EGM で確認できる場合があるが センシング心拍としては表示されない ただし ノイズが過大な影響を与える場合は 下限が自己電位図より上のレベルまで上げられることがある この場合プログラムされた Noise Response ( ノイズレスポンス ) の動作 ( 非同期ペーシングまたはペーシングの抑制 ) が発生する (" ノイズレスポンス (Noise Response)") 注記 : Dynamic Noise Algorithm ( ダイナミックノイズアルゴリズム ) は AGC が自己活動とノイズを常に正確に区別することを保証するものではない 治療後ペーシング (Post-Therapy Pacing) 治療後ペーシングは ショック放電後に別のペーシング治療を行う ショック後に用いるペーシングモードおよびペーシング治療はプログラムされた通常ペーシング設定と同じである 以下のペーシングパラメータは通常ペーシング設定とは別個にプログラムすることができる ペーシングパラメータ LRL Amplitude ( 振幅 ) および Pulse Width ( パルス幅 ) Post-Therapy Period ( 治療後の期間 )
102 4-18 ペーシング治療 (PACING THERAPIES) 一時的徐脈ペーシング (TEMPORARY BRADY PACING) ショック後ペーシングディレイ (Post-Shock Pacing Delay) Post-Shock Pacing Delay( ショック後ペーシングディレイ ) は 心室ショックが放電された後 最も早くショック後ペーシングが開始されるまでの時間で 2.25 秒に固定されている Post-Therapy Period ( 治療後の期間 ) での最初のペーシングパルスが出るタイミングは Post-Shock Pacing Delay 中の心拍活動に依存する R 波 ( デュアルチャンバペーシングモードの場合は P 波も ) が Post-Shock Pacing Delay 中にセンスされた場合 センスされたレートが治療後 LRL より遅い場合にのみペーシングが行われる R 波 ( デュアルチャンバペーシングモードの場合は P 波も ) が Post-Shock Pacing Delay 中にセンスされなかった場合 あるいは先行する P 波または R 波がエスケープ間隔よりも長い場合 Post-Shock Pacing Delay 終了時にペーシングが行われる その後のペーシングパルスはプログラム設定に従い送出される 治療後の期間 (Post-Therapy Period) Post-Therapy Period ( 治療後の期間 ) により 治療後のパラメータ値を利用してパルスジェネレータが作動する期間が決定される Post-Therapy Period ( 治療後の期間 ) は次のように機能する Post-Therapy Period ( 治療後の期間 ) は Post-Shock Pacing Delay ( ショック後ペーシングディレイ ) が終了すると始まる このペーシング期間が終了すると プログラムされた通常ペーシング設定に戻る 進行中の Post-Therapy Period ( 治療後の期間 ) は 現在のエピソードの終了による影響は受けない 一時的徐脈ペーシング (Temporary Brady Pacing) パルスジェネレータはプログラムされた Normal Settings ( 通常設定 ) と異なる一時ペーシングパラメータ値にプログラムできる パルスジェネレータのメモリにプログラムされた Normal Settings を保持しながら代替のペーシング治療による検査が可能である Temporary ( 一時 ) 機能を使用している間は 画面に表示されていない他の Bradycardia ( 徐脈 ) 機能は無効になる 注記 : 治療後の値は影響を受けない この機能を利用するには 次の手順を行う 1. Tests ( テスト ) タブの Temp Brady ( 一時的徐脈 ) タブを選択して Temporary ( 一時 ) パラメータを表示する 注記 : Post-Therapy ( 治療後 ) が有効であっても治療後の値は表示されない
103 ペーシング治療 (PACING THERAPIES) レートアダプティブペーシングおよびセンサトレンディング (RATE ADAPTIVE PACING AND SENSOR TRENDING) 希望の数値を選ぶ 他のペーシング機能とは別の数値を選択できる 注記 : Temporary Brady ( 一時的徐脈 ) の相互干渉は 一時的ペーシングを行う前に修正する必要がある 注記 : Temporary Brady モードに Off が選択されている場合は 一時ペーシングモードが有効な間 パルスジェネレータはセンシングとペーシングを行わない 3. テレメトリ交信を確立し Start ( 開始 ) ボタンを選択する 一時的数値でペーシングが始まる ダイアログボックスに Temporary パラメータを使用中である旨が表示され Stop ( 中止 ) ボタンが現れる 注記 : 頻拍性不整脈エピソードの進行中は一時ペーシングを開始できない 注記 :Temporary 機能が停止されるまでに開始できる機能は Emergency therapy ( 緊急治療 ) だけである 4. 一時ペーシングモードを停止するには Stop ボタンを選択する 一時ペーシングモードは PRM から緊急治療を実行する場合 DIVERT THERAPY ( 治療の中止 ) キーを押した場合 またはテレメトリが失われた場合にも停止する 一時ペーシングモードを一度停止すると プログラムされている Normal ( 通常 )/Post-Therapy ( 治療後 ) 設定に戻る レートアダプティブペーシングおよびセンサトレンディング (Rate Adaptive Pacing And Sensor Trending) レートアダプティブペーシング (Rate Adaptive Pacing) レートアダプティブペーシングモード ( モードの末尾が R) では 患者の活動レベルの変化の検出にセンサを使用しており 必要に応じてペーシングレートを上昇させることができる レートアダプティブペーシングは変時性機能不全を呈し 身体活動と同時にペーシングレートが上昇することで改善が得られる患者に適応される 装置は加速度センサがプログラムできる これまでに実施した試験により このセンサを用いたレートアダプティブペーシングの臨床的有用性が示されている 注意 : レートアダプティブペーシングを使用するときは 患者がペーシングレートの上昇に耐えられるか十分考慮すること Rate Adaptive ( レートアダプティブ ) パラメータをプログラムすると 活動レベルの上昇に応答してペーシングレートが上昇し 適切に低下する 注記 : 身体活動に自転車こぎのような 上半身での少ない動きが含まれると 中程度のペーシング応答が加速度センサから得られる 注記 : レートアダプティブペーシングは 催不整脈作用の可能性があることが知られている アダプティブレート機能をプログラムするときは注意すること 注意 : 心不全患者へのレートアダプティブペーシングの臨床上の有用性はまだ研究されていない レートアダプティブペーシングは 患者に変時性不全など症状が生じた場合に 医学的判断に基づいて使用することが望ましい 心不全患者は速いセンサ駆動レートでは血行動態を損なうことがあるので 患者の状態によってはより穏やかな Rate Adaptive ( レートアダプティブ ) パラメータの設定を医師が望む場合もある レートアダプティブペーシングは 徐脈性不整脈を伴う心不全患者に有用である場合がある 心不全による変時性機能不全のみを呈する患者には推奨されない
104 4-20 ペーシング治療 (PACING THERAPIES) レートアダプティブペーシングおよびセンサトレンディング (RATE ADAPTIVE PACING AND SENSOR TRENDING) 加速度センサ (Accelerometer) 加速度センサは患者の身体活動に伴う動きを検出し 体動の強さに比例して電気信号を発する パルスジェネレータは加速度センサに入力された値に基づき 運動から生じた患者のエネルギ消費量を推定し その推定量分をレート増加に変換する パルスジェネレータは 集積回路の加速度センサによって体動を感知している 加速度センサは一般的な生理的身体活動の周波数範囲 (1 10Hz) の動作に反応する 加速度センサは センサ信号の周波数および振幅を評価する 周波数は 早足で歩行しているときの毎分の歩数など 身体活動がどの程度の頻度で起きているかを示す 振幅は 振動の力の強弱を示す ( 歩行中に力強く歩いたときなど ) 検出されると 測定された加速度はアルゴリズムに従って下限レートを超すレートの上昇として置換される 加速度センサはパルスジェネレータ本体の外装容器には接触していないので 外装容器にかかる圧力には反応しない 加速度センサには Off On ATR Only (ATR のみ ) の 3 通りの設定がある Normal Settings ( 通常設定 ) および ATR Fallback (ATR フォールバック ) それぞれのレート応答モードをプログラムすると 加速度センサの設定が自動的に更新される パルスジェネレータを恒久的に非レートアダプティブモードにしても ATR Fallback モードを加速度センサを使用したアダプティブレートモードにすることができる この場合 加速度センサフィールドでは ATR Only と表示される 次のプログラムパラメータによって 加速度センサの数値に対するパルスジェネレータの応答を制御する Response Factor ( 応答係数 ) Activity Threshold ( 活動閾値 ) Reaction Time ( 反応時間 ) Recovery Time ( 復帰時間 ) 応答係数 ( 加速度センサ ) (Response Factor (Accelerometer)) Response Factor ( 応答係数 ) ( 加速度センサ ) により 患者の LRL ( 下限レート ) を超える各種活動レベルのペーシングレートの上昇が決定する ( 図 4-8 "Response Factor ( 応答係数 ) とペーシングレート ") High Response Factor ( 高い応答係数 ) 少ない運動でペーシングレートが MSR に到達する Low Response Factor ( 低い応答係数 ) ペーシングレートが MSR に到達するのに多くの運動を必要とする 注記 : Normal Settings ( 通常設定 ) の Response Factor ( 応答係数 ) をプログラムすると Post-Therapy Settings ( 治療後設定 ) の Response Factor も変わる
105 ペーシング治療 (PACING THERAPIES) レートアダプティブペーシングおよびセンサトレンディング (RATE ADAPTIVE PACING AND SENSOR TRENDING) 4-21 ペーシングレート MSR 応答係数勾配 標準設定値 LRL 低活動図 4-8. Response Factor ( 応答係数 ) とペーシングレート 高 到達するペーシングレートは検出された活動レベルあるいはプログラムされた MSR によって制限される 検出された活動レベルにおけるレートが MSR より低くかつ一定のレートであった場合 検出される活動レベルが上昇するとペーシングレートも上昇する ( 図 4-9 " 運動負荷試験における Response Factor ( 応答係数 )") 定常状態時の応答はプログラムされた Reaction Time ( 反応時間 ) Recovery Time ( 復帰時間 ) とは無関係である MSR Response Factor ( 応答係数 ) 高 高応答設定 ペーシングレート 標準応答設定 低応答設定低 LRL 安静時第 1 段階第 2 段階安静時時間この図は理論上の 2 段階の運動負荷試験における高い設定値および低い設定値の効果を示している 図 4-9. 運動負荷試験における Response Factor ( 応答係数 ) LRL 設定を上げたり下げたりした場合の応答はこの図の形状を変えず上下させた形となる 活動閾値 (Activity Threshold) Activity Threshold ( 活動閾値 ) は体動と無関係な弱い信号 ( 例えば呼吸による動き 心臓の鼓動など あるいはパーキンソン病の振戦などの動き ) によってレートが上昇するのを防止する Activity Threshold ( 活動閾値 ) はセンサ駆動によりペーシングレートが上昇する前に超えなければならない活動レベルを表す 活動レベルが Activity Threshold を超えるまでパルスジェネレータのペーシングレートは LRL より上昇しない Activity Threshold の設定は 軽度の活動 ( 歩行など ) でもレートの上昇が得られるが 患者が活動していないときに不必要にペーシングレートの上昇をきたさないよう十分に高い値を選択する ( 図 4-10 "Activity Threshold ( 活動閾値 ) とレート応答 " 図 4-11 " 運動負荷試験における Activity Threshold ( 活動閾値 )") 低閾値設定 少しの運動でペーシングレートが上昇する 高閾値設定 ペーシングレートを上げるのに多くの運動を必要とする 注記 : Normal Settings ( 通常設定 ) の Activity Threshold ( 活動閾値 ) をプログラムすると Post-Therapy Settings ( 治療後設定 ) の Activity Threshold も変わる
106 4-22 ペーシング治療 (PACING THERAPIES) レートアダプティブペーシングおよびセンサトレンディング (RATE ADAPTIVE PACING AND SENSOR TRENDING) Activity Threshold ( 活動閾値 ) ペーシングレート MSR 低 非常に低い 中 中低 高 中高 非常に高い LRL 低活動図 Activity Threshold ( 活動閾値 ) とレート応答 高 MSR Activity Threshold ( 活動閾値 ) 低閾値設定 ペーシングレート LRL 標準閾値設定 高閾値設定 安静時 第 1 段階 第 2 段階 安静時 時間この図は理論上の 2 段階の運動負荷試験における Activity Threshold ( 活動閾値 ) の高い設定値および低い設定値の効果を示す 図 運動負荷試験における Activity Threshold ( 活動閾値 ) 反応時間 (Reaction Time) Reaction Time ( 反応時間 ) は 活動レベルの上昇が検出されたときにペーシングレートをどの程度早く必要なレベルまで上昇させるかを決定する Reaction Time はレートの上昇に必要な時間にのみ影響する Reaction Time の設定値は 最高レベルの運動負荷に対してペーシングレートを LRL から MSR に到達させるのに必要な時間である ( 図 4-12 "Reaction Time ( 反応時間 ) とペーシングレート " 図 4-13 " 運動負荷試験における Reaction Time ( 反応時間 )") Short Reaction Time ( 短い反応時間 ): ペーシングレートが急速に上昇する Long Reaction Time ( 長い反応時間 ): ペーシングレートが緩やかに上昇する 注記 : Normal Settings ( 通常設定 ) の Reaction Time ( 反応時間 ) をプログラムすると Post-Therapy Settings ( 治療後設定 ) の Reaction Time も変わる
107 ペーシング治療 (PACING THERAPIES) レートアダプティブペーシングおよびセンサトレンディング (RATE ADAPTIVE PACING AND SENSOR TRENDING) 4-23 反応曲線 MSR ペーシングレート 短い 標準設定値 長い LRL 図 Reaction Time ( 反応時間 ) とペーシングレート 秒 MSR 反応時間 短い反応時間 ペーシングレート 短い 長い 標準反応時間 長い反応時間 LRL 安静時 第 1 段階 第 2 段階 安静時 時間 図 運動負荷試験における Reaction Time ( 反応時間 ) 復帰時間 (Recovery Time) Recovery Time ( 復帰時間 ) により 患者の活動終了時に MSR から LRL までペーシングレートを下げるのに要する時間を決める 患者の活動終了時に急激にペーシングレートが低下することを防止している ( 図 4-14 "Recovery Time ( 復帰時間 ) とペーシングレート " 図 4-15 " 運動負荷試験における Recovery Time ( 復帰時間 )") Short Recovery Time ( 短い復帰時間 ) 活動の低下あるいは終了時点からペーシングレートが急速に下がる Long Recovery Time ( 長い復帰時間 ) 活動の低下あるいは終了時点からペーシングレートが緩やかに下がる 注記 : Normal Settings ( 通常設定 ) の Recovery Time ( 復帰時間 ) をプログラムすると Post-Therapy Settings ( 治療後設定 ) の Recovery Time も変わる
108 4-24 ペーシング治療 (PACING THERAPIES) レートアダプティブペーシングおよびセンサトレンディング (RATE ADAPTIVE PACING AND SENSOR TRENDING) MSR 復帰曲線 ペーシングレート LRL 分 15 段階の設定が可能であるが 偶数設定のみを示す 図 Recovery Time ( 復帰時間 ) とペーシングレート MSR 復帰時間 ペーシングレート 標準復帰時間 長い復帰時間 LRL 安静時 第 1 段階 第 2 段階 安静時 時間 この図は理論上の 2 段階の運動負荷試験における高い設定値および低い設定値の効果を示している 図 運動負荷試験における Recovery Time ( 復帰時間 ) センサトレンディング (Sensor Trending) Sensor Trending ( センサトレンディング ) は検出された患者の活動レベルに対するパルスジェネレータのレートを図示し 運動負荷試験中に有用な情報を提供する これにより 臨床医は 患者の実際の要求に応じてセンサ駆動ペーシングレートを適合させることができる 本品では Sensor Trending ( センサトレンディング ) グラフおよび Sensor Trending Setup ( センサトレンディング設定 ) パラメータは Rate Adaptive Pacing ( レートアダプティブペーシング ) 画面から表示できる ( 図 4-16 "Sensor Trending ( センサトレンディング ) グラフ ")
109 ペーシング治療 (PACING THERAPIES) レートアダプティブペーシングおよびセンサトレンディング (RATE ADAPTIVE PACING AND SENSOR TRENDING) 4-25 図 Sensor Trending ( センサトレンディング ) グラフ Setup ( セットアップ ) には以下の選択項目が含まれる Recording Method ( 記録方式 ) プログラム可能 30-Second Average (30 秒平均 ) 平均レートを 30 秒ごとに記録して図示する Beat to Beat ( 心拍ごと ) 各心拍のレートを記録して図示する 注記 : Beat to Beat は 廊下の歩行やこれより短い期間の活動を使用してセンサレートを手動で最適化する場合に推奨される Off トレンディングデータは収集されない Duration ( 持続時間 ) プログラム不可で 選択した Recording Method ( 記録方式 ) に基づく : Recording Method を Off または 30-Second Average に設定すると Duration は約 25 時間になる Recording Method ( 記録方式 ) を Beat to Beat ( 心拍ごと ) に設定した場合 Duration ( 持続時間 ) は 75min -1 で約 40 分になる Data Storage ( データ保存 ) プログラム可能 : Continuous ( 連続的 ) 最新のデータのみ保存される 設定開始の確認から情報が読み取られるまで 古いデータから順に上書きされ連続的に記録される データを読み取る直前までの期間のデータを見ることができる
110 4-26 ペーシング治療 (PACING THERAPIES) レートアダプティブペーシングおよびセンサトレンディング (RATE ADAPTIVE PACING AND SENSOR TRENDING) Fixed ( 固定 ) 設定開始の確認から連続的に本装置の保存メモリが満たされるまでの期間が保存される これにより設定開始から一定の期間のデータを見ることができる パルスジェネレータはレートおよびセンサのデータを収集し 保存する 次に このデータは 記録時間中における患者の Actual Rate ( 実際のレート ) および Sensor Replay ( センサリプレー ) として PRM にグラフ形式で表示される Actual Rate ( 実際のレート ) ( 黒い線 ) は活動時の患者の心拍数 ( ペーシングまたはセンシング ) を示す Sensor Replay ( センサリプレー ) ( オレンジ色の線 ) は 現在のセンサパラメータ設定によるセンサ駆動の心拍数応答を示す 本品では グラフの水平軸上のスライダを移動させると 特定のデータポイントにおける実際の心拍数とセンサ指示の心拍数が表示される さらに 特定のデータポイントによって表された心房イベント (1 回の心拍または 30 秒の平均 ) が区分され Actual Rate の横に表示される イベントは Paced ( ペーシング ) Sensed ( センシング ) Sensed in ATR (ATR でのセンシング ) VT のいずれかまたは複数として区分され 表示される このイベントタイプには VVI(R) モードにおける心室イベントが反映される 現在のセンサパラメータを調整することにより 負荷運動試験を繰り返す必要なくセンサレートの動作に対して生じる変化を表示できる パルスジェネレータは レートアダプティブモードおよび非レートアダプティブモードにおいてセンサのデータを収集し 保存する 非レートアダプティブモードでは Passive ( 受動的 ) センサ設定によりトレンディングが収集される Passive を使用することにより センサ駆動のレート応答なしで センサを最適化するために使用できるセンサデータの収集が可能になる ただし センサ設定が Passive の場合は レート応答モードが選択されるまで Sensor Replay ( センサリプレー ) のデータはグラフに表示されない ワンドを使用したテレメトリまたは RF テレメトリ交信中 パルスジェネレータは Sensor Trending ( センサトレンディング ) データを記録する 心拍数が完全にセンサ駆動の場合も Actual Rate ( 実際のレート ) と Sensor Replay ( センサリプレー ) にわずかな違いが観察される場合がある これは それぞれがわずかに異なる方法で別々に計算されているためである トレンディングデータの使用 (Working with Trending Data) Sensor Trending ( センサトレンディング ) 機能を使用するには 次の手順を行う 1. 運動負荷セッションの後に Sensor Trending ( センサトレンディング ) グラフに移動し Interrogate ( イントロゲート ) を押してトレンディング情報を更新する トレンディングデータは最初のイントロゲーション時に読み込まれる 患者が廊下を歩いている間にセッションが有効なままである場合は Interrogate を再度押して トレンディング情報を更新する 2. View ( 表示 ) ボタンを押して 同時に表示されるデータ量を拡張または圧縮する グラフの下部の開始および終了の日時は グラフ上で表される時間を反映するように変更される 30-Second Average Recording Method (30 秒平均記録方式 ) には 1~25 時間の選択項目があり Beat to Beat ( 心拍ごと ) の Recording Method には 5~40 分の選択項目がある 3. グラフに表示されるデータを変更したり特定のデータポイントを表示するには ディスプレイウィンドウの下部にある水平軸上のスライダを移動させる
111 ペーシング治療 (PACING THERAPIES) 心房頻拍応答 (ATRIAL TACHY RESPONSE) レートアダプティブペーシングパラメータがセンサ応答 ( オレンジ色の線 ) にどのように影響するかどうかを確認するには グラフの右側にあるセンサパラメータを調整する これらのパラメータまたは MSR と LRL ( あるいは両方 ) を画面上で変更すると アプリケーションによりグラフが変更されて 結果として得られる効果が示される 患者の心拍数が活動状態に見合っている場合には センサの最適化は必要ない 5. 患者の心拍数が行った活動において望ましい範囲内にある場合は Program ( プログラム ) を選択する 注記 : Sensor Trending の結果は Reports ( レポート ) タブからプリントできる プログラマ画面に示されている現在のグラフに加えて ( 現在プログラムされている ) Present ( 現在 ) パラメータと ( 臨床医が調節した ) Replay ( リプレー ) パラメータも記載される 心房頻拍応答 (Atrial Tachy Response) ATR モードスイッチ (ATR Mode Switch) ATR は 病的な心房性不整脈に応答した MTR または上限レートでの作動 (2:1 ブロックまたはウェンケバッハ ) による心室ペーシングレートの合計時間を制限することを目的としている ATR は病的な心房頻拍によって抑制されている CRT の合計時間も制限する 検出された心房活動が ATR Trigger Rate (ATR 開始レート ) を超えると パルスジェネレータは次のようにペーシングモードをトラッキングモードから非トラッキングモードに切り替える DDD(R) から DDI(R) または VDI(R) VDD(R) から VDI(R) ATR の作動例を示す ( 図 4-17 "ATR の作動 ")
112 4-28 ペーシング治療 (PACING THERAPIES) 心房頻拍応答 (ATRIAL TACHY RESPONSE) ATRカウンタ持続時間カウンタ レート ATR Trigger Rate (ATR 開始レート ) = 170min -1 (ppm) 検出 Duration フォールバックリセット 0 8 ( 持続時間 ) 8 0 Entry Count ( 開始カウント ) = 8 8 心房周期 >ATR Trigger Rate (ATR 開始レート ) N Exit Count ( 終了カウント ) = 8 8 心房周期 <ATR Trigger Rate (ATR 開始レート ) MTR = 120min -1 (ppm) Atrial Rate ( 心房レート ) Right Ventricular Rate ( 右心室レート ) DDDR VDIR DDDR センサレート ATR/VTR Fallback LRL (ATR/VTRフォールバック LRL) = 70min -1 (ppm) LRL = 60min -1 (ppm) Atrial Tachycardia ( 心房頻拍 ) 開始 Rate Smoothing ( レートスムージング ) の適応 Atrial Tachycardia ( 心房頻拍 ) 確認 モードスイッチング ATR Duration (ATR 持続時間 ) 満たす Atrial Tachycardia ( 心房頻拍 ) 終了 Atrial Tachycardia ( 心房頻拍 ) 終了の確認 Rate Smoothing ( レートスムージング ) の適応 図 ATR の作動 注意 : 患者に心房頻拍性不整脈の既往歴がある場合 ATR は On にプログラムする ATR モード変換が起こると AV 同期が行われなくなるため CRT 治療が損なわれる 心不全患者に心房頻拍性不整脈のエピソードが起きると AV 同期が中断するため CRT が損なわれる ATR は房室同期を復帰させることはできないが MTR から ATR/VTR Fallback LRL (ATR/VTR フォールバック LRL) VRR レートあるいはセンサ指示レート (DDIR または VDIR) での両心室ぺーシングに速やかに切り替えることができる ATR Duration (ATR 持続時間 ) と ATR Fallback Time (ATR フォールバック時間 ) を短くプログラムするとより速やかにモードが切り替えられ より早く両心室ペーシングレートに下降する 正常な房室伝導のある患者では ATR エピソード時に自己心室レートになることがある ATR エピソード中に 自己心室レートが両心室ペーシングレートを上回った場合 両心室ペーシングは抑制される このような患者では VRR および BiV Trigger 機能を On にすることを考慮する 注記 : ATR では 恒久的にプログラムされた Ventricular Pacing Chamber ( 心室ペーシングチャンバ ) に関係なく ペーシング部位は常に両心室である 注記 : 心房センシングウィンドウを減少するパラメータ設定は ATR 治療を抑制することがある ATR 開始レート (ATR Trigger Rate) ATR Trigger Rate (ATR 開始レート ) は パルスジェネレータが心房頻拍を検出開始するときのレートである パルスジェネレータは心房ブランキング期間とノイズ防御期間以外の全ペーシングサイクルで心房イベントをモニタしている 心房イベントが Trigger Rate を超すと ATR 検出カウンタの数が増加し 心房イベントが Trigger Rate より下になるとカウンタは減少する ATR 検出カウンタがプログラム可能な Entry Count ( 開始カウント ) に達すると ATR Duration (ATR 持続時間 ) が始まる ATR 検出カウンタがどの時点においてもプログラムされた Exit Count ( 終了カウント ) からゼロに達すると ATR Duration フォールバックの両方またはいずれかは中止され ATR アルゴリズムはリセットされる イベントマーカには ATR 検出カウンタの増加あるいは減少が示される 注記 : 治療後ペーシング中の ATR 機能は通常ペーシングと同一である
113 ペーシング治療 (PACING THERAPIES) 心房頻拍応答 (ATRIAL TACHY RESPONSE) 4-29 ATR 持続時間 (ATR Duration) ATR Duration (ATR 持続時間 ) は 心房イベントが初期検出 ( 開始カウント ) 合致後に引き続き評価されている期間の心室周期 (Cycles) の数を決定するプログラマブル値である この機能は短い非持続性心房頻拍エピソードによってモードスイッチの発生を防止している ATR Duration 中に ATR カウンタがゼロに到達すると ATR アルゴリズムはリセットされ モードスイッチは発生しない 心房頻拍がプログラムされた ATR Duration の間継続すると モードスイッチングし Fallback Mode ( フォールバックモード ) と Fallback Time ( フォールバック時間 ) が開始される 開始カウント (Entry Count) Entry Count ( 開始カウント ) は最初の心房性不整脈検出期間を決める機能である 設定値を小さくすると 最初の心房性不整脈の検出に必要な心房頻拍イベント回数が少なくなる 心房頻拍イベントの回数が設定した Entry Count と同じ値になると ATR Duration が開始され Exit Count ( 終了カウント ) が有効になる 注意 : 短い ATR Duration とともに 開始カウントを少ない数値に設定するときは注意すること 早期の心房イベントが数回発生するだけで ATR モードへのスイッチングが簡単に起きてしまう 例えば 開始カウントが 2 ATR 持続時間が 0 に設定されている場合 心房での速い間隔 2 拍で モードが変換する この場合 早期の心房イベントが連続して発生すると モードスイッチが起きることがある 終了カウント (Exit Count) Exit Count ( 終了カウント ) により 心房性不整脈が検出されなくなってからどの程度の期間内に ATR アルゴリズムを終了させるかを決める 設定値を低くすると 心房性不整脈が停止した場合に短時間で心房トラッキングモードに戻る 心房イベントの回数が設定した Exit Count と同じ値になると ATR Duration Fallback のいずれかまたは両方が終了し ATR アルゴリズムがリセットされる ATR Exit Count は心房イベントが ATR Trigger Rate より低下するか 最後の心房イベントから 2 秒以上経過した後に心室イベントが発生したときに減少する 注意 : Exit Count を少ない値にプログラムする場合は注意すること 例えば Exit Count が 2 に設定されている場合 数拍の心房アンダーセンシングで モードスイッチが終了してしまうことがある フォールバックモード (Fallback Mode) Fallback Mode ( フォールバックモード ) は ATR Duration が終了するとパルスジェネレータが自動的に切り替える非トラッキングペーシングモードである モードが切り替わった後は 徐々に心室ペーシングレートが下降する この下降は Fallback Time のパラメータによって制御される 注記 : デュアルチャンバペーシングフォールバックモードは通常ペーシングモードがデュアルチャンバに設定されている場合にのみ利用できる 注記 : ATR Fallback Mode (ATR フォールバックモード ) は 恒久的 Brady ( 徐脈 ) モードが非レート応答の場合でもレート応答にプログラムできる この条件では センサパラメータが ATR Only (ATR のみ ) を示す
114 4-30 ペーシング治療 (PACING THERAPIES) 心房頻拍応答 (ATRIAL TACHY RESPONSE) フォールバック時間 (Fallback Time) Fallback Time ( フォールバック時間 ) はフォールバックでペーシングレートが MTR から ATR/VTR Fallback LRL (ATR/VTR フォールバック LRL) に下降する速さを決める ペーシングレートは センサ指示レート VRR レート ATR/VTR Fallback LRL のうち最も高いレートに下降する フォールバック中 以下の機能は無効になる Rate Smoothing ( レートスムージング ) フォールバックが ATR/VTR Fallback LRL (ATR/VTR フォールバック LRL) あるいはセンサ指示レートに到達するまでは作動しない VRR が有効な場合 モードスイッチ中の Rate Smoothing は無効である Rate Hysteresis ( レートヒステリシス ) PVARP Extension (PVARP の延長 ) フォールバック LRL (Fallback LRL) ATR/VTR Fallback LRL (ATR/VTR フォールバック LRL) はモードスイッチング中に到達する下限レートのプログラムパラメータである ATR/VTR Fallback LRL は 恒久的 Brady ( 徐脈 ) パラメータの LRL より高くまたは低くプログラムすることができる レートは センサ指示レート ( 該当する場合 ) VRR レート ( 有効な場合 ) ATR/VTR Fallback LRL のうち最も高いレートに下降する ATR/VTR Fallback LRL は 心室性不整脈検出時のバックアップペーシング中のバックアップ VVI ぺーシングレートとしても働く ATR エピソードの終了 (End of ATR Episode) End of ATR Episode (ATR エピソードの終了 ) は 心房性不整脈が検出されなくなり パルスジェネレータが房室同期作動に戻る時期を示す 不整脈が停止すると ATR Exit Count (ATR 終了カウント ) は設定値から 0 に向かって減少していく ATR Exit Count が 0 に到達すると ペーシングモードは自動的に設定されたトラッキングモードに切り替わり 房室同期作動が復帰する 心室頻拍応答 (Ventricular Tachy Response (VTR)) VTR は心室性頻拍性不整脈が検出されたときにバックアップ VVI ペーシングに変換する自動モードスイッチとして作動する 心室頻拍ゾーンの検出基準が満たされると ペーシングモードは VVI (BiV) に切り替わり 現在のモードが AAI(R) または Off の場合 Off に切り替わる モードが切り替わると バックアップペーシングはプログラムされた ATR/VTR Fallback LRL (ATR/VTR フォールバック LRL) で行われ ATP 心室 Pulse Width ( パルス幅 ) と Amplitude ( 振幅 ) の値が使用される 心室レート制御 (Ventricular Rate Regulation (VRR)) VRR は断続的に伝導する心房性不整脈の発生時に心室ペーシングレートをやや上昇させることにより V-V 周期長の変動を少なくする機能である さらに VRR は伝導した心房性不整脈発生時に CRT を維持する VRR アルゴリズムは現在の V-V 周期長と以前の VRR 指示によるペーシング間隔を加重して VRR 指示のペーシング間隔を計算する
115 ペーシング治療 (PACING THERAPIES) 心房頻拍応答 (ATRIAL TACHY RESPONSE) 4-31 センシング間隔よりもペーシング間隔の方がより影響を与えるため ペーシングイベントは VRR 指示レートを減少させる センシング間隔では VRR 指示レートが増加することもあるが その影響は直前の履歴によって抑えられる VRR 指示レートは さらに LRL と VRR MPR によって制限されている VRR のプログラマブル数値は Min ( 最小値 ) Med ( 中央値 ) および Max ( 最大値 ) である プログラム範囲は次のようにレート制限の度合いに影響を与える 高い設定値は低い設定値より CRT を増加させる (Max ( 最大値 ) と Med ( 中央値 )) 高い設定値は低い設定値より V-V の変動を減少させる 低い設定値では V V の変動範囲が広くなり 心室の CRT ペーシング率が低くなる 注記 : VRR は心房性頻拍性不整脈発生時に CRT を増加させる可能性があるため 最大の設定で On にプログラムし 心室ペーシング率を上げ 伝導した心房性頻拍性不整脈発生時に CRT が最大限に行われるようにする トラッキングモードで VRR が On にプログラムされている場合 VRR は ATR モードスイッチが作動しているときのみ有効である 心房性不整脈の終了後にトラッキングモードが再開すると VRR は非作動になる トラッキングモードで Rate Smoothing と VRR がともに On にプログラムされている場合 ATR 時に VRR が有効なときは Rate Smoothing が非作動になり ATR が終了すると再び作動する 非トラッキングモードで On にプログラムされていると VRR は常時作動し VRR 指示ペーシングレートおよびスムージングされた平均値が心周期ごとに更新される 心室レート制御最大ペーシングレート (Ventricular Rate Regulation Maximum Pacing Rate (VRR MPR)) VRR MPR は VRR の最大ペーシングレートを制限する VRR は LRL と MPR の間で作動する 両心室トリガ (Biventricular Trigger) Biventricular Trigger (BiV Trigger) ( 両心室トリガ ) は右心室センシングイベントの発生時に右 / 左心室の収縮を同期させる機能である PVC をはじめ 右心室のセンスイベント直後に左心室 / 右心室をペーシングする VRR 機能とともに使用すると BiV Trigger は心房頻拍時の CRT の付加機能にもなる Biventricular Trigger は LRL と MPR の間で作動する BiV Trigger の結果として生じるペーシングは RVP-Tr および LVP-Tr と表示され LV オフセットは適用されない これらのトリガイベントは RVS および LVP カウンタにカウントされる Biventricular Trigger ( 両心室トリガ ) は通常のペーシングおよび ATR Fallback (ATR フォールバック ) で個別にプログラム可能である 注記 : パルスジェネレータが RV または LV のみにプログラムされている場合 BiV Trigger (BiV トリガ ) が有効になっていると 両心室のペーシングが実施される 両心室トリガ最大ペーシングレート (Biventricular Trigger Maximum Pacing Rate (MPR)) Biventricular Trigger MPR ( 両心室トリガ MPR) は Biventricular Trigger ( 両心室トリガ ) が到達できる最大ペーシングレートを制限する
116 4-32 ペーシング治療 (PACING THERAPIES) 心房頻拍応答 (ATRIAL TACHY RESPONSE) 心房粗動応答 (Atrial Flutter Response (AFR)) AFR( 心房粗動応答 ) は次のように機能する 心房のセンス後の受攻期にペーシングされることを防止する 不応期心房のセンスの直後に心房ペーシングが予定されていると 受攻期にペーシングされることがある 心房レートが AFR Trigger Rate (AFR 開始レート ) を超すと直ちに非トラッキングになる この非トラッキングの作動は心房イベントが AFR Trigger Rate を超え続けている間 継続される 例 : AFR を 170min -1 に設定した場合 心房イベントが PVARP 内あるいは直前に開始した AFR 間隔内で検出されると 353ms (170min -1 ) の AFR ウィンドウが開始する AFR 内で心房イベントが検出されると不応期内検出として区分され同期 (Tracking) しない 心房トラッキングは PVARP および AFR ウィンドウがともに終了した後にのみ実施される AFR 内に入る予定の心房ペーシングは AFR ウィンドウが終了するまで遅延する 次に続く心室ペーシングまでの残り時間が 50ms より短い場合は この周期の心房ペーシングは抑制される 注記 : この機能は 房室同期への影響により プログラムされている AV Delay (AV ディレイ ) を無効にし 一時的に CRT の効果に影響を与える場合がある 心室ペーシングは AFR によって影響を受けることはなく予定が変更されることもない AFR Trigger Rate のプログラム値を広く設定することで 心房粗動が緩やかな場合でも適切にセンシングを行う 高レートの心房センスは AFR ウィンドウを連続的にトリガするため VDI(R) フォールバックモードと類似した作動が効果的に生じる 注記 : 設定された AFR レート基準を満たす心房性不整脈では AFR 機能は心室ペーシングレートを低下させることがある 注記 : AFR および ATR が有効で心房性不整脈が認められる場合には 直ちに非トラッキング心室ペーシングが起こるが ATR Mode Switch (ATR モードスイッチ ) に長い時間を要する場合がある これは ATR Duration (ATR 持続時間 ) 機能は持続時間を満たしている心室サイクルを数えているのに対し AFR 機能は早い心房性不整脈に対する心室ペーシング応答を遅延させる機能だからである PMT の停止 (PMT Termination) PMT Termination (PMT の停止 ) はペースメーカ起因性頻拍 (PMT) を検出し 停止させるための機能である 心房細動 PVC PAC 心房オーバーセンシング 心房捕捉不全など多くの理由で房室同期が失われることがある 房室同期が失われたときに逆行伝導路が存在する場合には 非同期拍動が心房に逆行伝導し 心房期外収縮をきたすことがある DDD(R) および VDD(R) ペーシングモードでは PVARP 後の逆行伝導 P 波が検出される場合がある 逆行伝導のセンシングとトラッキングを繰り返すことを PMT といい これにより MTR と同じ速さのトリガされた心室ペーシングレートが生じる場合がある 特定の不応期 (PVARP after PVC (PVC 後の PVARP) など ) をプログラムすると 逆行イベントをトラッキングする可能性を低減することができる 逆行伝導に対するパルスジェネレータの応答を制御するには Rate Smoothing ( レートスムージング ) をプログラミングすることも有効である パルスジェネレータの逆行性伝導に対する応答が デバイスの設定で制御されなかった場合 次の条件を満たせば PMT Termination (PMT の停止 ) (On に設定されている場合 ) を利用して開始後 16 サイクル以内に PMT を検出し 終了させる
117 ペーシング治療 (PACING THERAPIES) 心房頻拍応答 (ATRIAL TACHY RESPONSE) 4-33 心房センスイベント後の MTR で 16 回連続した心室ペーシングがカウントされた MTR における 16 心室ペーシングイベント中の 2 拍目の V-A 間隔測定値の前後 32ms 以内に 16V-A 間隔がすべて入る ( ウェンケバッハ現象と PMT を区別するため ) 以上両方の条件を満たしたら PMT を止めるため 1 心周期だけ PVARP が 500ms の固定値に設定される 両方の条件を満たしていない場合 パルスジェネレータは PMT の有無を確認するため連続する心室ペーシングの監視を続ける PMT Termination を On に設定すると パルスジェネレータは PMT エピソードを Arrhythmia Logbook ( 不整脈ログブック ) に保存する 注記 : V-A 間隔を評価すると真の PMT ( 安定した V-A 間隔 ) と洞性頻脈または通常の運動反応による高レート域での現象 ( 通常は不安定な V-A 間隔 ) を識別する際に有用であるが 患者の自己心房レートが PMT 検出基準を満たしてしまう可能性がある このような場合には PMT Termination を On に設定するとアルゴリズムがこのリズムを PMT と判定し 16 回目のサイクルで PVARP を延長する 注記 : 逆行伝導時間は医学的状態の変化により患者の生涯にわたって変動する可能性があるため ときどきプログラミングを変更する必要がある 保存されている EGM に逆行伝導が認められる場合には 電位図を評価するか閾値テストを実施すると 心房ペーシングおよびセンシングが適切であることを確認することができる 保存されている EGM が見られない場合には 以下の手順に従い PRM を利用して V-A 間隔を評価する 1. Tests ( テスト ) 画面の Temp Brady ( 一時的徐脈 ) タブを選択する 2. 心房マーカ付きの適切な心房センシングモードをプログラムする (VDD DDD DDI) 3. 最大 PVARP を平均逆行伝導時間より短い値にプログラムする 注記 : 文献では平均逆行伝導時間は 235 ± 50ms ( 範囲 110~450ms) とされている 1 4. ペーシングが自己心房レートを上回るように LRL をプログラムする ( 例えば ) 5. リアルタイム ECG の印刷を開始する 6. Start ( 開始 ) ボタンを選択して一時パラメータを有効にする 7. 指定した LRL 値のテストが終了したら Stop ( 中止 ) ボタンを選択する 8. リアルタイム ECG の印刷を中止する 9. V-A 伝導 (VP 後の AS) について ECG 記録を評価する 逆行伝導を示唆する安定し 一貫した間隔 を探す 逆行伝導が確認されたら 逆行 V-A 間隔時間とプログラムされた不応期とを比較する PVARP を適切な値にプログラムし 逆行イベントがトラッキングされないようにする 逆行伝導が確認されなかった場合には PMT エピソードは通常の高レート域での現象によるものと考えられる ヒストグラムを確認してレートがどの程度の頻度で MTR になるかを調べ ( 臨床的に適切であれば ) MTR を高くする 1. Furman S, Hayes D.L., Holmes D.R., A Practice of Cardiac Pacing.3rd ed. Mount Kisco, New York: Futura Publishing Co.; 1993:74-75.
118 4-34 ペーシング治療 (PACING THERAPIES) レートの強化 (RATE ENHANCEMENTS) 10. 逆行伝導はさまざまなレートで発生するため 必要に応じて LRL 値を変えてこの手順を繰り返す レートの強化 (Rate Enhancements) トラッキングの優先 (Tracking Preference) Tracking Preference ( トラッキングの優先 ) は DDD(R) モードおよび VDD(R) モードで心房トラッキング心室ペーシングを維持することを目的とした機能であり PVARP に入ったトラッキングされるべきである対象の心房イベントを識別する この機能は MTR をわずかに下回る心房レートでの CRT を補助するが それ以外では治療は抑制される 患者の長い自己房室心内伝導時間と長い PVARP が組み合わさると心房イベントが PVARP に入ってしまう場合がある PVARP 内での心房センシングイベントに続いて 右心室イベントが 2 周期連続で感知されると パルスジェネレータは正常な心房に同期した心室ペーシングが確立するまで PVARP を短縮する PVARP は A-Blank after RV-Sense (RV センス後の A ブランキング ) クロスチャンバブランキング期間が終了した後で発生する心房イベントでトラッキングが発生するのに必要なだけ短縮される 心房トラッキングが再び確立されると AV Delay (AV ディレイ ) が延長され MTR の違反を防ぐ 短縮された PVARP は プログラムされた AV Delay で心室ペーシングが発生するまで有効な状態に保持される Tracking Preference ( トラッキングの優先 ) を On にプログラムすることで MTR 以下のレートで PVARP と自己房室心内伝導時間の合計が MTR 間隔より長く CRT が抑制される可能性があるレートに対して連続した CRT を提供できる Tracking Preference ( トラッキングの優先 ) が心房レートに与える影響を以下に示す ( 図 4-18 "PVARP に入った心房イベントの Tracking Preference ( トラッキングの優先 )") 注記 : 心房レートの間隔が MTR 間隔と同じか あるいは大きいとき Tracking Preference ( トラッキングの優先 ) は抑制される これにより 潜在的に病的な心房レートおよび PMT のトラッキングが防止される 心室センス ペーシングレートが MTR に達し 心室イベントが感知される レート MTR Tracking Preference ( トラッキングの優先 ) が On のときペーシング Tracking Preference が Off のときはペーシングされない PVARP + 自己心内 AV 間隔 心室ペース 心室ペース 時間 図 PVARP に入った心房イベントの Tracking Preference ( トラッキングの優先 ) レートヒステリシス (Rate Hysteresis) Rate Hysteresis ( レートヒステリシス ) によりペーシング刺激の回数を少なくし ペースメーカの寿命を延長させることができる この機能は DDD および AAI モードで利用可能であり 不応期外で心房イベントを 1 回検出すると始動する DDD および AAI モードではヒステリシスレートで心房ペーシングが 1 回発生した場合に終了する DDD モードでは心房レートが MTR を超えた場合に終了する
119 ペーシング治療 (PACING THERAPIES) レートの強化 (RATE ENHANCEMENTS) 4-35 Rate Smoothing Down ( レートスムージング下降 ) を有効にした場合 ヒステリシスレートでペーシングが行われるまで Rate Hysteresis ( レートヒステリシス ) は有効な状態に保持される これにより Rate Smoothing ( レートスムージング ) はヒステリシスレートへの移行を制御できる ヒステリシスオフセット (Hysteresis Offset) パルスジェネレータが自己の心房活動を感知した場合には Hysteresis Offset ( ヒステリシスオフセット ) を利用してエスケープレートを LRL 以下に下げる 自己の心房活動が LRL を下回ると Hysteresis Offset は LRL マイナス Hysteresis Offset に到達するまでペーシングを抑制する 結果として 患者は洞調律による期間が長くなる利点がある サーチヒステリシス (Search Hysteresis) Search Hysteresis ( サーチヒステリシス ) 機能を有効にした場合 パルスジェネレータにプログラムされた Hysteresis Offset の値だけ定期的にエスケープレートを下げ LRL より低い自己心房活動があるかどうかを調べる プログラムされるサーチ周期の数は サーチが行われる連続した心房ペーシングでなければならない 例 : レートが 70min -1 およびサーチ間隔が 256 周期の場合 約 3.7 分ごとに自己の心房活動のサーチが行われる ( = 3.7) Search Hysteresis 機能の間 最大 8 心周期間は Hysteresis Offset の値だけペーシングレートが下がる サーチ期間に自己活動がセンスされた場合は 心房ペースが Hysteresis Offset レートで発生するまで ヒステリシスは作動状態を維持する サーチ中は Rate Smoothing は作動しない 8 周期のサーチ中に自己の心房活動が検出されない場合 ペーシングレートは LRL まで上昇する Rate Smoothing Up ( レートスムージング上昇 ) が作動中であれば ペーシングレートの上昇が制御される レートスムージング (Rate Smoothing) Rate Smoothing ( レートスムージング ) は心房レート 心室レートのいずれかまたは両方の変動に対するパルスジェネレータの反応を制御し ペーシング間隔の急激な変化を防止する Rate Smoothing は心房性不整脈の発生および停止によるレートの変動を有意に低減することが可能であり ATR を強化する重要な機能である Rate Smoothing がプログラムされていない場合 急激かつ大幅な心房レートの上昇は同時に急激な心室ペーシングレートの上昇の原因となり レートはプログラムされた MTR まで達する 心室ペーシングレートの大きな変動が生じるこれらのエピソードは患者にとって不快な症候となる Rate Smoothing は このような急激な変動およびそれに伴う症候 ( 動悸 呼吸困難 眩暈など ) を防止することができる 正常伝導系では レートの心周期ごとの変動は大きくない しかし 以下のいずれかが存在するとペーシングレートはある心拍から次の心拍へ大幅に変化する 洞停止または洞一時停止 洞房ブロック 徐脈頻脈症候群などの洞房疾患 PAC PVC のいずれかまたは両方 ペースメーカウェンケバッハ 間欠的 短期間で自然に停止する上室性頻拍 (SVT) 心房粗動 / 細動 逆伝導 P 波 パルスジェネレータによる筋電位センス EMI クロストークなど
120 4-36 ペーシング治療 (PACING THERAPIES) レートの強化 (RATE ENHANCEMENTS) シングルチャンバモードでは Rate Smoothing は次の間で作動する VVI または AAI にプログラムされている場合は LRL と MPR の間 VVIR または AAIR にプログラムされている場合は LRL と MSR の間 デュアルチャンバモードでは Rate Smoothing は次の間で作動する DDD(R) または VDD(R) にプログラムされている場合は LRL と MSR または MTR( いずれか大きい方 ) の間 DDI にプログラムされている場合は LRL と MPR の間 DDIR にプログラムされている場合は LRL と MSR の間 Rate Smoothing ( レートスムージング ) はヒステリシスが作動している場合 (Search Hysteresis ( サーチヒステリシス ) 中は除く ) ヒステリシスレートと LRL の間でも作動する Rate Smoothing が On にプログラムされているとき 以下の場合は作動しない Search Hysteresis の 8 心周期間中 ATR Fallback 時 Fallback が ATR LRL センサ指示レートあるいは VRR 間隔に達するまで VRR 中 ( 作動中の場合 ) PMT Termination の作動時 LRL のプログラム値を高くした直後 自己レートが MTR を超える場合 Tracking Preference ( トラッキングの優先 ) が有効になっている場合 プログラマブル数値 (Programmable Values) Rate Smoothing ( レートスムージング ) の範囲は 右心室 R-R 間隔のパーセント値 (3%~25% 3% ごと ) で 以下の値を別々にプログラムできる 上昇 Rate Smoothing Up ( レートスムージング上昇 ) 下降 Rate Smoothing Down ( レートスムージング下降 ) Off パルスジェネレータは最新の R-R 間隔をメモリに保存している R 波には自己の R 波およびペーシングされた R 波が含まれる この R-R 間隔とプログラムされた Rate Smoothing ( レートスムージング ) の値に基づいて 心拍ごとにペーシングレートの変動を制限する 患者の生理的な心周期間の変動を確認し 病的な周期変動を防止する Rate Smoothing ( レートスムージング ) パラメータ値をプログラム設定することが重要である その値は患者の活動 / 運動の増加に応じた生理的な心周期の変動を可能とするものでなければならない レートスムージング上昇 (Rate Smoothing Up) Rate Smoothing Up ( レートスムージング上昇 ) パラメータは自己あるいはセンサレートが上昇したときにペーシングレートの大幅な上昇を制御する
121 ペーシング治療 (PACING THERAPIES) レートの強化 (RATE ENHANCEMENTS) 4-37 注記 : Rate Smoothing Up ( レートスムージング上昇 ) はプログラムされている AV Delay (AV ディレイ ) を一時的に変化させる このことにより SmartDelay optimization ( スマートディレイオプティマイゼーション ) で設定された AV Delay の効果に影響を与える場合がある Rate Smoothing Up が On にプログラムされている場合 プログラム値を超える心房レートのエピソード時は CRT が行われない 房室ブロックを有する患者では Rate Smoothing が心房レート上昇時の両心室ペーシングを制御する際 AV Delay を設定値より延長させるため このような現象が生じる 正常な房室伝導を有する患者では Rate Smoothing の間 両心室刺激 (CRT) が 1 周期あるいは数周期の間抑制されることがあるが これは延長された AV Delay の間に自己房室伝導が出現し 心室ペーシングが抑制されるためである Rate Smoothing Up ( レートスムージング上昇 ) の効果は一時的なものであり CRT への影響はわずかであるが このパラメータを On にプログラムするときは 以下の参考事項を念頭におくこと 患者特有の急激な心房レートの上昇に対してのみプログラムする 数値が高いほど AV Delay 延長への影響が少ないため 必要な治療ができる範囲で最も高い数値を用いる レートスムージング下降 (Rate Smoothing Down) Rate Smoothing Down ( レートスムージング下降 ) は自己あるいはセンサレートが下降したときにペーシングレートの大幅な下降を制御する Rate Smoothing Down ( レートスムージング下降 ) を On にプログラムしても CRT の遂行には変化はない しかし DDD(R) モードで Rate Smoothing Down を On にプログラムすると Rate Smoothing ( レートスムージング ) による下降中に心房ペーシングが行われる可能性を考慮することが重要である 至適な CRT のための AV Delay (AV ディレイ ) は 自己の洞調律時と心房ペーシング時では異なることがある 注記 : Rate Smoothing Down を On Rate Smoothing Up を Off にプログラムした場合 速い自己心拍 ( 例えば PVC など ) によって Rate Smoothing Down がリセットされてエスケープレートが周期あたり 12% より速くならないように自動的に制御される レートスムージング最大ペーシングレート (Rate Smoothing Maximum Pacing Rate (MPR)) Rate Smoothing Maximum Pacing Rate ( レートスムージング最大ペーシングレート ) は Rate Smoothing が到達できる最大ペーシングレートを制限する Rate Smoothing Down パラメータは AAI VVI または DDI では MPR のプログラムを必要とする その場合 Rate Smoothing ( レートスムージング ) は MPR と LRL またはヒステリシスレート ( 該当する場合 ) の間でのみ使用される VVI(R) または DDI(R) モードで VRR と Rate Smoothing の両方が On にプログラムされている場合 VRR が優先される デュアルチャンバトラッキングモードのレートスムージングの例 (Rate Smoothing Example Based on a Dual-Chamber Tracking Mode) メモリに保存された最新の R-R 間隔とプログラムされた Rate Smoothing ( レートスムージング ) 値に基づき 次の周期に心房と心室に 1 つずつ同期ウィンドウが設定される 同期ウィンドウは次のように定義される Ventricular synchronization window ( 心室同期ウィンドウ ): 直前の R-R 間隔 ± Rate Smoothing 値 Atrial synchronization window ( 心房同期ウィンドウ ): ( 直前の R R 間隔 ± Rate Smoothing 値 ) - AV Delay (AV ディレイ ) 同期ウィンドウの計算方法を以下の例で説明する ( 図 4-19 " レートスムージング同期ウィンドウ ")
122 4-38 ペーシング治療 (PACING THERAPIES) リード極性 (LEAD CONFIGURATION) 直前 R-R 間隔 = 800ms AV Delay (AV ディレイ ) = 150ms Rate Smoothing Up ( レートスムージング上昇 ) = 9% Rate Smoothing Down ( レートスムージング下降 ) = 6% 同期ウィンドウは次のように計算される 心室同期ウィンドウ = 800-9% から % = 800ms - 72ms から 800ms + 48ms = 728ms から 848ms 心房同期ウィンドウ = 心室同期ウィンドウ- AV Delay = 728ms - 150ms から 848ms - 150ms = 578ms から 698ms どちらの同期ウィンドウも常に R-R 間隔の終了時 ( 右心室イベント Pacing Chamber ( ペーシング部位 ) が LV Only (LV のみ ) にプログラムされているときは左心室ペーシング ) に始まる ペーシングが発生するときは常に適切な同期ウィンドウの中で行われる 心房イベント Paced AV Delay ( ペース後 AV ディレイ ) (150ms) 心房イベント 心房スムージングウィンドウ 578ms 650ms 698ms R-R 間隔 (800ms) 右心室イベント 右心室イベント 728ms 800ms 848ms 右心室スムージングウィンドウ 図 レートスムージング同期ウィンドウ リード極性 (Lead Configuration) パルスジェネレータは以下に対して独立したプログラム可能なリード極性を設定できる 心房 右心室 左心室心房および右心室のリードは双極ペーシングおよびセンシングに設定されている 心房リードは Off にプログラムすることができる 入力インピーダンスはそれぞれのセンス / ペース電極間で > 100KΩ である 注意 : 単極リードが植込まれている場合にリードの極性を Bipolar にプログラムすると ペーシングは行われない 左心室電極構成 (Left Ventricular Electrode Configuration) LV Electrode Configuration ( 左心室電極構成 ) により Lead Settings ( リード設定 ) 画面 (Normal Settings ( 通常設定 ) 画面からアクセス可能 ) を通じて左心室リードのペーシングおよびセンシングに対するプログラム選択項目が提供される
123 ペーシング治療 (PACING THERAPIES) リード極性 (LEAD CONFIGURATION) 4-39 注意 : 左心室リードが適切に機能するためには 左心室冠状静脈の Lead Configuration ( リード極性 ) を正しくプログラミングすることが必要不可欠である Lead Configuration をプログラミングするときは 左心室リードの電極数に合わせること LV センシングのエラー LV ペーシング不全 無効な LV ペーシングが起こることがある IS-1 または LV-1 左心室リード接続口を備えた装置の場合は 次のプログラム選択項目を使用できる Dual ( デュアル ) 双極の左心室リードが植込まれている場合 Single ( シングル ) 単極の左心室リードが植込まれている場合 None ( 使用せず ) 左心室リードが植込まれていない場合 注記 : 標準設定値の LV Electrode Configuration ( 左心室電極構成 ) は None ( なし ) である BiV の標準設定値の Ventricular Pacing Chamber ( 心室ペーシングチャンバ ) と組み合わせると パラメータの相互干渉が発生する これは 植込まれた左心室リードに基づいて 臨床医が適切な LV Electrode Configuration ( デュアルまたはシングル ) を選択できるようにするための動作である IS4 左心室リード接続口を備えた装置の場合 LV Electrode Configuration ( 左心室電極構成 ) は Quadripolar (4 極 ) に自動的に設定される パルスジェネレータは左心室リードと使用するためのものであるが 以下に記載するような左心室リードを使用しない臨床的状況もある 左心室リードを留置することができず 一時的に左心室リードを使用しないことにした ( 使用していない左心室リードの接続口を塞ぐ ) 左心室リードが適切な位置から外れ リードを植込み 接続したままにするが使用しないことにした パルスジェネレータは左心室リードの有無を検出することはできない このため 左心室リードが使用されていない場合には 以下のプログラミングを調整すると 左心室の無関係な診断情報を報告せず 左心室の情報 ( カウンタ EGM マーカ 間隔など ) の保存を最小限にし 横隔膜刺激を最小限に抑え 装置の寿命を延長させることができる 注記 : この手順を違う順序で行うと PRM が警告メッセージを表示し 特定の手順が行えなくなる場合がある 1. Atrial Tachy Therapy Settings ( 心房頻拍治療の設定 ) 画面の ATR セクションと Ventricular Regulation ( 心室制御 ) セクションで BiV Trigger (BiV トリガ ) を Off にプログラムする 2. Normal Brady ( 通常徐脈 ) ペーシング 治療後のペーシングとも LV Amplitude (LV 振幅 ) および LV Pulse Width (LV パルス幅 ) を最小値にプログラムする 3. Ventricular Pacing Chamber ( 心室ペーシングチャンバ ) を RV Only (RV のみ ) にプログラムする 4. LV センシングを OFF にする a. IS-1 または LV-1 左心室リード接続口を備えた装置の場合 i. LV Electrode Configuration ( 左心室電極構成 ) を Single ( シングル ) または Dual ( デュアル ) に変更する ii. iii. LV Sense (LV センシング ) を Off にプログラムする LV Electrode Configuration を None ( なし ) にプログラムする b. IS4 左心室リード接続口を備えた装置の場合
124 4-40 ペーシング治療 (PACING THERAPIES) リード極性 (LEAD CONFIGURATION) i. LV Sense (LV センシング ) 選択画面で Disable Sensing ( センシングの無効化 ) チェックボックスを選択する ii. Accept ( 確定 ) ボタンを選択する iii. 装置をプログラムする 5. LV Intrinsic Amplitude ( 左心室自己振幅 ) および LV Impedance ( 左心室インピーダンス ) の日常リード測定を Off にする このプログラミングの順序に従えば 左心室ペーシングおよびセンシングは Off になり 以下のものが無効になる 左心室電位図 左心室マーカ LV intervals ( 左心室間隔 ) LV Offset (LV オフセット ) LV-Blank after A-Pace cross-chamber blanking period (LV-Blank after A-Pace クロスチャンバブランキング期間 ) SmartDelay optimization ( スマートディレイオプティマイゼーション ) (4 極装置以外の装置の場合 ) LV daily measurement ( 左心室日常測定 ) 注記 : 一部の機能 (ATR Mode Switch (ATR モードスイッチ ) ATP Electrocautery Protection ( 電気手術器からの保護 ) モードなど ) は (LV Lead Configuration ( 左心室リード構成 ) に関係なく ) 一時的に BiV ペーシングを利用し カウンタ 電位図 マーカおよび間隔に左心室データを追加する Electrode Configuration ( 電極構成 ) に変更があった場合には リードシステムのベースラインの測定値を確認し 至適に機能するようにすることが重要である プログラムされた選択項目は プログラマの Leads Setting ( リード設定 ) 画面にある Electrode Configuration ( 電極構成 ) の図に反映される ( 図 4-20 " 心臓の左心室リードおよび右心室リード ") 図はプログラマ画面上で動的に調整され 現在選択されている LV Pace (LV ペーシング ) および LV Sense (LV センシング ) の構成が反映される 心房リード LV ペース パルスジェネレータの外装容器 心臓 LV リード RV リード LV リング LV チップ RVコイル RVチップ左図 : 左心室リードおよび右心室リードを植込んだ心臓 右図 : プログラマ画面のリード 図 心臓の左心室リードおよび右心室リード LV ペーシングおよびセンシングの構成 (LV Pace and Sense Configurations) 左心室リードの複数のペーシングおよびセンシング構成の機能が利用可能であり これによりペーシングまたはセンシングの極性の変更が可能になる IS-1 または LV-1 左心室リード接続口を備えた装置の場合 双極の左心室リードが植込まれ それに応じて Electrode Configuration ( 電極構成 ) が Dual ( デュアル ) にプログラムされている場合は 追加のプログラム選択項目が利用できる さらに LV Sense (LV センシング ) の構成として Off を選択することにより LV センシングを無効にすることができる
125 ペーシング治療 (PACING THERAPIES) リード極性 (LEAD CONFIGURATION) 4-41 以下に プログラマの Leads Setting ( リード設定 ) 画面に表示されるペーシングとセンシングの構成の図を示す 4 極装置 (Quadripolar Devices) IS4 左心室リード接続口を備えた装置の場合は 17 のペーシング構成と 8 つのセンシング構成を使用できる LV Sense (LV センシング ) および LV Pace (LV ペース ) の選択項目内では プログラム選択項目の表が表示される さらに 各患者に最適な LV ペーシングリード構成を決定するのに必要なテストを効率化するために LV VectorGuide 機能を利用できる 臨床医は 複数の 4 極 LV ペーシングベクトルを迅速に評価し 目的の構成をプログラムすることができる ("LV VectorGuide") LV Pace (LV ペース ) の構成では 陰極 ( 負の (-) 電極 ) と陽極 ( 正の (+) 電極 ) の間でペーシング刺激が伝送される 次の手順に従って LV Pace の構成をプログラムする 1. 表の左側に記載された Cathode (-) ( 陰極 (-)) を必要に応じて決定する 2. 表の上部に記載された Anode (+) ( 陽極 (+)) を必要に応じて決定する 3. 必要な Cathode と Anode の組み合わせと一致する表内の選択項目を選択する 表の右側の図は動的に調整され 現在選択されている左心室の構成が反映される 例えば LVTip 1 (LV チップ 1) を Cathode ( 陰極 ) として選択し RV を Anode ( 陽極 ) として選択した場合は この構成が 表の右側にある関連付けられた図に反映される ( 図 4-21 "4 極装置のペーシングリード構成画面 ") 図 極装置のペーシングリード構成画面 LV Sense (LV センシング ) の構成については Electrode 1 ( 電極 1) と Electrode 2 ( 電極 2) の間において患者の自己の心内信号がセンスされる 必要な Electrode 1 と Electrode 2 の組み合わせに対応するように 表の選択項目を選択する 表の右側の図は動的に調整され 現在選択されている左心室の構成が反映される 例えば LVTip 1 (LV チップ 1) を Electrode 1 として選択し LVRing2 を Electrode 2 として選択した場合は この構成が 表の右側にある関連付けられた図に反映される ( 図 4-22 "4 極装置のセンシングリード構成画面 ") さらに Disable Sensing ( センシングの無効化 ) を選択することにより LV センシングを Off にすることができる
126 4-42 ペーシング治療 (PACING THERAPIES) AV ディレイ (AV DELAY) 図 極装置のセンシングリード構成画面 AV ディレイ (AV Delay) 左心室電位図 (LV electrograms) 左心室のリアルタイム EGM を利用して左心室リードの性能を評価し 一部のプログラムパラメータ (AV Delay (AV ディレイ ) LV Offset など ) を最適化することができる 左心室 EGM および関連付けられた左心室イベントマーカは すべてのセンシング構成において表示または印刷することができる AV Delay (AV ディレイ ) は Ventricular Pacing Chamber ( 心室ペーシングチャンバ ) が BiV または RV Only (RV のみ ) にプログラムされているときの右心房のペーシングまたはセンシングイベントから右心室ペーシングイベントまでのプログラム可能な期間をいう Pacing Chamber ( ペーシング部位 ) がLV Only (LV のみ ) にプログラムされている場合 AV Delay (AV ディレイ ) は心房のペーシングまたはセンシングイベントから左心室のペーシングイベントまでの期間を指す AV Delay (AV ディレイ ) は心臓の房室同期を維持できるように設計されている 右心室イベントが心房イベント後の AV Delay 間に発生しなかった場合は パルスジェネレータは AV Delay 経過後 心室ペーシングパルスを出力する AV Delay は以下のいずれかの動作 またはその両方にプログラムすることができる Paced AV Delay ( ペース後 AV ディレイ ) Sensed AV Delay ( センス後 AV ディレイ ) 注意 : 両心室ペーシングが高い頻度で行われるようにするには プログラムされた AV Delay (AV ディレイ ) の設定は患者の自己 PR 間隔より短くなければならない AV Delay (AV ディレイ ) は DDD(R) DDI(R) DOO または VDD(R) の各モードで適用される ペース後 AV ディレイ (Paced AV Delay) Paced AV Delay は心房ペーシング後の AV Delay (AV ディレイ ) に相当する Paced AV Delay の設定は一貫した CRT が行われるよう患者ごとに設定する Paced AV Delay を設定する方法はいくつかある 自己 QRS 幅の評価 心エコー図評価
127 ペーシング治療 (PACING THERAPIES) AV ディレイ (AV DELAY) 4-43 脈圧モニタリング SmartDelay optimization ( スマートディレイオプティマイゼーション ) Paced AV Delay ( ペース後 AV ディレイ ) の至適化は CRT の効果に大きな影響を与える場合があるため Paced AV Delay の設定の違いが血行動態に反映される心エコー図や脈圧モニタリングなどの使用を考慮すること 最小 AV Delay が最大 AV Delay より低い場合には 現在のペーシングレートに応じて Paced AV Delay を動的に増減させる Dynamic AV Delay ( ダイナミック AV ディレイ ) は 心房レートが上昇している間 Paced AV Delay または Sensed AV Delay を自動的に短縮させることにより レートの変更に対してより生理的な応答が得られるようにする これにより 上限レートでの大きなレート変化の発生を最小限にし 高レートでの 1:1 トラッキングを維持できる Dynamic AV Delay を使用する場合は 患者の心拍レートが上昇したときに有効な Paced AV Delay を評価し CRT が有効であることを確認する パルスジェネレータは直前の A A または V V 周期長 ( 直前のイベントタイプに依存 ) と以下のプログラム値を基に直線関係を計算する Minimum AV Delay ( 最小 AV ディレイ ) Maximum AV Delay ( 最大 AV ディレイ ) LRL MTR MSR MPR PVC 後または直前の心周期が MTR によって制限されたときは Dynamic AV Delay ( ダイナミック AV ディレイ ) は調節されない 心房レートが LRL またはそれ以下のとき ( 例えばヒステリシスのとき ) Maximum AV Delay が使用される 心房レートが MTR MSR MPR またはそれ以上のとき プログラムされた Minimum AV Delay ( 最小 AV ディレイ ) が使用される 心房レートが LRL と MTR MSR および MPR のいずれか高いレートとの間にあるとき パルスジェネレータは直線関係を計算し Dynamic AV Delay ( ダイナミック AV ディレイ ) を決定する Maximum AV Delay ( 最大 AV ディレイ ) Dynamic AV Delay ( ダイナミック AV ディレイ ) Minimum AV Delay ( 最小 AV ディレイ ) MTR Interval (MTR 間隔 ) または MSR Interval (MSR 間隔 ) のいずれか短い方 図 Dynamic AV Delay ( ダイナミック AV ディレイ ) LRL Interval (LRL 間隔 ) Hysteresis Rate Interval ( ヒステリシスレート間隔 ) AV Delay (AV ディレイ ) は固定値か次のような動的値にプログラムできる Fixed AV Delay ( 固定 AV Delay) Paced AV Delay の最小値と最大値が等しいとき
128 4-44 ペーシング治療 (PACING THERAPIES) AV ディレイ (AV DELAY) Dynamic AV Delay Paced AV Delay の最小値と最大値が等しくないとき センス後 AV ディレイ (Sensed AV Delay) Sensed AV Delay ( センス後 AV ディレイ ) は心房センシングイベント後の AV Delay (AV ディレイ ) に相当する Sensed AV Delay は Paced AV Delay ( ペース後 AV ディレイ ) より短くも同等にもプログラムできる 短い値にプログラムするとペース後心房イベントとセンス後心房イベントのタイミングの差が補われる ( 図 4-24 "Sensed AV Delay ( センス後 AV ディレイ )") Ap = 心房ペーシングイベント As = 心房センシングイベント Vp = 心室ペーシングイベント SAV = Sensed AV Delay ( センス後 AV ディレイ ) (As-Vp の間隔 ) PAV = Paced AV Delay ( ペース後 AV ディレイ ) (Ap-Vp の間隔 ) SAV PAV Ap As Vp 図 Sensed AV Delay ( センス後 AV ディレイ ) Sensed AV Delay ( センス後 AV ディレイ ) が血行動態に与える効果は心房と心室間の適切なタイミングによって決まる 心房ペーシングは心房の電気的興奮を起こす 一方 心房センシングは自発の心房電気的興奮の開始後にのみ生じる 開始からセンシングまでに生じる遅延は リードの位置と伝導に依存する したがって Sensed AV Delay が Paced AV Delay ( ペース後 AV ディレイ ) と同じ値にプログラムされている場合は ペースした場合とセンスした場合では血行動態的な AV 間隔は異なる 両心室刺激 (CRT) を行うために DDD(R) モードを使用する場合 心房ペーシングにより心房間遅延が延長する場合があることから 正常洞調律時と心房ペーシング時では CRT を至適化するため Paced AV Delay と Sensed AV Delay の設定を変える必要がある 延長した心房間遅延に対しては左心房の活動と両心室ペーシングとのタイミング関係を至適化するため 長い Paced AV Delay が必要になる 心房間遅延は 最長の P 波幅から推定することができる 装置を DDD(R) にプログラムする場合は 心房センシング時と心房ペーシング時の至適 AV Delay (AV ディレイ ) を決定するため テストを行うことが推奨される 至適 AV Delay が異なる場合には Paced AV Delay と Sensed AV Delay のパラメータ値を変える Paced AV Delay と同時に Sensed AV Delay を使用する Fixed Paced AV Delay を固定値にプログラムすると Sensed AV Delay は プログラムされた Sensed AV Delay 値に固定される Paced AV Delay と同時に Sensed AV Delay を使用する Dynamic Paced AV Delay を Dynamic ( ダイナミック ) にプログラムすると Sensed AV Delay も Dynamic に設定される
129 ペーシング治療 (PACING THERAPIES) AV ディレイ (AV DELAY) 4-45 Dynamic Sensed AV Delay ( ダイナミックセンス後 AV ディレイ ) と Paced AV Delay は 心房レートに基づいている 代謝要求上昇の間に PR 間隔が短くなるのを反映して AV Delay (AV ディレイ ) は LRL ( またはヒステリシスレート ) でプログラムされた値 ( 最大 ) から MTR MSR または MPR の高い方における最小 AV Delay と最大 AV Delay の比率で決まる値にまで 線形的に短縮される ( 図 4-25 "Dynamic AV Delay ( ダイナミック AV ディレイ ) と Sensed AV Delay ( センス後 AV ディレイ ) の関係 ") Dynamic AV Delay ( ダイナミック AV ディレイ ) を使用している場合 Sensed AV Delay ( センス後 AV ディレイ ) の最大値が Paced AV Delay の最大値より短くプログラムされていると Sensed AV Delay の最小値も Paced AV Delay の最小値よりも短くなる 注記 : Sensed AV Delay の最小値は VDD(R) モードでのみプログラムできる Maximum Paced AV Delay ( 最大ペース後 AV ディレイ ) Minimum Paced AV Delay ( 最小ペース後 AV ディレイ ) MTR Interval (MTR 間隔 ) または MSR Interval (MSR 間隔 ) のいずれか短い方 Paced AV Delay ( ペース後 AVディレイ ) Sensed AV Delay ( センス後 AVディレイ ) LRL Interval (LRL 間隔 ) Hysteresis Rate Interval ( ヒステリシスレート間隔 ) 図 Dynamic AV Delay ( ダイナミック AV ディレイ ) と Sensed AV Delay ( センス後 AV ディレイ ) の関係 スマートディレイオプティマイゼーション (SmartDelay Optimization) SmartDelay optimization 機能は自己房室間隔の測定値を基にペース後およびセンス後 AV Delay をプログラムするための参考設定値を速やかに (2.5 分以内に ) 提示する 機能の目的は 収縮機能を最大限に引き出せるように 最適のタイミングで CRT を行うための AV Delay (AV ディレイ ) を推奨することにある 他の AV Delay (AV ディレイ ) を至適化する方法と比較したこの機能の血行動態に関する臨床データから SmartDelay optimization アルゴリズムが示した AV Delay により LV dp/dt max で個別に測定した総合的な収縮機能が最大化したことが示されている LV dp/dt max は総合的な心室収縮機能およびポンプ効率の指標とされている SmartDelay optimization のテストでは 心房のセンシングおよびペーシングイベントに対する右心室および左心室の反応を評価し 以下の参考設定値を決める Paced AV Delay ( ペース後 AV ディレイ ) Sensed AV Delay ( センス後 AV ディレイ ) Pacing Chamber ( ペーシング部位 ) これらの参考設定値はパルスジェネレータを CRT 用にプログラムするときに使用することができる PRM には SmartDelay が示すパラメータのほかに 以下のパラメータも表示される LV Offset (LV オフセット ) ( 該当する場合 ) は別個にプログラム可能な機能であり 手動で入力することができる SmartDelay optimization を作動させた後に LV Offset を手動で調節する場合には SmartDelay optimization をもう一度作動させるか 手動で AV Delay (AV ディレイ ) を再プログラムして AV Delay を調節する必要がある SmartDelay は次のように LV Offset を考慮している
130 4-46 ペーシング治療 (PACING THERAPIES) AV ディレイ (AV DELAY) SmartDelay は Paced AV Delay ( ペース後 AV ディレイ ) および Sensed AV Delay ( センス後 AV ディレイ ) の参考設定値の決定においてプログラムされた LV Offset (LV オフセット ) を用いている 例えば SmartDelay が AV Delay (AV ディレイ ) ( 心房イベントから始まり左心室ペーシングで終わる ) の参考値を 150ms とし プログラムされた LV Offset が-20ms の場合 AV Delay 機能は心房イベントから右心室ペーシングまでプログラムされているため SmartDelay 機能は参考値を 170ms に調節する SmartDelay は以下の場合を除いて 現在プログラムされている LV Offset を維持する (1) SmartDelay が十分な自己イベントを収集できない場合 LV Offset ゼロを含む標準設定値が示される (2) SmartDelay が合わせてプログラム可能な最大 AV Delay (AV ディレイ ) である 300ms を超える AV Delay と LV Offset (LV オフセット ) を示す場合 SmartDelay は LV Offset を下げることを推奨する (3) 現在プログラムされている LV Offset が 0ms より大きい場合 LV Offset の参考値はゼロとなる 注記 : プログラムを変更する前に参考値が患者に適切であるかどうかを判断することが重要である SmartDelay optimization ( スマートディレイオプティマイゼーション ) 画面を以下に示す ( 図 4-26 "SmartDelay optimization ( スマートディレイオプティマイゼーション ) 画面 ") 図 SmartDelay optimization ( スマートディレイオプティマイゼーション ) 画面 注記 : テストが行われている間 頻拍治療は無効になる テストが行われている間 SmartDelay optimization ( スマートディレイオプティマイゼーション ) 機能は自動的に単極センシング構成に切り替わる Start Test ( テストを開始 ) を押すと テストが自動的に実行される SmartDelay optimization テストは以下の状況では実行されない 治療後の期間 IS-1 または LV-1 左心室リード接続口を備えた装置の場合 LV Electrode Configuration ( 左心室電極構成 ) が None ( なし ) にプログラムされている ATR Mode Switch (ATR モードスイッチ ) 中 パルスジェネレータの検出基準により頻拍エピソードが発生していると判断されたとき 注記 : テスト中に心房センシングイベントを収集している場合 40min -1 でバックアップ DDD ペーシングが行われる 注記 : 心房ペーシングイベントを収集している場合 一時的な LRL (SmartDelay optimization ( スマートディレイオプティマイゼーション ) 画面から選択できる ) でバックアップ DDD ペーシングが行われる この一時的な LRL は通常 80min -1 に設定されている 注記 : ペース後の AV 間隔を測定するため自己心房レートより一時的なペーシングの LRL を 10 から 15min -1 に上げる必要がある
131 ペーシング治療 (PACING THERAPIES) 不応期 (REFRACTORY) 4-47 不応期 (Refractory) SmartDelay optimization ( スマートディレイオプティマイゼーション ) のテストを実行するには次の手順を行う 1. Normal Settings ( 通常設定 ) 画面で Mode ( モード ) を選択する DDD(R) モードでは Paced AV Delay ( ペース後 AV ディレイ ) と Sensed AV Delay ( センス後 AV ディレイ ) 両方の参考値が表示される VDD(R) モードでは AV Delay (AV ディレイ ) の推奨値は Sensed AV Delay の参考値であり Paced AV Delay は適用されない モードを DDD(R) から VDD(R) または VDD(R) から DDD(R) に変更する場合には SmartDelay optimization のテストを再度実行することが重要である 2. SmartDelay optimization ボタンを選択する 3. 一時的なペース後 LRL 値を入力するか 80min -1 の初期設定値を使用する 4. テスト中テレメトリ交信を維持する 5. テストを開始する前に 患者にテスト中は動いたり話したりしないよう伝えること 6. Start Test ボタンを押す テストが進行中である旨を示す通知ウィンドウが現れる テストを中止する必要があれば Cancel Test ( テストをキャンセル ) ボタンを選択する 注記 : STAT PACE ( 緊急用ペース ) STAT SHOCK ( 緊急用ショック ) または DIVERT THERAPY ( 治療の中止 ) が選択されるとテストは自動的に中止される 7. テストが完了すると 参考設定値が表示される プログラミングを簡単にするため Copy Suggested Settings ( 推奨設定値をコピー ) ボタンを選択して参考設定値を Normal Brady and CRT Settings ( 通常の Brady と CRT の設定 ) 画面に移す 注記 : テストが失敗すると 失敗の理由が示される 不応期はペース後あるいはセンス後の間隔で この間は 電気的活動の検出によってパルスジェネレータが抑制あるいはトリガを行わない 不応期により ペーシングパルスの後 パルスジェネレータのアーチファクトや Evoked レスポンスのオーバーセンシングが抑制 ( または防止 ) される また不応期は単一でワイドな自己信号を適切に感知するのを促す一方 その他の自己脈シグナルアーチファクト (T 波 ファーフィールド R 波など ) の感知を抑制する 不応期に関する詳細を参照すること (" レートと不応期の計算 (Calculating Rates and Refractory Periods)") 注記 : 不応期の間 Rate Adaptive Pacing ( レートアダプティブペーシング ) は抑制されない 心房不応期 - PVARP (A-Refractory - PVARP) PVARP はペーシングモードに応じて設定される シングルチャンバ心房モード : AAI(R)- 心房のセンシングまたはペーシングイベント後の時間間隔であり その間 心房センシングイベントによる心房ペーシング抑制を行わない デュアルチャンバモード :DDD(R) DDI(R) VDD(R)- 右心室のセンシングまたはペーシングイベント後の時間間隔 ( またはペーシング部位が LV Only (LV のみ ) に設定されているときは左心室ペーシング後の時間間隔 ) であり その間 心房イベントによる心房ペーシング抑制を行わず トリガして心室ペーシングを行わない Atrial Refractory ( 心房不応期 ) の期間により 心室を起源とする逆行伝導興奮による心房へのトラッキングが防止される
132 4-48 ペーシング治療 (PACING THERAPIES) 不応期 (REFRACTORY) PVARP は 固定値 または直前の心周期に基づいて計算した動的値にプログラムできる 固定の PVARP 値をプログラムするには 最小値と最大値を同じ値にする 最小値が最大値より小さい場合 PVARP は 自動的に Dynamic ( ダイナミック ) に設定される 房室伝導が完全であり 長い自己心内 AV 間隔および長い PVARP がプログラムされた心不全患者では MTR より下で心房トラッキング不全を惹起することがあり 結果として CRT の両心室刺激が行われなくなる場合がある PVC 直後の PAC や P 波等の心房イベントは PVARP 内に入るためトラッキングされない これにより自己心室イベントの房室伝導が可能になり PVARP が再開する 次の心房イベントが PVARP の外に出現しない限りトラッキングされず 房室伝導した別の心室イベントが出現すると PVARP が再び開始される このパターンは心房イベントが最終的に PVARP の外で感知されるまで続く ( 図 4-27 "PVARP での心房センスイベント ") 図 PVARP での心房センスイベント MTR 未満で心房トラッキングが行われていないと思われる場合は Tracking Preference ( トラッキングの優先 ) を On にする MTR 未満で引き続き CRT が損なわれ問題となったり Tracking Preference を使用しない場合は PVARP を短縮するよう再プログラミングすることを考慮する 第 2 度または第 3 度房室ブロックを有する心不全患者の場合 長い Atrial Refractory ( 心房不応期 ) の期間と特定の AV Delay (AV ディレイ ) の組み合わせでは プログラムされた MTR で突然の 2:1 ブロック現象が発生する DDD(R) および VDD(R) ペーシングモードでは パルスジェネレータが心房で逆行伝導を検出し トリガして MTR と同等の高レート心室ペーシングレートを生じることがある ( 例えば PMT など ) 逆行伝導時間は患者の加齢 自律神経系の緊張の変化により患者の生涯にわたって変化する 植込み時にテストで逆行伝導が認められない場合でも その後生じる可能性がある このような問題は 通常 心房不応期を逆行伝導時間より長くプログラムすることで防止できる 以下のプログラムは逆行伝導によるパルスジェネレータの応答の制御に有用である PVARP after PVC (PVC 後の PVARP) PMT Termination (PMT の停止 ) Rate Smoothing ( レートスムージング ) ダイナミック PVARP (Dynamic PVARP) Dynamic PVARP と Dynamic AV Delay をプログラムすると 高レート域におけるセンシングウィンドウも最適化されるため MTR を高く設定している場合でも DDD(R) あるいは VDD(R) モードの高レート域での現象 (2:1 ブロック現象 ペースメーカ性ウェンケバッハ現象 ) を顕著に減少させることができる 同時に Dynamic PVARP は低レートでの PMT を減少させる また Dynamic PVARP は心房ペーシングの競合なども減少させる
133 ペーシング治療 (PACING THERAPIES) 不応期 (REFRACTORY) 4-49 すると パルスジェネレータは自動的に前の心周期の加重平均を使用して Dynamic PVARP を計算する この結果 PVARP はレートの上昇に従い 直線的に短縮される 平均レートが LRL と MTR または該当する上限レートとの間にあるとき パルスジェネレータは次の図に示す直線関係で Dynamic PVARP を計算する ( 図 4-28 "Dynamic PVARP ( ダイナミック PVARP)") これは プログラムした Minimum PVARP ( 最小 PVARP) Maximum PVARP ( 最大 PVARP) LRL MTR または該当する上限レートの設定値から計算される 注意 : Minimum PVARP を逆行性 V-A 伝導時間より短くプログラムすると PMT が発生するリスクが高くなる可能性がある Maximum PVARP ( PVARP) Dynamic PVARP ( PVARP) Minimum PVARP ( PVARP) MTR Interval (MTR ) LRL Interval (LRL ) Hysteresis Rate Interval ( ) 図 Dynamic PVARP ( ダイナミック PVARP) 最大 PVARP (Maximum PVARP) 平均レートが LRL またはそれ以下のとき ( ヒステリシスなど ) Maximum PVARP が使用される 最小 PVARP (Minimum PVARP) 平均レートが MTR 間隔 またはそれ以上のとき プログラムされた Minimum PVARP が使用される PVC 後の PVARP (PVARP after PVC) PVARP after PVC (PVC 後の PVARP) は PVC が原因で発生する場合がある逆行伝導による PMT を予防することを目的としている 先行する心房のセンスイベント ( 不応期または不応期外 ) を検出せずに または心房ペーシングを行わずに右心室センスイベントを検出すると 心房不応期は自動的に 1 心周期だけプログラムされた PVARP after PVC の値により延長される PVC を検出した後 タイミングサイクルは自動的にリセットされる PVARP の延長は 2 回連続しては起こらない パルスジェネレータが次の追加状態にあるとき PVARP は自動的に 1 心周期だけ PVARP after PVC の値に延長される Atrial Flutter Response ( 心房粗動応答 ) によって心房ペースが抑制されたとき VDD(R) モードにおいて 心房センスが先行しない心室エスケープペーシングの後 本体を非心房トラッキングモードから心房トラッキングモードに移行したとき (ATR Fallback (ATR フォールバック ) の終了 一時的非心房トラッキングモードから恒久的心房トラッキングモードへの移行など )
134 4-50 ペーシング治療 (PACING THERAPIES) 不応期 (REFRACTORY) 本体が Electrocautery Protection ( 電気手術器からの保護 ) モードまたは MRI Protection モード (MRI 保護モード ) から心房トラッキングモードに復帰したとき 房室伝導を有する心不全患者では 心房周期長が自己心内房室伝導間隔 (PR 間隔 ) + PVARP より短い場合 PVARP after PVC によって CRT が抑制されることがある これが発生した場合は PVARP after PVC とともに Tracking Preference ( トラッキングの優先 ) を On にプログラムする 心房不応期 - 同一チャンバ (A Refractory - same chamber) デュアルチャンバモード (Dual-chamber Modes) 心房不応期は心房ペースまたはセンスイベント後の間隔で この間の追加の心房センスイベントはペース実行のタイミングには影響を与えない デュアルチャンバモードでは次の間隔はプログラムできない 心房のセンスイベント後の Atrial Refractory ( 心房不応期 ) は 85ms DDD(R) および DDI(R) モードでの心房ペーシング後の Atrial Refractory ( 心房不応期 ) は 150ms 右心室不応期 (RV-Refractory (RVRP)) プログラム可能な RVRP は右心室ペースイベント後の間隔 または LV Offset (LV オフセット ) がゼロにプログラムされていないときに心室ペースイベントに先行する間隔で この間の右心室センスイベントはペース実行のタイミングには影響を与えない また 135ms のプログラム不可能な不応期は右心室センスイベント後の間隔で この間の追加の右心室センスイベントはペース実行のタイミングには影響を与えない VRP 内に入るイベントは検出や表示は行われず ( ノイズウィンドウ内で発生しない限り ) タイミングサイクルには影響を与えない RVRP は心室センシングが可能なモードではすべて利用でき 固定した間隔またはダイナミックな間隔がプログラムできる ( 図 4-29 " 心室レートと不応期の関係 ") Fixed ( 固定 ) RVRP は LRL と該当する上限レート (MPR MTR または MSR) の間のプログラムされた固定 RVRP 値のまま Dynamic ( ダイナミック ) RVRP は心室ペーシングが LRL から該当する上限レートに上昇するに従って短縮し 右心室センシングの期間が適切になる Maximum ( 最大 ) ペーシングレートが LRL 以下 ( ヒステリシス ) の場合に RVRP としてプログラムされた Maximum VRP ( 最大 VRP) が使用される Minimum ( 最小 ) ペーシングレートが該当する上限レートに等しい場合に RVRP としてプログラムされた Minimum VRP ( 最小 VRP) が使用される Dynamic VRP ( ダイナミックVRP) が短縮されるセンシングウィンドウが最適化される図 心室レートと不応期の関係
135 ペーシング治療 (PACING THERAPIES) 不応期 (REFRACTORY) 4-51 適切なセンシングウィンドウが維持できるようにするため 以下の Refractory ( 不応期 ) の値 ( 固定または動的 ) をプログラムすることを推奨する シングルチャンバモード LRL (ms) の 1/2 以下の長さ デュアルチャンバモード 該当する上限レート (ms) の 1/2 以下の長さ RVRP が長いと心室のセンシングウィンドウは短くなる Ventricular Refractory Period ( 心室不応期 ) を PVARP より長くプログラムすると競合ペーシングを惹起することがある 例えば Ventricular Refractory が PVARP より長いと PVARP 後に心房イベントが正しくセンスされるが 心室の自己伝導は Ventricular Refractory Period と重なる この場合 本体は心室脱分極を正しく検出せず AV Delay (AV ディレイ ) の完了時に心室ペーシングを行うので ペーシングの競合が発生する 左心室不応期 (LV-Refractory (LVRP)) LVRP は左心室 T 波などのセンスまたはペースされた電気的イベントによって CRT が不適切に損なわれないようにする機能である この機能を適切にプログラムすることにより CRT を最大限に保持し かつ患者の調律が心室性頻拍性不整脈へ亢進するリスクを軽減することができる 患者への効果を最大限にするためには CRT を連続して行う必要がある ただし 治療を抑制する方が適切な場合もある LVRP は左心室センスまたはペースイベント後の間隔 または LV Offset (LV オフセット ) がゼロにプログラムされていないときに心室ペースイベントに先行する間隔であり この間の左心室センスイベントは治療に影響を与えない LVRP が長いと左心室のセンシングウィンドウは短くなる LVRP は左心室センシングが可能なモードではすべて利用できる 左心室の間隔は LRL と該当する上限レートの間のプログラムされた固定値のままとなる 左心室での T 波オーバーセンシングにより LV ペーシングが抑制されることがある 不適切な LV ペーシングの抑制を防ぐため T 波が LVRP 内に含まれる長さにプログラムする 左心室保護期間 (Left Ventricular Protection Period (LVPP)) LVPP は 左心室 PVC 等により左心室の受攻期に予期しないペーシング刺激が発せられないように防止する機能である この機能を適切にプログラムすることにより CRT を最大限に保持し かつ患者の調律が心室性頻拍性不整脈へ亢進するリスクを軽減することができる 患者への効果を最大限にするためには CRT を連続して行う必要がある ただし 治療を抑制する方が適切な場合もある LVPP はペースまたはセンスされた左心室イベント後の期間であり パルスジェネレータが左心室をペーシングしない期間である LVPP はパルスジェネレータが左心室の受功期にペーシングするのを防ぐ 注意 : 長い LVPP を設定すると 左心室の最大ペーシングレートが減少し 高ペーシングレートでの CRT を抑制することがある 注記 : LVPP が LV Only (LV のみ ) モードで抑制すると 徐脈の補正として右心室ペーシングが行われる LVPP は心室センシングおよび左心室ペーシングが可能なモードではすべて利用できる
136 4-52 ペーシング治療 (PACING THERAPIES) 不応期 (REFRACTORY) クロスチャンバブランキング (Cross-Chamber Blanking) クロスチャンバブランキング期間は チャンバ内イベントの適切なセンシングを促進し 他のチャンバの活動 ( クロストーク ファーフィールドセンシングなど ) のオーバーセンシングを抑制する機能である クロスチャンバブランキング期間は隣接するチャンバのペーシングまたはセンシングイベントによって開始する 例えば 右心房にペーシングパルスが送られるたびに右心室でブランキング期間が開始する これにより 右心室で心房ペーシングイベントが検出されることはない Cross-chamber Blanking ( クロスチャンバブランキング ) は Smart ( スマート ) または固定値にプログラムすることができる Smart Blanking ( スマートブランキング ) はクロスチャンバブランキング期間を短縮することで ( ペーシングイベント後 37.5ms センシングイベント後 15ms) チャンバ内イベントの適切なセンシングを促進し Smart Blanking 期間終了時にセンシングの AGC 閾値を自動的に上げることでクロスチャンバイベントのオーバーセンシングを抑制する Smart Blanking ( スマートブランキング ) によって プログラムされた AGC Sensitivity (AGC 感度 ) の設定が変わることはない 注記 : Smart Blanking 期間開始時に同一チャンバブランキング期間または再起動するノイズウィンドウが有効な場合 Smart Blanking 期間は 85ms に延長される 例えば RV センスが心房不応期内に発生すると A-Blank after RV-Sense (RV センス後の A ブランキング ) クロスチャンバブランキングは 85ms になる 注意 : Smart Blanking では クロスチャンバアーチファクトが大きすぎる場合 クロスチャンバアーチファクトの検出を抑制できるほど感度を十分に調節することはできない リードの配置 ペーシング出力 プログラムされた Sensitivity ( 感度 ) の設定 ショック出力 前回のショック放電からの経過時間など クロスチャンバアーチファクトの大きさ / 振幅に影響する他の要因を考慮すること A ペース後の RV ブランキング (RV-Blank after A-Pace) RV-Blank after A-Pace (A ペース後の RV ブランキング ) は 右心室イベントの適切なセンシングを促進し 心房ペーシング後のクロスチャンバイベントのオーバーセンシングを抑制するクロスチャンバブランキング期間である RV-Blank after A-Pace (A ペース後の RV ブランキング ) が固定期間にプログラムされている場合 パルスジェネレータは心房ペーシング後に選択した期間右心室イベントを無視する 固定期間を選択した場合には 心房ペーシング後のクロスチャンバブランキング期間に R 波のアンダーセンシング ( 例えば PVC) が起こる可能性が高まる Smart ( スマート ) にプログラムした場合 クロスチャンバ心房イベントを防御するため Smart Blanking ( スマートブランキング ) 期間終了時にセンシングの AGC 閾値が自動的に上昇する Smart にプログラムすると クロスチャンバブランキング期間内で見落とされる可能性のある R 波のセンシングが促進される Smart Blanking ( スマートブランキング ) によって プログラムされた Sensitivity ( 感度 ) の設定が変わることはない Smart Blanking ( スマートブランキング ) は R 波のセンシングを促進する機能であり 心房ペーシング後のクロスチャンバブランキング期間に PVC が発生し 適切にセンスされない場合にのみ考慮すること Smart Blanking ( スマートブランキング ) を使用する場合には 心房ペーシング後の極性アーチファクトが R 波として検出される可能性がある このようなアーチファクトは 頻拍治療または高出力の心室ペーシング後に心室センシングリードの電圧増加を招く可能性があり 心室ペーシングを抑制することがある ブランキングを調整する際は以下のことを考慮すること ペースメーカに依存している患者では ショック治療後に適切なセンシングをテストすること ショック後にオーバーセンシングが起こった場合には STAT PACE ( 緊急用ペース ) コマンドを使用する準備をする ペースメーカに依存している患者で連続ペーシングを促進するには 長いブランキング期間のプログラミングによる心房ペーシングアーチファクトの心室オーバーセンシングが起こる可能性を少なくすることが望ましい ただし ブランキング期間を長くすると R 波 (RV-Blank after A-Pace クロスチャンバブランキング期間に起こった PVC など ) のアンダーセンシングが起こる可能性が高くなる
137 ペーシング治療 (PACING THERAPIES) 不応期 (REFRACTORY) 4-53 ペースメーカに依存しておらず 心房ペーシングの割合が高く PVC の頻度が高い患者では PVC のアンダーセンシングが起こる可能性を少なくするためブランキング期間を短くすることが望ましい ( 心房ペーシングイベント後のクロスチャンバブランキング期間に起こった場合 ) ただし ブランキング期間を短くすると 心房ペーシングイベントの心室オーバーセンシングが起こる可能性が高くなる A ペース後の LV ブランキング (LV-Blank after A-Pace) LV-Blank after A-Pace (A ペース後の LV ブランキング ) は 左心室イベントの適切なセンシングを促進し 心房ペーシング後のクロスチャンバイベントのオーバーセンシングを抑制するクロスチャンバブランキング期間である パルスジェネレータは心房ペーシング後に選択した期間左心室イベントに応答しない Smart ( スマート ) にプログラムした場合 クロスチャンバ心房イベントを防御するため Smart Blanking ( スマートブランキング ) 期間終了時にセンシングの AGC 閾値が自動的に上昇する Smart にプログラムすると クロスチャンバブランキング期間内で見落とされる可能性のある LV イベントのセンシングが促進される Smart Blanking ( スマートブランキング ) によって プログラムされた Sensitivity ( 感度 ) の設定が変わることはない V ペース後の A ブランキング (A-Blank after V-Pace) A-Blank after V-Pace (V ペース後の A ブランキング ) は P 波の適切なセンシングを促進し 右心室または左心室ペーシング後のクロスチャンバイベントのオーバーセンシングを抑制するクロスチャンバブランキング期間である Smart ( スマート ) にプログラムした場合 クロスチャンバ心室イベントを防御するため Smart Blanking ( スマートブランキング ) 期間終了時にセンシングの AGC 閾値が自動的に上昇する これにより クロスチャンバブランキング期間に入った P 波のセンシングが促進される Smart Blanking ( スマートブランキング ) によって プログラムされた Sensitivity ( 感度 ) の設定が変わることはない RV センス後の A ブランキング (A-Blank after RV-Sense) A-Blank after RV-Sense (RV センス後の A ブランキング ) は P 波の適切なセンシングを促進し 右心室センシング後のクロスチャンバイベントのオーバーセンシングを抑制するクロスチャンバブランキング期間である Smart ( スマート ) にプログラムした場合 クロスチャンバ右心室イベントを防御するため Smart Blanking ( スマートブランキング ) 期間終了時にセンシングの AGC 閾値が自動的に上昇する これにより クロスチャンバブランキング期間に入った P 波のセンシングが促進される Smart Blanking ( スマートブランキング ) によって プログラムされた Sensitivity ( 感度 ) の設定が変わることはない 以下の図参照
138 4-54 ペーシング治療 (PACING THERAPIES) 不応期 (REFRACTORY) A センス後 RV センス後 A センス後 RV ペース後 A ペース後 RV センス後 LV センス後 A ペース後 RV ペース後 ECG Atrial Channel ( 心房チャンネル ) RV Channel (RV チャンネル ) LV Channel (LV チャンネル ) 心房ペースイベント後の AV Delay (AV ディレイ ) ( プログラム可 150ms の絶対不応期を含む ) 心房センスイベント後の AV Delay ( プログラム可 85ms の絶対不応期を含む ) Atrial Refractory-PVARP ( 心房不応期 -PVARP) ( プログラム可 プログラム可能な心房クロスチャンバブランキング期間を含む ) Ventricular Cross Chamber Blank ( 心室クロスチャンバブランキング期間 ) ( プログラム可 ) V-A 間隔 ( 変更された心房タイミングによって長さは変動する ) RV Sensed Refractory ( 右心室センス不応期 ) (135ms) RV Refractory ( 右心室不応期 ) ( プログラム可 ) LV Refractory ( 左心室不応期 ) 図 不応期 デュアルチャンバペーシングモード RV Only (RV のみ ) A センス後 RV センス後 A センス後 BiV ペース後 A ペース後 RV センス後 LV センス後 A ペース後 BiV ペース後 ECG Atrial Channel ( 心房チャンネル ) RV Channel (RV チャンネル ) LV Channel (LV チャンネル ) 心房ペースイベント後の AV Delay (AV ディレイ ) ( プログラム可 150ms の絶対不応期を含む ) 心房センスイベント後の AV Delay ( プログラム可 85ms の絶対不応期を含む ) Atrial Refractory-PVARP ( 心房不応期 -PVARP) ( プログラム可 プログラム可能な心房クロスチャンバブランキング期間を含む ) Ventricular Cross Chamber Blank ( 心室クロスチャンバブランキング期間 ) ( プログラム可 ) V-A 間隔 ( 変更された心房タイミングによって長さは変動する ) RV Sensed Refractory ( 右心室センス不応期 ) (135ms) RV Refractory ( 右心室不応期 ) ( プログラム可 ) LV Refractory ( 左心室不応期 ) ( プログラム可 ) 図 不応期 デュアルチャンバペーシングモード BiV
139 ペーシング治療 (PACING THERAPIES) 不応期 (REFRACTORY) 4-55 A センス後 RV センス後 A センス後 LV ペース後 A ペース後 RV センス後 LV センス後 A ペース後 LV ペース後 ECG Atrial Channel ( 心房チャンネル ) RV Channel (RV チャンネル ) LV Channel (LV チャンネル ) 心房ペースイベント後の AV Delay (AV ディレイ ) ( プログラム可 150ms の絶対不応期を含む ) 心房センスイベント後の AV Delay ( プログラム可 85ms の絶対不応期を含む ) Atrial Refractory-PVARP ( 心房不応期 -PVARP) ( プログラム可 プログラム可能な心房クロスチャンバブランキング期間を含む ) Ventricular Cross Chamber Blank ( 心室クロスチャンバブランキング期間 ) ( プログラム可 ) V-A 間隔 ( 変更された心房タイミングによって長さは変動する ) RV Sensed Refractory ( 右心室センス不応期 ) (135ms) RV Refractory ( 右心室不応期 ) ( プログラム可 ) LV Refractory ( 左心室不応期 ) ( プログラム可 ) 図 不応期 デュアルチャンバペーシングモード LV Only (LV のみ ) A センス後 * RV ペース後 A センス後 * RV センス後 A センス後 * BiV ペース後 ECG Atrial Channel ( 心房チャンネル ) RV Channel (RV チャンネル ) LV Channel (LV チャンネル ) * パルスジェネレータの頻拍機能によって VVI ペーシング中であっても右心房センスは行われている RV Sensed Refractory ( 右心室センス不応期 ) (135ms) RV Refractory ( 右心室不応期 ) ( プログラム可 ) Atrial Sensed Refractory ( 心房センス不応期 ) (85ms) Atrial Cross Chamber Blank ( 心房クロスチャンバブランキング期間 ) ( プログラム可 ) LV Refractory ( 左心室不応期 ) ( プログラム可 ) 図 不応期 VVI ペーシングモード RV および BiV
140 4-56 ペーシング治療 (PACING THERAPIES) ノイズレスポンス (NOISE RESPONSE) A センス後 * RV ペース後 LV センス後 (Inh-LVP) A センス後 * RV センス後 A センス後 * RV センス後 LV センス後 A センス後 * LV ペース後 ECG Atrial Channel ( 心房チャンネル ) RV Channel (RV チャンネル ) LV Channel (LV チャンネル ) * パルスジェネレータの頻拍機能によって VVI ペーシング中であっても右心房センスは行われている RV Sensed Refractory ( 右心室センス不応期 ) (135ms) RV Refractory ( 右心室不応期 ) ( プログラム可 ) Atrial Sensed Refractory ( 心房センス不応期 ) (85ms) Atrial Cross Chamber Blank ( 心房クロスチャンバブランキング期間 ) ( プログラム可 ) LV Refractory ( 左心室不応期 ) ( プログラム可 ) 図 不応期 VVI ペーシングモード LV Only (LV のみ ) A センス後 RV センス後 * A ペース後 RV センス後 * ECG Atrial Sensing ( 心房センシング ) * パルスジェネレータの頻拍機能によって AAI ペーシング中であっても右心室センスは行われている Ventricular Sensing ( 心室センシング ) センス後 Atrial Refractory-PVARP ( 心房不応期 -PVARP) ( プログラム可 85ms 絶対不応期含む ) ペース後 Atrial Refractory-PVARP ( 心房不応期 -PVARP) ( プログラム可 150ms 絶対不応期含む ) 図 不応期 AAI ペーシングモード DR Cross Chamber Blank ( クロスチャンバブランキング期間 ) ( プログラム可 心房および右心室 ) RV Sensed Refractory ( 右心室センス不応期 ) (135ms) ノイズレスポンス (Noise Response) ノイズウィンドウおよびブランキング期間は クロスチャンバオーバーセンシングによる不適切な治療またはペーシングの抑制を防ぐ機能である Noise Response ( ノイズレスポンス ) はノイズが存在するときにペーシングを行うかペーシングを抑制するかを選択できる機能である 再起動する 40ms のノイズウィンドウは 各不応期および固定 (smart ではない ) クロスチャンバブランキング期間にある ノイズウィンドウはセンスあるいはペースイベントから始まる ノイズウィンドウ 不応期ともに心房 心室の各心周期で終了し 次のイベントを再開始する ノイズが繰り返されると ノイズウィンドウが再起動するため ノイズウィンドウは延長され 不応期またはブランキング期間が影響を受ける
141 ペーシング治療 (PACING THERAPIES) ノイズレスポンス (NOISE RESPONSE) 4-57 Noise Response ( ノイズレスポンス ) パラメータは Inhibit Pacing ( ペーシングの抑制 ) または非同期モードにプログラムできる 使用できる非同期モードは自動的に恒久的 Brady ( 徐脈 ) モードに対応するものになる ( 例えば恒久的モードが VVI の場合 ノイズレスポンスは VOO) Noise Response を非同期モードにプログラムすると ノイズが連続した場合 ノイズウィンドウは延長されプログラムされたペーシング期間を超え パルスジェネレータはプログラムされたペーシングレートでノイズが消失するまで非同期でペースを行う Noise Response を Inhibit Pacing にプログラムし 持続するノイズが発生すると ノイズのあるチャンバではノイズが消滅するまでペースが行われない Inhibit Pacing モードは非同期ペーシングが不整脈を誘発させる可能性のある患者のためにプログラムできる 以下の図参照 右心室ペース後イベント 右心室センス後イベント ECG 右心室センシング ノイズウィンドウ (40ms) RV Refractory ( 右心室不応期 ): センス後 = プログラム不可能ペース後 = プログラム可能 図 不応期とノイズウィンドウ RV 左心室ペース後イベント 左心室センス後イベント ECG ノイズウィンドウ (40ms) LV Refractory ( 左心室不応期 ) ( プログラム可 ) 左心室センシング 図 不応期とノイズウィンドウ LV 心房ペース後イベント 心房センス後イベント ECG 心房センシング ノイズウィンドウ (40ms) A Refractory ( 心房不応期 ): センス後ペース後 図 不応期とノイズウィンドウ RA さらに プログラム不可の Dynamic Noise Algorithm ( ダイナミックノイズアルゴリズム ) がすべてのレートチャンネルで有効になる Dynamic Noise Algorithm ( ダイナミックノイズアルゴリズム ) は 別のノイズチャンネルを利用してベースラインのシグナルを持続的に測定し センシングフロアを調節してノイズが検出されないようにする このアルゴリズムは筋電位信号のオーバーセンシングとオーバーセンシングに関連した問題を防ぐ イベントマーカが交信されているときに ペース後にノイズが最初にトリガされると ノイズが生じているチャンバによって AS RVS または LVS のマーカが表示される ノイズウィンドウが 340ms 間再トリガされると AN RVN または LVN のマーカが表示される 連続して再トリガされているときは AN RVN または LVN のマーカが頻繁に表示される 持続するノイズが原因で非同期ペーシングが発生すると AP-Ns RVP-Ns または LVP-Ns のマーカが表示される
142 4-58 ペーシング治療 (PACING THERAPIES) 心室頻拍センシング相互作用 (VENTRICULAR TACHY SENSING INTERACTIONS) 注記 : ペースメーカに依存している患者では ノイズが存在する場合に Noise Response ( ノイズレスポンス ) を Inhibit Pacing ( ペーシングの抑制 ) にするとペーシングが実行されないため 設定する際は注意する 注記 : ノイズが LV Only (LV のみ ) モードを抑制すると RV 側にノイズがない場合 徐脈の補正として RV ペーシングが行われる ノイズレスポンスの例 (Noise Response example) 固定ブランキング期間中に AV Delay (AV ディレイ ) の初期に起こるクロスチャンバセンシングが RV センシング増幅器によって検出される場合があるが ノイズ防御期間の延長以外の目的では これへの応答は行われない 40ms のノイズ防御期間は ノイズが検出されなくなるまで 最長で AV Delay の長さまで連続的にトリガされる ノイズが AV Delay の間持続した場合 AV Delay タイマが終了すると ペーシングパルスが送られ ノイズによる心室の抑制を防ぐ 持続するノイズが存在する状況で心室ペーシングスパイクが送られると 心内電位図に VP-Ns のマーカが表示される ( 図 4-39 " ノイズレスポンス ( 固定ブランキング )") AV Delay (AV ディレイ ) の終了前にノイズが消滅すると 装置は 40ms の再起可能ノイズ期間より後に発生する自己心拍をいつでも検出でき 新しい心周期を開始できる AV Delay (AV ディレイ ) 終了後もノイズが存在 体表電位図 プログラム可能なAペース後のVブランキング再起動する40msのノイズウィンドウ プログラム可能な AV Delay 65ms 40ms 40ms 40ms 120ms 40ms 40ms 40ms ノイズが存在する場合に送られる心室ペース ノイズ期間は AV Delay の間延長される AP AV Delay 終了時の VP-Ns 注釈 図 ノイズレスポンス ( 固定ブランキング ) 心室頻拍センシング相互作用 (Ventricular Tachy Sensing Interactions) 不応期とブランキング期間は パルスジェネレータのセンシングシステムの重要な部分である パルスジェネレータのアーチファクト ( ペースやショックなど ) や特定の自己脈におけるシグナルアーチファクト (T 波やファーフィールド R 波 ) の検出を効果的に抑制するために使われる パルスジェネレータは 不応期に起こるイベントとブランキング期間に起こるイベントを区別しない その結果 不応期またはブランキング期間に起こるすべてのイベント ( パルスジェネレータのアーチファクト 自己脈におけるアーチファクトおよび自己イベント ) は ペーシングのタイミング周期および心室頻拍検出の目的において無視される プログラムされた特定の組み合わせのペーシングパラメータにより 心室頻拍検出が阻害されることが知られている パルスジェネレータの不応期に VT の自己心拍が起こった場合 VT は検出されない その結果 十分な VT が検出され 頻拍検出基準が満たされるまで 不整脈の検出および治療が遅れることがある (" 心室検出ウィンドウ (Ventricular Detection Windows)") ペーシングパラメータの組み合わせの例 (Pacing Parameter Combination Examples) 次の例は 心室センシングでの特定のペーシングパラメータの組み合わせによる影響の例を説明している パルスジェネレータのペーシングと頻拍検出をプログラムするとき 予想される不整脈を考えながら これらの機能で可能性のある相互干渉を考慮する 一般に PRM 画面には Parameter Interaction Attentions ( パラメータの相互干渉の警告 ) と相互干渉を引き起こすプログラミングの組み合わせに関する注意メッセージが表示される これらの相互干渉は ペーシングレート AV Delay (AV ディレイ ) 不応期 / ブランキング期間のいずれかまたは全部を再プログラムすると解決できる
143 ペーシング治療 (PACING THERAPIES) 心室頻拍センシング相互作用 (VENTRICULAR TACHY SENSING INTERACTIONS) 4-59 例 1: 心室不応期による心室アンダーセンシング (Ventricular Undersensing Due to Ventricular Refractory Period) パルスジェネレータを以下のようにプログラムすると ペーシングと同期で起こる VT は 検出されない Brady ( 徐脈 ) モード = VVI LRL = 75min -1 (800ms) VRP = 500ms VT Zone (VT ゾーン ) = 150min -1 (400ms) この条件では パルスジェネレータは LRL (800ms) で VVI ペーシングしている 500ms の VRP が 各心室ペーシングに続く VRP 中に起こる VT は ペースメーカのタイミングと心室頻拍検出 / 治療において無視される 400ms の安定した VT が心室ペースとともに同時に始まると すべての心拍は 心室ペースと同時またはペース後 400ms のいずれでも 500ms VRP 中に起こるため VT は検出されない ( 図 4-40 "VRP による心室アンダーセンシング ") 注記 : VT が同時にペースを開始してもアンダーセンシングは必ずしも起こらない この例では 1 個の VT が検出されるとすぐに すべてのペーシングは抑制され 頻拍検出が続いて起こる VRP = 500ms 400ms LRL = 800ms 図 VRP による心室アンダーセンシング この条件のプログラミングの相互干渉が見られると VRP と LRL の相互干渉を知らせるメッセージが現れる レート応答またはトラッキングモード ( 例えば DDDR) でも VRP と MTR MSR または MPR との相互干渉を知らせる同様のメッセージが表示されることがある それぞれのメッセージとともに 関連するプログラム可能なパラメータが表示され 相互干渉の解決を助ける これらの相互干渉の解決には Dynamic VRP ( ダイナミック VRP) のプログラミングが有用である 例 2: A ペース後の V ブランキングによる心室アンダーセンシング (Ventricular Undersensing Due To V-Blank After A-Pace) プログラムされた特定の組み合わせのデュアルチャンバペーシングパラメータにより Ventricular Tachy Detection ( 心室頻拍検出 ) が阻害される場合もある デュアルチャンバペーシングが起こると 心房ペーシングおよび心室ペーシングの両方で不応期を開始する 心室ペーシング後の心室不応期は VRP パラメータによって 心房ペーシング後の心室不応期は V-Blank After A-Pace (A ペース後の V ブランキング ) パラメータによって設定される パルスジェネレータが LRL ( もしくはそれよりも高いレート ) でペーシングしている場合 不応期によって VT のアンダーセンシングが起こることがある 例えば パルスジェネレータを 100min -1 (600ms) でレートアダプティブペーシングし 以下のようにプログラムすると ペーシングと同期するように発生する VT は検出されない場合がある LRL = 90min -1 (667ms) MTR/MSR = 130min -1 (460ms) Brady ( 徐脈 ) モード = DDDR Fixed ( 固定 ) の AV Delay (AV ディレイ ) = 300ms VRP = 230ms V-Blank After A-Pace (A ペース後の V ブランキング ) = 65ms
144 4-60 ペーシング治療 (PACING THERAPIES) 心室頻拍センシング相互作用 (VENTRICULAR TACHY SENSING INTERACTIONS) VT Zone (VT ゾーン ) = 150min -1 (400ms) この条件では パルスジェネレータは 600ms で DDDR ペーシングしている 230ms の VRP ( 心室不応期 ) が各心室ペーシングに 65ms の Ventricular Refractory Period ( 心室不応期 ) (V-Blank after A-Pace (A ペース後の V ブランキング )) が各心房ペーシングに続き 心房ペーシングは各心室ペーシングの 300ms 後に起こる 不応期中に起こる VT は ペースメーカのタイミングと心室頻拍検出 / 治療の目的において無視される 安定的な 350ms の VT が始まったとしても ほとんどの心拍は心室不応期 (V-Blank after A-Pace または VRP) 中に起こるため VT は検出されない VT の中には検出されるものもあるが 10 のうち 8 の頻拍検出基準を満たすほどではない (" 心室検出ウィンドウ (Ventricular Detection Windows)") 注記 : VT が不応期またはブランキング期間に同時にペースを開始してもアンダーセンシングは必ずしも起こらない この例では VT が加速して 350ms に到達するか センサの指示したペーシングレートが 600ms から変わるまで VT は検出されない 600ms AP AV = 300ms AP 繰り返しパターン AP VP AP VS VT VRP 230ms VP VT (VT) (VT) VS* VT 350ms 600ms 450ms 700ms 350ms 図 V-Blank after A-Pace (A ペース後の V ブランキング ) による心室アンダーセンシングこの条件のプログラミングの相互干渉が見られると Tachy Rate Threshold ( 頻拍レート閾値 ) と LRL および AV Delay (AV ディレイ ) との相互干渉を知らせるメッセージが現れる V-Blank after A-Pace (A ペース後の V ブランキング ) と MTR MPR または LRL との相互干渉を知らせる同様のメッセージが表示されることもある それぞれのメッセージとともに 関連するプログラム可能なパラメータが表示され 相互干渉の解決を助ける これらの相互干渉の解決には Dynamic VRP ( ダイナミック VRP) のプログラミングが有用である プログラム時の考慮 (Programming Considerations) プログラムされた特定の組み合わせのペーシングパラメータにより 心室頻拍検出が阻害されることが知られている 本装置の不応期が原因となる心室頻拍アンダーセンシングのリスクが パラメータ画面の相互作用の警告に表示される 装置のプログラミングでは 各患者のためのプログラム機能の利益とリスクを評価しなければならない ( 例えば長い AV Delay (AV ディレイ ) の Rate Smoothing ( レートスムージング ) の利益と心室頻拍アンダーセンシングのリスク ) 以下は 心房ペーシング (V-Blank after A-Pace (A ペーシング後の V ブランキング ) 期間 ) による不応期が原因となる心室アンダーセンシングのリスクを減らすためのプログラムの推奨である デュアルチャンバペーシングモードで Rate Smoothing ( レートスムージング ) または Rate Adaptive Pacing ( レートアダプティブペーシング ) が必要である場合 : LRL を下げる AV Delay (AV ディレイ ) を短縮または Dynamic AV Delay ( ダイナミック AV ディレイ ) を使用して 最小の Dynamic AV Delay 設定を減らす
145 ペーシング治療 (PACING THERAPIES) 心室頻拍センシング相互作用 (VENTRICULAR TACHY SENSING INTERACTIONS) 4-61 Down Rate Smoothing ( レートスムージング下降 )% を可能な最大値へ増加する Rate Adaptive Pacing ( レートアダプティブペーシング ) モードの Recovery Time ( 復帰時間 ) を減らす Down Rate Smoothing ( レートスムージング下降 ) が On の場合 MTR または MPR を低下させる ペーシングモードがレートアダプティブの場合 MSR を下げる Rate Smoothing ( レートスムージング ) または Rate Adaptive Pacing ( レートアダプティブペーシング ) が必要でない場合 これらの機能を Off にプログラムすることを考慮する これらの機能を Off にプログラムすると 上昇レートで心房ペーシングの起こる確率を減らすことができる 心房ペーシングが必要でない場合 DDD ペーシングモードよりも VDD ペーシングモードを使用することを考慮する PR 間隔の長い患者では 必要に応じてセンサペーシングまたは Rate Smoothing ( レートスムージング ) を行いながら 心室ペーシングを減らすために 長い AV Delay (AV ディレイ ) を選択することができる場合もある 特定の使用条件では あるパターンの心房ペーシングと VT 心拍が検出された場合に Brady-Tachy Response (BTR) ( 徐脈頻拍応答 ) 機能により AV Delay (AV ディレイ ) を自動的に調節して 疑われる VT を容易に確認することができる VT が認められない場合には AV Delay (AV ディレイ ) はプログラムされた値に戻る AV Delay の自動調節が行われるプログラミングでは 特定の Parameter Interaction Attention ( パラメータの相互干渉の警告 ) は表示されない これらを含めたすべてのプログラム設定に関する詳細および追加情報については 弊社担当者に問い合わせること 以上のように パルスジェネレータのペーシングと頻拍検出のパラメータをプログラムする際は 予想される不整脈を考えながら これらの機能で可能性のある相互干渉を考慮することが有用である 一般に これらの相互干渉については PRM 画面に Parameter Interaction Attention ( パラメータの相互干渉の警告 ) メッセージが表示され ペーシングレート AV Delay (AV ディレイ ) 不応期 / ブランキング期間のいずれかまたは全部を再プログラミングすると解決できる
146 4-62 ペーシング治療 (PACING THERAPIES) 心室頻拍センシング相互作用 (VENTRICULAR TACHY SENSING INTERACTIONS)
147 5-1 システムの診断 (SYSTEM DIAGNOSTICS) 第 5 章 本章には以下のトピックが含まれる " サマリダイアログ (Summary Dialog)" " 電池の状態 (Battery Status)" " リードのステータス (Leads Status)" " リードテスト (Lead Tests)"
148 5-2 システムの診断 (SYSTEM DIAGNOSTICS) サマリダイアログ (SUMMARY DIALOG) サマリダイアログ (Summary Dialog) イントロゲーションを行うと Summary ( サマリ ) ダイアログが表示される これには Leads ( リード ) および Battery ( 電池 ) の状態の表示 摘出までのおおよその時間 前回のリセット以降のエピソードに関する Events ( イベント ) の通知が含まれる さらに マグネットが検出された場合にはマグネットの通知が表示される 図 5-1. Summary ( サマリ ) ダイアログ 電池の状態 (Battery Status) ステータスを表す記号には OK Attention ( 注意 ) または Warning ( 警告 ) などがある (" 色使い (Use of Color)") 表示される可能性のあるメッセージは以下の項に記載する Leads ( リード ) " リードのステータス (Leads Status)" Battery ( 電池 ) " 電池の状態 (Battery Status)" Events ( イベント ) " 治療歴 (Therapy History)" Close ( 閉じる ) ボタンを選択すると アラート生成につながるイベントが新たに起こらない限り 次回のイントロゲーションでは Leads ( リード ) および Battery ( 電池 ) について Warning ( 警告 ) または Attention ( 注意 ) 記号は表示されない 履歴カウンタの Reset ( リセット ) ボタンが選択されるまで Events は引き続き表示される パルスジェネレータは電池の容量および性能を自動的に監視する 電池の状態に関する情報はいくつかの画面に表示される Summary ( サマリ ) ダイアログ 電池残量に関する基本的なステータスメッセージを表示する (" サマリダイアログ (Summary Dialog)") Summary ( サマリ ) タブ ( メイン画面 ) Summary ( サマリ ) ダイアログと同じ基本的なステータスメッセージとともに 電池状態ゲージを表示する (" メイン画面 (Main Screen)") Battery Status Summary ( 電池の状態のサマリ ) 画面 (Summary ( サマリ ) タブからアクセス ) 電池残量および Charge Time ( 充電時間 ) に関する電池の状態の情報を表示する (" 電池の状態のサマリ画面 (Battery Status Summary Screen)") Battery Detail ( 電池の詳細 ) 画面 (Battery Status Summary ( 電池の状態のサマリ ) 画面からアクセス ) 電池の使用 容量および性能に関する詳細な情報を表示する (" 電池の詳細のサマリ画面 (Battery Detail Summary Screen)")
149 システムの診断 (SYSTEM DIAGNOSTICS) 電池の状態 (BATTERY STATUS) 5-3 電池の状態のサマリ画面 (Battery Status Summary Screen) Battery Status Summary ( 電池の状態のサマリ ) 画面には電池の容量および性能に関する以下の重要な情報が表示される 残り時間 (Time Remaining) 画面のこの項には次の項目を表示する Battery status gauge ( 電池状態ゲージ ) 摘出までの時間を視覚的に示す Approximate time to explant ( 摘出までのおおよその時間 ) パルスジェネレータが Explant ( 摘出 ) 状態に達するまでの予測期間を表示する この予測期間は消費した電池容量 電池残量 現在の設定での消費電力から算出される 十分な使用履歴がない場合には イントロゲーションごとに摘出までのおおよその時間が変わる場合がある この変動は異常ではなく パルスジェネレータが新しい情報を収集したときに起こるもので より一定した予測年数を計算することができる Explant までのおおよその時間は使用後数週間経過すると一定になる 変動の原因としては以下のようなものがある ペーシング出力に影響を与える特定の徐脈機能を再プログラムした場合 摘出までのおおよその時間は再プログラムされた機能から予想される電力消費量を基に予測される PRM はパルスジェネレータが次にイントロゲートされたときに 最新の使用履歴を基に再び摘出までのおおよその時間を表示する 新しいデータが収集されると 摘出までのおおよその時間は最初に予測された期間と近い値で一定になる PRM は 植込み後数日間はモデルごとのデータを基に固定された摘出までのおおよその時間を表示する 十分な使用データが収集されると 装置ごとの予測値が計算され 表示される 充電時間 (Charge Time) 画面のこのセクションには パルスジェネレータが直近の最大エネルギのショックまたはキャパシタリフォームのために充電するのに必要な時間が表示される 電池の詳細アイコン (Battery Detail icon) このアイコンを選択すると Battery Detail ( 電池の詳細 ) の Summary ( サマリ ) 画面が表示される (" 電池の詳細のサマリ画面 (Battery Detail Summary Screen)") 電池の状態の表示 (Battery Status Indicators) 電池状態ゲージには以下の電池状態インジケータが表示される 表示された摘出までのおおよその時間はパルスジェネレータのプログラムパラメータに基づいて計算される One Year Remaining ( 残存期間 1 年 ) パルスジェネレータの完全な機能は約 1 年残っている ( 摘出までのおおよその時間は 1 年 ) Explant ( 摘出 ) 電池がなくなりかけており パルスジェネレータの交換を予定しなければならない Explant 状態に達しても 現状で 100% の監視およびペーシングを 3 か月間行い 最大エネルギのショックを 3 回放電するか ペーシングを行わずに最大エネルギのショックを 6 回放電するのに十分な電池容量が残っている Explant 状態に達した時点においても残り 1.5 時間の ZIP テレメトリを使用できる ワンドを使用したテレメトリの使用を検討すること 注記 : 残り 1.5 時間の ZIP テレメトリが終了すると LATITUDE アラートが生成される
150 5-4 システムの診断 (SYSTEM DIAGNOSTICS) 電池の状態 (BATTERY STATUS) Battery Capacity Depleted ( 電池容量低下 ) パルスジェネレータの機能が制限され 治療を保証することができない Explant 状態に達してから 3 か月後にこの状態に達する 速やかに装置の交換を予定しなければならない イントロゲーションを行うと Limited Device Functionality ( 本体の機能が制限されています ) 画面が表示される ( これ以外の画面はすべて無効になる ) この画面では電池の状態に関する情報が表示され 装置の残っている機能にアクセスすることができる ZIP テレメトリは使用できない 注記 : LATITUDE アラートが生成され それ以降は LATITUDE NXT を使用できなくなる 本体が Battery Capacity Depleted 状態になると 機能は次のものに限定される Brady ( 徐脈 ) モードは次のように変わる Battery Capacity Depleted が表示される前の Brady モード DDD(R) DDI(R) VDD(R) VVI(R) AAI(R) Off Battery Capacity Depleted が表示された後の Brady モード VVI/BiV AAI Off Brady ( 徐脈 ) モードおよび Ventricular Tachy ( 心室頻拍 ) モードは Off に設定できる これ以外のパラメータはプログラムできない レート閾値の 1 心室ゾーン (VF) は 165min -1 ワンドを使用したテレメトリのみ (RF テレメトリは無効 ) 最大エネルギのショックおよびマニュアルキャパシタリフォーメーションのみ (ATP 治療および低エネルギのショックは無効 ) LRL は 50min -1 Battery Capacity Depleted ( 電池容量低下 ) 状態では 次の機能は無効になる 日常測定のトレンド 徐脈強化機能 ( レート応答 Rate Smoothing ( レートスムージング ) など ) エピソード保存 診断および EP テスト リアルタイム EGM 加速度センサ 作動を継続するのに十分な電池容量がなくなると Storage ( 保管 ) モードになる Storage モードでは どの機能も使用できない 警告 : Explant 状態に達した後に MRI 検査を行うと 電池が製品寿命前に切れてしまったり 装置の交換時期が早まったり 治療が突然停止したりするおそれがある Explant 状態に達した後に MRI 検査を行った場合は パルスジェネレータの機能を点検し 装置を交換する予定を立てること
151 システムの診断 (SYSTEM DIAGNOSTICS) 電池の状態 (BATTERY STATUS) 5-5 注記 : 装置はプログラムパラメータと最新の使用履歴から摘出までのおおよその時間を予測する 通常の電池の使用量を超えると その後の摘出までのおおよその時間は予想より短くなる 注記 : 補助的な方法として 充電時間が 2 回連続して 15 秒を超えると Explant ( 摘出 ) が宣言される 充電時間が 15 秒より長い場合には 1 時間後に自動キャパシタリフォームが予定される リフォーム中の充電時間が 15 秒を超える場合にも 電池の状態が Explant に変更される 電池の詳細サマリ画面 (Battery Detail Summary Screen) Battery Detail ( 電池の詳細 ) の Summary ( サマリ ) 画面にはパルスジェネレータの電池の状態について以下の情報が表示される ( 図 5-2 "Battery Detail ( 電池の詳細 ) の Summary ( サマリ ) 画面 ") Last Delivered Shock ( 前回のショック放電 ) 日付 Energy( エネルギ ) Charge Time( 充電時間 ) および Shock Impedance( ショックインピーダンス ) のデータ Beep when Explant Is Indicated (Explant に達したときのビープ音 ) この機能を On にすると インジケータが Explant ( 摘出 ) に達した後 6 時間ごとにビープ音を 16 回発する その後は Off にすることができる この機能を Off にしても Battery Capacity Depleted ( 電池容量低下 ) インジケータに達すると自動的に有効になる 注意 : 植込まれている本装置から音が出ていることに気付いた場合は 直ちに主治医に連絡し 相談するよう患者に指導する Last Capacitor Re-form ( 前回のキャパシタリフォーム ) 日付および Charge Time ( 充電時間 ) Manual Re-form Capacitor ( 手動によるキャパシタリフォーム ) この機能は 必要に応じてキャパシタリフォームをコマンドするときに使用する Charge Remaining ( 電池残量 ) ( アンペア時で測定 ) パルスジェネレータのプログラムパラメータに基づく電池が消耗するまでに残存する充電量 Power Consumption ( 電力消費量 ) ( マイクロワットで測定 ) パルスジェネレータのプログラムパラメータに基づき使用する 1 日あたりの平均電力 電力消費量は摘出までのおおよその時間と電池状態ゲージの針の位置を決める計算に使用される Power Consumption Percentage ( 電力消費率 ) 現在のプログラムパラメータでの電力消費量とパルスジェネレータの寿命を見積もるために使用する標準パラメータの電力消費量とを比較する 次のパラメータ ( ペーシング出力に影響を与える ) のうちいずれかが再プログラムされると それに応じて Power Consumption ( 電力消費量 ) と Power Consumption Percentage ( 電力消費率 ) の値も変わる Amplitude ( 振幅 ) Pulse Width ( パルス幅 ) Brady ( 徐脈 ) モード LRL MSR
152 5-6 システムの診断 (SYSTEM DIAGNOSTICS) 電池の状態 (BATTERY STATUS) 図 5-2. Battery Detail ( 電池の詳細 ) の Summary ( サマリ ) 画面 キャパシタリフォーメーション (Capacitor Re-formation) Automatic Capacitor Re-form ( 自動キャパシタリフォーム ) ショックが長時間放電されないとキャパシタの deformation( 電解質減少 ) により 充電時間が長くなることがある キャパシタの deformation による充電時間への影響を少なくするため 自動的にキャパシタのリフォームを行う 自動キャパシタリフォーメーション中は (Beep During Capacitor Charge ( キャパシタ充電時のビープ音 ) 機能を On にしている場合でも ) 音を発しない キャパシタリフォーメーション中に Charge Time ( 充電時間 ) が測定され 後に読み込むときのために保存される Manual Capacitor Re-form ( 手動によるキャパシタリフォーム ) 手動によるキャパシタリフォームは必要ではないが PRM によって次の手順で行うこともできる 1. Battery Detail ( 電池の詳細 ) 画面の Manual Re-form Capacitor ( 手動によるキャパシタリフォーム ) ボタンを選択してテレメトリ交信を確立する キャパシタが充電していることを示すメッセージが表示される キャパシタ充電中は 本パルスジェネレータより音が聞こえる (Beep During Capacitor Charge ( キャパシタ充電時のビープ音 ) が On にプログラムされている場合 ) 2. リフォームの完了に要する時間は通常 15 秒以内である リフォーム完了後 キャパシタのエネルギはパルスジェネレータの内部負荷に放電される 最初の Charge Time ( 充電時間 ) は Battery Detail ( 電池の詳細 ) 画面に表示される 充電時間の測定 (Charge Time Measurement) キャパシタが充電されるときは常に Charge Time ( 充電時間 ) を測定する 前回測定された値はパルスジェネレータのメモリに記憶され PRM システムの Battery Detail ( 電池の詳細 ) 画面に表示される 前回の心室ショック放電 (Last Delivered Ventricular Shock) 患者にショックが放電されると パルスジェネレータのメモリに最後にショックが放電された後の以下の情報が保存され Battery Detail ( 電池の詳細 ) 画面に表示される 日付 エネルギのレベル 充電時間 ショックリードインピーダンス これには自動キャパシタリフォーム あるいは既に放電されたショックは含まれない エラー状態 ( 高または低インピーダンス ) が発生した場合には 原因究明と正常化を実行しなければならない 注記 : 1.0J 以下のショックでは インピーダンス測定の精度が下がる
153 システムの診断 (SYSTEM DIAGNOSTICS) リードのステータス (LEADS STATUS) 5-7 リードのステータス (Leads Status) 日常測定 (Daily Measurement) 装置は次の測定を 21 時間ごとに行い 1 日 1 回報告する Daily Intrinsic Amplitude measurement ( 日常自己振幅測定 ) ペーシングモードに関係なく Daily Intrinsic Amplitude measurement ( 日常自己振幅測定 ) が可能なチャンバにおいて自己 P 波および R 波の振幅の測定を自動的に試みる この測定は通常のペーシングに影響しない 正しい測定値を得るため 最大 255 心周期監視し センシング信号を見つける Daily lead (Pace Impedance) measurement ( 日常リード ( ペースインピーダンス ) 測定 ) ペースリード ペーシングモードに関係なく Daily Pace Impedance ( 日常ペースインピーダンス ) テストが可能なチャンバにおいてペースリードインピーダンスの測定を自動的に試みる リードインピーダンステストには 通常のペーシングまたはセンシングに影響を及ぼさないペーシング閾値以下の出力が使われる High Impedance Limit ( 上限インピーダンス ) は標準で 2000Ω に設定されており 2000~ 3000Ω の範囲で 250Ω 刻みでプログラムできる Low Impedance Limit ( 下限インピーダンス ) は通常 200Ω に設定され 200Ω から 500Ω までの間で 50Ω 刻みでプログラムできる 上限 / 下限インピーダンスの値を選択する際には以下の点を考慮すること 慢性期のリードの場合は リードの過去のインピーダンス測定値 およびその他の電気的性能の指標 ( 時間の経過に伴う安定性の変化など ) 新たに植込まれたリードの場合は 開始時に測定されたインピーダンスの値 注記 : 医師は リードマチュレーションによる影響に応じて フォローアップ試験で上限 / 下限インピーダンスを再プログラムすることができる 患者のペーシング依存 使用されるリードの推奨インピーダンス範囲 ( 利用可能な場合 ) Daily lead (Shock Impedance) measurement ( 日常リード ( ショックインピーダンス ) 測定 ) ショックリード ショックリードインピーダンスの測定を自動的に試みる ショックリードインピーダンステスト中 パルスジェネレータはショック電極から閾値を下回るエネルギのパルスを出力する インピーダンスは 21 時間ごとに測定するため 測定値が時間によって異なる場合がある Shock Low Impedance Limit ( 下限ショックインピーダンス ) は 20Ω に固定される Shock High Impedance Limit ( 上限ショックインピーダンス ) は標準で 125Ω に設定されており 125~200Ω の範囲で 25Ω 刻みでプログラムできる High Impedance Limit の値を選択する際には以下の点を考慮すること 慢性期のリードの場合は リードの過去のインピーダンス測定値 およびその他の電気的性能の指標 ( 時間の経過に伴う安定性の変化など ) 新たに植込まれたリードの場合は 開始時に測定されたインピーダンスの値 注記 : 医師は リードマチュレーションによる影響に応じて フォローアップ試験で High Impedance Limit ( 上限インピーダンス ) を再プログラムすることができる
154 5-8 システムの診断 (SYSTEM DIAGNOSTICS) リードのステータス (LEADS STATUS) 表 5-1. リード測定結果の報告 使用されるリードの推奨インピーダンス範囲 ( 利用可能な場合 ) 高エネルギまたは最大エネルギショックインピーダンステストのインピーダンス値 注記 : コマンドによる または日常のショックリードインピーダンステストの結果が 125Ω を超えており プログラムされた Shock High Impedance Limit ( 上限ショックインピーダンス ) が 125 Ω よりも大きい場合は 高エネルギショックを実行して 適切なシステムの作動を確認すること パルスジェネレータは状態を知らせる音を発するビープ音装置を内蔵している このビープ音装置にはプログラム可能な機能があり これを On にすると パルスジェネレータは Daily Impedance ( 日常インピーダンス ) の値が範囲外になったときに音を発する Beep When Out-of-Range ( 範囲を超えたときのビープ音 ) インジケータは 6 時間ごとに 16 回音を発する この機能が Off にプログラムされていると 範囲外の Daily Impedance 値を示す音は発しない " ビープ音機能 (Beeper Feature)" を参照のこと リードの状態に関する基本情報は Summary ( サマリ ) 画面に表示される 詳細な情報は Leads Status ( リードのステータス ) の Summary ( サマリ ) 画面に表示され Summary 画面のリードアイコンを選択するとアクセスできる ( 図 5-3 "Leads Status ( リードのステータス ) の Summary ( サマリ ) 画面 ") リードのステータスメッセージには次のようなものがある ( 表 5-1 " リード測定結果の報告 ") Lead measurements are within range. ( リードの測定値は範囲内である ) Check Lead ( リードを確認 ) ( メッセージでリードが指定される ) 日常測定値が範囲外であることを示す どの測定値が範囲外であるかを判断するには 該当するリードの日常測定結果を評価する リード測定報告された値範囲を超える測定値 A Pace Impedance ( 心房ペースインピーダンス ) (Ω) RV Pace Impedance ( 右心室ペースインピーダンス ) (Ω) LV Pace Impedance ( 左心室ペースインピーダンス ) (Ω) 200~ プログラム可能な最大 High Impedance Limit ( 心房上限インピーダンス ) a 200~ プログラム可能な最大 High Impedance Limit ( 心房上限インピーダンス ) a 200~ プログラム可能な最大 High Impedance Limit ( 心房上限インピーダンス ) a 下限 : プログラムされた Atrial Low Impedance Limit ( 心房下限インピーダンス ) 上限 : プログラムされた Atrial High Impedance Limit ( 心房上限インピーダンス ) 下限 : プログラムされた Right Ventricular Low Impedance Limit ( 右心室下限インピーダンス ) 上限 : プログラムされた Right Ventricular High Impedance Limit ( 右心室上限インピーダンス ) 下限 : プログラムされた Left Ventricular Low Impedance Limit ( 左心室下限インピーダンス ) 上限 : プログラムされた Left Ventricular High Impedance Limit ( 左心室上限インピーダンス ) ショックインピーダンス (Ω) 0~200 下限 : 20 上限 : プログラムされた Shock High Impedance Limit ( 上限ショックインピーダンス ) P-Wave Amplitude (P 波振幅 ) (mv) 0.1~25.0 下限 : 0.5 上限 : なし
155 システムの診断 (SYSTEM DIAGNOSTICS) リードのステータス (LEADS STATUS) 5-9 表 5-1. リード測定結果の報告 ( 続き ) リード測定報告された値範囲を超える測定値 R-Wave (RV) Amplitude (R 波 ( 右心室 ) 振幅 ) (mv) R-Wave (LV) Amplitude (R 波 ( 左心室 ) 振幅 ) (mv) 0.1~25.0 下限 : 3.0 上限 : なし 0.1~25.0 下限 : 3.0 上限 : なし a. プログラム可能な最大 High Impedance Limit の範囲はパルスジェネレータモデルにより異なり 2500~3000Ω である Leads Status ( リードのステータス ) の Summary ( サマリ ) 画面には該当するリードの日常測定に関する詳細が表示される ( 図 5-3 "Leads Status ( リードのステータス ) の Summary ( サマリ ) 画面 ") グラフには過去 52 週間分の日常測定値が表示される 各リードのデータを見るには画面上のタブを使う Setup ( 設定 ) タブを選択すると特定の日常リード測定を有効または無効にする あるいは Impedance Limit ( 下限 / 上限インピーダンス ) の値を設定することができる 各データポイントは 1 日の日常測定値を表す 特定の日の結果を見るには 水平方向のスライダを対応するデータポイントまたはギャップまで動かす 測定値が範囲から外れる場合 対応する最大値または最小値にポイントがプロットされる その日に有効な測定値を得ることができなかった場合にはギャップが生じる 画面の下に最新の日常測定値が表示される 1 タブを使って適切なリードを選択する 2 選択した日の結果 3 直近の日の結果 4 測定結果に基づいて Y 軸を調整 5 水平方向のスライダを使って特定の日のデータを見る 図 5-3. Leads Status ( リードのステータス ) の Summary ( サマリ ) 画面 日常測定を予定された時間に 1 回以上行うことができなかった場合 1 時間間隔で最大 3 回再試行を行う 再試行を行っても日常測定の時期は変更されない 翌日の測定は 1 回目の測定から 21 時間後に行われる 1 回目の測定と 3 回の再試行の後 または 24 時間経過後に有効な測定値が記録されない場合には Invalid Data ( データが無効です ) または No data collected ( データは収集されませんでした ) (N/R) と記録される
156 5-10 システムの診断 (SYSTEM DIAGNOSTICS) リードのステータス (LEADS STATUS) 7 日間で 8 つの測定値が記録されるため 2 つの測定値が含まれる日がある Amplitude ( 振幅 ) と Impedance ( インピーダンス ) で測定値のうち 1 つが有効で 1 つが無効の場合 無効な方の測定値が報告される 測定値が両方とも有効な場合には 最新の測定値が報告される Threshold ( 閾値 ) には 測定値のうち 1 つが有効で 1 つが無効の場合 有効な方の測定値が報告される 測定値が両方とも有効な場合には 高い方の測定値が報告される Summary ( サマリ ) 画面にリードのチェックが必要である旨が表示されているが Intrinsic Amplitude ( 自己振幅 ) および Impedance ( インピーダンス ) のグラフに範囲を超える値またはギャップが表示されない場合 範囲を超える値が得られたテストは以下のいずれかの条件を満たしている テストは 24 時間以内に行われたが 日常測定値が保存されていない 表 5-2. Intrinsic Amplitude ( 自己振幅 ): Daily Measurement Conditions ( 日常測定の状態 ) Programmer Display ( プログラマディスプレイ ) Graphical Representation ( 図表示 ) 状態プログラマディスプレイ図表示 範囲内の振幅測定値測定値プロットポイント 電極構成が Off/None にプログラムされている No data collected ( データは収集されませんでした ) ギャップ テスト中のイベントはすべてペーシング Paced ( ペーシング ) ギャップ テスト中にノイズを検出 Noise ( ノイズ ) ギャップ センシングイベントは PVC と定義 PVC ギャップ センシングイベントは PAC と定義 PAC ギャップ 範囲を超える振幅測定値 (mv) ( 右心房リード ) 注意アイコン付き ( 心室リード ) 注意アイコン付き プロットポイント < 0.1 注意アイコン付き対応する最小値でのプロットポイント > 25 注意アイコン付き対応する最大値でのプロットポイント a a. 測定された値が 25mV を超えると サマリ画面にアラートが表示されていない場合でもグラフに注意記号が表示される 表 5-3. Lead Impedance ( リードインピーダンス ): Daily Measurement Conditions ( 日常測定の状態 ) Programmer Display ( プログラマディスプレイ ) Graphical Representation ( 図表示 ) 状態プログラマディスプレイ図表示 範囲内の振幅測定値測定値プロットポイント 電極構成が Off/None にプログラムされている Invalid Data ( データが無効です ) ギャップ テスト中にノイズを検出 Noise ( ノイズ ) ギャップ 範囲を超えるインピーダンス測定値 ( ペースリード ) (Ω) Pace High Impedance Limit ( 上限ペースインピーダンス ) 以上の測定値 注意アイコン付き Pace Low Impedance Limit ( 下限ペースインピーダンス ) 以下の測定値 注意アイコン付き > 最大 Pace High Impedance Limit ( 上限ペースインピーダンス ) 注意アイコン付き < 最小 Pace Low Impedance Limit ( 下限ペースインピーダンス ) 注意アイコン付き プロットポイント 対応する最小値または最大値でのプロットポイント a
157 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS) 5-11 表 5-3. Lead Impedance ( リードインピーダンス ): Daily Measurement Conditions ( 日常測定の状態 ) Programmer Display ( プログラマディスプレイ ) Graphical Representation ( 図表示 ) ( 続き ) 状態プログラマディスプレイ図表示 範囲を超えるインピーダンス測定値 ( ショックリード ) (Ω) プログラムされた Shock High Impedance Limit ( 上限ショックインピーダンス ) (125~ 200) 以上の測定値 注意アイコン付き 0 20 で生成された注意アイコン プロットポイント > 200 生成された注意アイコン対応する最大値でのプロットポイント b a. このようなポイントを選択しても数値は表示されないが 数値が上限を超えているか下限を下回っているかはわかる b. このようなポイントを選択しても数値は表示されないが 数値が上限を超えているかはわかる リードテスト (Lead Tests) 以下の状況では Intrinsic Amplitude ( 自己振幅 ) および Lead Impedance ( リードインピーダンス ) の測定は試行されない プログラマのディスプレイに No data collected ( データは収集されませんでした ) または Invalid Data ( データが無効です ) と表示され 図表示にはギャップが生じる 頻拍エピソードの進行中 頻拍治療が作動している テレメトリが作動している 治療後のパラメータが有効 電池が消耗している LATITUDE のイントロゲーションを実行している パルスジェネレータが Electrocautery Protection ( 電気手術器からの保護 ) モードになっている パルスジェネレータが MRI Protection モード (MRI 保護モード ) になっている 以下のリードテストを実施することができる ( 図 5-4 "Lead Tests ( リードテスト ) 画面 ") Pace Impedance ( ペースインピーダンス ) Shock Impedance ( ショックインピーダンス ) Intrinsic Amplitude ( 自己振幅 ) Pace Threshold ( ペーシング閾値 )
158 5-12 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS) 図 5-4. Lead Tests ( リードテスト ) 画面 Lead Tests ( リードテスト ) は以下の手順によりアクセスできる 1. メイン画面の Tests ( テスト ) タブを選択する 2. Tests ( テスト ) 画面の Lead Tests ( リードテスト ) タブを選択する リードテストはすべて 3 通りのプロセスで実施することができる Lead Tests 画面から 各心房 心室で同じリードテストを実施することができる 目的の心房または心室ボタンを選択する 同じリードですべてのテストを実施することができる Run All Tests ( すべてのテストを実行 ) ボタンを選択して 自動的に Intrinsic Amplitude Test ( 自己振幅テスト ) および Lead Impedance Test ( リードインピーダンステスト ) を実施し Pace Threshold Test ( ペーシング閾値テスト ) を行うことができるようになる 自己振幅テスト (Intrinsic Amplitude Test) 自己振幅テストでは各心房 心室の P 波および R 波の自己振幅を測定する 自己振幅テストは次の手順で Lead Tests ( リードテスト ) 画面から実施することができる 1. テストを行う心房または心室の自己活動が現れるように 必要に応じてあらかじめ設定されている以下の数値を変更する プログラムされた Normal Brady ( 通常徐脈 ) モード 30min -1 での LRL ( 下限レート ) 300ms での AV Delay (AV ディレイ )
159 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS) Intrinsic Amplitude ( 自己振幅 ) ボタンを選択する テスト中 ウィンドウにテストの進行状況が表示される Intrinsic Amplitude ボタンを選択して押したままにすると 最長 10 秒間 またはボタンを離すまで測定が繰り返される ウィンドウが閉じると Intrinsic Amplitude ボタンを選択して同じテストを再度実施することができる テストを中止するには PRM の Cancel ( キャンセル ) ボタンを選択するか DIVERT THERAPY ( 治療の中止 ) キーを押す 3. テストが完了すると Current ( 現在 ) の測定結果として Intrinsic Amplitude ( 自己振幅 ) 測定値が表示される ( かっこは付かない ) 同じセッション中に再度テストを行うと Current の測定値が新しい測定結果で更新される Previous Session ( 前回のセッション ) の測定値 ( かっこ内に表示 ) は このテストが実行された直近のセッションの測定結果である 注記 : 前回の測定結果はパルスジェネレータのメモリに保存され 最初にイントロゲートしたときに読み込まれ Lead Tests 画面に表示される 測定値は Quick Notes レポートにも表示される リードインピーダンステスト (Lead Impedance Test) リードインピーダンステストは時間の経過に伴うリードの完全性の変化を比較測定するために実施し 利用することができる リードの完全性に問題がある場合には 標準的なリードトラブルシューティングテストを実施し リードシステムの完全性を評価する必要がある トラブルシューティングテストには次のようなものが含まれる ポケット操作とアイソメトリックスのいずれか または両方による電位図の分析 エックス線または透視画像の確認 追加の最大エネルギのショック Shock Lead Vector ( ショックリードのベクトル ) のプログラミング ワイヤレス ECG 侵襲的目視試験 ショックインピーダンステストは 時間の経過に伴うショックリードの完全性の変化を検出するうえで有用である この情報と Last Delivered Shock( 前回のショック放電 ) のインピーダンス (Battery Detail ( 電池の詳細 ) 画面に表示される ) または後続の高エネルギの Shock Impedance ( ショックインピーダンス ) および他の非侵襲的診断法を評価することは 潜在的なリードシステムの状態の問題解決に役立つ場合がある ( おそらくは EMI により ) 有効な測定値が得られなかった場合は NOISE ( ノイズ ) というテスト結果が報告される 短絡および断線のショックリード故障は それぞれ 0Ω および > 200Ω として報告される 注記 : ショックインピーダンステストでは 放電された Shock Impedance ( ショックインピーダンス ) の測定値よりやや高い値になる場合がある 低エネルギおよび高エネルギインピーダンステストには ともに次のような臨床的な限界がある 高または最大エネルギショックテストでは すべてのオープンリード状態を明らかにできない コマンドによる (commanded) 最大エネルギショックでのリードインピーダンス測定において リード導体の破損またはリード固定ネジのゆるみなどのオープンリード状態では エネルギ放電が狭い導体間をジャンプしたりアーク放電などで正常を示すことがある このような場合には コマンドによる低エネルギインピーダンステストがショックリードのオープンリード状態の確認に有効である 低エネルギリードインピーダンステストではすべての短絡した (shorted) リード状態を明らかにはできない 低エネルギインピーダンス測定において リード本体の摩耗または鎖骨第一肋骨間での破損などのリード短絡状態では テストエネルギは露出した狭い導体間をジャンプしたりアーク放電するのに不十分であったり 正常を示したりすることがある このような場合には 最大エネルギショックによるインピーダンステストが短絡したリード状態の確認に有効である
160 5-14 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS) ペースおよびショックリードインピーダンステストは次の手順で Lead Tests ( リードテスト ) 画面から実施することができる 1. 目的のリードインピーダンステストボタンを選択する ボタンを選択して押したままにすると 最長 10 秒間 またはボタンを離すまで測定が繰り返される 2. テスト中はテストの進行が画面に表示される 画面が閉じると 目的のリードインピーダンステストボタンをもう一度選択して同じテストを実施することができる テストを中止するには PRM の Cancel ( キャンセル ) ボタンを選択するか DIVERT THERAPY ( 治療の中止 ) キーを押す 3. テストが完了すると Current ( 現在 ) の測定結果としてインピーダンス測定値が表示される ( かっこは付かない ) 同じセッション中に再度テストを行うと Current の測定値が新しい測定結果で更新される Previous Session ( 前回のセッション ) の測定値 ( かっこ内に表示 ) は このテストが実行された直近のセッションの測定結果である 4. Individual Vector Breakdown ( 個別ベクトル内訳 ) ボタンを選択して その他の範囲を超えるショックインピーダンステストの情報を表示する 個別ショックベクトルの Previous Session ( 前回のセッション ) および Current Session ( 現在のセッション ) の結果が表示される 5. テスト結果が NOISE ( ノイズ ) になった場合は 以下の緩和策を検討する テストを繰り返す テレメトリモードを切り替える 電磁障害のその他の原因を取り除く 注記 : 前回の測定結果はパルスジェネレータのメモリに保存され 最初にイントロゲートしたときに読み込まれ Lead Tests 画面に表示される 測定値は Quick Notes レポートにも表示される ペーシング閾値テスト (Pace Threshold Test) Pace Threshold Test ( ペーシング閾値テスト ) では特定の心房または心室での捕捉に必要な最小出力を決定する 心室 / 心房ペーシング振幅閾値テストは 手動でも自動でも実施できる 心室および心房のパルス幅閾値テストを手動で行うには Pace Threshold ( ペーシング閾値 ) 詳細画面の Pulse Width ( パルス幅 ) オプションを選択する マニュアルペーシング閾値テスト (Manual Pace Threshold Test) 安全マージンを適切に保ち 電池寿命を維持するため 各心房 心室では捕捉閾値を基に 少なくとも 2 倍の電圧値または 3 倍のパルス幅を推奨する テスト前に開始値は自動的に計算される テストは指定した開始値から始まり段階的に数値を下げていく (Amplitude ( 振幅 ) または Pulse Width ( パルス幅 )) 数値の減少ごとに PRM はビープ音を発する 閾値テスト中に使用する数値はプログラム可能である このパラメータはテスト中のみ有効である 注記 : DDD モードが選択されている場合は 指定した心房または心室テストを選択すると ペーシング出力が選択した心房または心室でのみ減少する 注意 : 左心室閾値テストおよび Quick Capture テストの手動実施中は 右心室のバックアップペーシングは行われない
161 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS) 5-15 注記 : 心室テストが選択されているときは 選択した心室部位のペーシング出力だけが減少する 他の心室部位はペースされない テストが開始されると装置は指定された徐脈パラメータで作動する テストが完了するまで 選択されたパラメータ (Amplitude あるいは Pulse Width) がプログラムされた周期数ごとに段階的に減少する 左心室ペーシングリード構成およびテスト中の数値を含むリアルタイム電位図および注釈付イベントマーカは 閾値テスト中も継続して使用可能である テスト中の心房あるいは心室の表示は自動的に変わる 閾値テスト進行中 プログラマは進行中のテストのテストパラメータをウィンドウに表示する テストを一時停止にする あるいは手動で数値を調整するには 画面の Hold ( 一時停止 ) ボタンを選択する "+" あるいは " " ボタンを選択してテスト中の数値を手動で増加 / 減少させる テストを継続するには Continue ( 続行 ) ボタンを選択する 次のいずれかが行われると 閾値テストが完了し パラメータはすべて通常のプログラム値に戻る PRM コマンドによりテストが終了させられた ( 例えば End Test ( テストの終了 ) ボタンあるいは DIVERT THERAPY ( 治療の中止 ) キーが押された ) Amplitude あるいは Pulse Width が最小設定値まで到達して プログラムされた数の周期が終了した テレメトリ交信が中断された ペーシング閾値テストは次の手順で Lead Tests ( リードテスト ) 画面から実施することができる 1. テストする心房または心室を選ぶ 2. Pace Threshold ( ペーシング閾値 ) 詳細ボタンを選択する 3. テストの種類を選択する 4. テストを実行する心房あるいは心室にペーシングが出力されるように 必要に応じて以下のパラメータ値を変更する Mode ( モード ) LRL Paced AV Delay ( ペース後 AV ディレイ ) Pacing Lead Configuration ( ペーシングリード極性 ) ( 左心室の閾値テストでのみプログラム可能 ) Amplitude ( 振幅 ) Pulse Width ( パルス幅 ) Cycles per Step ( ステップごとの周期 ) LV Protection Period ( 左心室保護期 ) ( 左心室の閾値テストでのみプログラム可能 ) DDD モードでは Normal Brady ( 通常徐脈 ) MTR を用いる 注記 : 高ペーシングレートでは 長い LVPP は左心室ペーシングを抑制することがある LVPP は Pace Threshold Test ( ペーシング閾値テスト ) 画面より 一時的に ( 例えば 短い LVPP や Off に ) プログラムすることができる
162 5-16 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS) 5. ECG モニタを観察し 捕捉が見られなくなった時点で End Test ( テストの終了 ) ボタンを選択するか DIVERT THERAPY ( 治療の中止 ) キーを押してテストを中止する 最小の設定値でプログラムされた周期の数までテストが継続すると テストは自動的に終了する 最終の閾値テスト値が表示される ( テストが終了したときの数値の一段階上の数値 ) ( 捕捉不全前の ) 10 秒間の波形が自動的に保存され 保存された波形は Snapshot タブ ("Snapshot") を選択して表示と分析ができる 注記 : Threshold Test ( 閾値テスト ) 画面の Edit Today's Test ( 本日のテストを編集 ) ボタンを選択すると 閾値テストの結果を編集することができる 6. テストが完了すると Current ( 現在 ) の測定結果として閾値測定値が表示される ( かっこは付かない ) 同じセッション中に再度テストを行うと Current の測定値が新しい測定結果で更新される Previous Session ( 前回のセッション ) の測定値 ( かっこ内に表示 ) は このテストが実行された直近のセッションの測定結果である 7. 他にテストを行う場合は 必要に応じてパラメータの数値を変更し 再び開始する 新しいテスト結果が表示される 注記 : 前回の測定結果はパルスジェネレータのメモリに保存され 最初にイントロゲートしたときに読み込まれ Lead Tests ( リードテスト ) 画面および Lead Status ( リードの状態 ) 画面に表示される 測定値は Quick Notes レポートにも表示される
163 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS) 5-17 LV VectorGuide LV VectorGuide により 各患者に最適な左心室ペーシングリード構成を決定するのに必要なテストを効率的に行うことができる 臨床医は 複数の 4 極 LV ペーシングベクトルを迅速に評価し 目的の構成をプログラムすることができる LV VectorGuide 画面 ( 図 5-5 "LV VectorGuide 画面 ") に Lead Tests ( リードテスト ) タブからアクセスして 以下のテストを実施できる RVS-LVS Delay (RVS-LVS ディレイ ): 最近活性化された部位のある左心室電極は 右心室センスイベントと左心室センスイベントとの間の時間を測定する RVS-LVS テストを実施して決定できる 左心室イベントは 選択された左心室電極 ( 陰極 ) と外装容器の間で感知される LV Lead Impedance ( 左心室リードインピーダンス ): 左心室リードインピーダンステストでは Lead Tests ( リードテスト ) 画面から実施されるインピーダンステスト (" リードインピーダンステスト (Lead Impedance Test)") と同じテスト方法と結果が使用される Phrenic Nerve Stimulation ( 横隔神経刺激 ) (PNS): 左心室リードからの横隔膜刺激は Phrenic Nerve Stimulation ( 横隔膜刺激 ) テストで一時パラメータを使用してテストできる LV Pace Threshold ( 左心室ペーシング閾値 ):LV VectorGuide からアクセスする左心室ペーシング閾値テストでは Lead Tests ( リードテスト ) 画面から実施される閾値テスト " ペーシング閾値テスト (Pace Threshold Test)") と同じテスト方法と結果が使用される LV Threshold ( 左心室閾値 ) テストに LV VectorGuide 画面からアクセスすると 手動およびコマンドによる閾値テストに加えて Quick Capture 機能も Test Type として使用できる この機能を使って 臨床医は複数のベクトルにおける捕捉を固定ペーシング出力で迅速に評価することができる 続いて 捕捉閾値が Quick Capture で使用される出力を下回るペーシングベクトルにおいて手動またはコマンドによる閾値テストを実施することができる これにより 通常の閾値テストを実施するベクトルの数が減り テストを低い振幅で開始することができる 図 5-5. LV VectorGuide 画面
164 5-18 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS) 以下のステップに従って LV VectorGuide テストを実施する ( 図 5-5 "LV VectorGuide 画面 ") 1. テストするベクトルを選択する スクロールバーを使ってテストできるすべてのベクトルを表示できる テストするベクトルは 以下の複数の方法で選択および選択解除できる Select Vectors ( ベクトルの選択 ) 領域の Select All ( すべて選択 ) ボタンを使って テストできるすべてのベクトルをテストする Run Tests ( テストの実施 ) 領域のテストできるベクトルの横にあるチェックボックスすべてに自動的にチェックが入る Select Vectors 領域に表示されている陰極ベクトルまたは Unipolar ベクトルの 1 つまたは複数を選択する Run Tests 領域の選択されたベクトルの横にあるチェックボックスに自動的にチェックが入る Run Tests 領域でテストを実施するベクトルの横にあるチェックボックスを 1 つずつ選択する ベクトルをテスト実施から除外するには Deselect All ( すべて選択解除 ) ボタンを使うか 1 つずつチェックボックスからチェックを外す 2. テストを実施する 実施するテストのカラムの上にある Run ( 実施 ) ボタンを選択する 該当する場合には 各患者の特性に基づいてテスト画面の一時パラメータを調節する 特定のテストが試行できない場合 通知が表示される テストは 選択した各ベクトルにおいて順次実施される テストを中止して LV VectorGuide 画面に戻るには Cancel ( キャンセル ) ボタンを選択するか 画面に表示されている方法に従う 別の方法として PRM の STAT PACE キー STAT SHOCK キー または DIVERT THERAPY キーを押して進行中のテストをキャンセルできる 選択したすべてのベクトルでテストが完了すると 相当するテストのカラムに結果が表示される 特定のベクトルで同じテストが複数回実施される場合には 最新のテストの結果のみが表示される LV VectorGuide の結果は Reports ( レポート ) タブから印刷できる 以下にテストの詳細を説明する RVS-LVS Delay (RVS-LVS ディレイ ): 注意 : RVS-LVS Delay テスト中の低レートの右心室バックアップペーシングと左心室ペーシングが行われない状態に患者が臨床的に耐えられることを確認すること テストが成功するには 患者の右心室と左心室にセンシング心拍がなければならない 特定の陰極でテストが完了すると その陰極を使ったすべてのベクトルについて結果が表示される 特定のベクトルでテストが失敗すると RVS-LVS Delay カラムに以下のいずれかのエラーコードが表示される "N/R" ( 記録なし ): テスト中に多数のペーシング心拍 PVC またはノイズが発生した場合に表示される 右心室でセンスされたレートが < 40min -1 または > 110min -1 の場合にも表示される "N/R: Unstable RV-LV" ( 記録なし RV-LV 不安定 ) "N/R: Unstable RV-RV" ( 記録なし RV-RV 不安定 ) LV Lead Impedance ( 左心室リードインピーダンス ):
165 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS) 5-19 LV VectorGuide で得られたインピーダンス結果は Lead Tests ( リードテスト ) 画面に表示されている既存の結果を上書きしない Phrenic Nerve Stimulation ( 横隔神経刺激 ): 適宜 "Yes PNS (PNS あり )" または "No PNS (PNS なし )" を選択して 現在のテストを中止し 次のペーシングベクトルに進む 必要に応じて 異なる出力で追加テストを実施する PNS 結果は テストを実施したペーシング出力と共に "PNS" または "No PNS" と表示される LV Pace Threshold ( 左心室ペーシング閾値 ): 注意 : 左心室閾値テストおよび Quick Capture テストの手動実施中は 右心室のバックアップペーシングは行われない Quick Capture テストでは ペーシング出力は一定となり 他の閾値テスト項目のように段階的に低下しない 適宜 "Capture ( 捕捉 )" または "No Capture ( 捕捉なし )" を選択して 現在のテストを中止し 次のペーシングベクトルに進む 結果は テストを実施したペーシング出力と共に "Cap." または "No Cap." と表示される LV VectorGuide で得られた手動またはコマンドによる左心室閾値テスト結果は Lead Tests ( リードテスト ) 画面に表示されている既存の結果を上書きする ただし LV VectorGuide 画面からアクセスした左心室閾値テストでは自動 Snapshot は行われない 必要に応じて テストを実施するベクトルの数を減らし 追加テストを実施する テスト結果は 適切なカラムに表示される カラムの見出しボタンを選択すれば そのカラムの値を基準にしてデータを並べ替えることができる チェックボックスにチェックの入ったベクトルがリストの上部に並べ替えられる 検討から除外される 追加評価が不要なベクトルについては チェックボックスのチェックを外す 残りのベクトルについて 上記の方法で追加テストを実施する 3. 装置をプログラムする 評価が完了したら LV VectorGuide 結果を利用して画面の下部にある目的の Pacing Lead Configuration ( ペーシングリード極性 ) Amplitude ( 振幅 ) および Pulse Width ( パルス幅 ) を選択し Program ( プログラム ) を選択する
166 5-20 システムの診断 (SYSTEM DIAGNOSTICS) リードテスト (LEAD TESTS)
167 6-1 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 第 6 章 本章には以下のトピックが含まれる " 治療歴 (Therapy History)" " 不整脈ログブック (Arrhythmia Logbook)" " スナップショット (HRV) (Snapshot (HRV))" " ヒストグラム (HRV) (Histograms (HRV))" " カウンタ (Counters)" " 心拍数変動 (HRV) (Heart Rate Variability (HRV))" " トレンド (Trends)" " 植込み後の機能 (Post Implant Features)"
168 6-2 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 治療歴 (THERAPY HISTORY) 治療歴 (Therapy History) パルスジェネレータは 患者の状態やパルスジェネレータプログラミングの有効性を評価する際に役立つデータを自動的に記録する PRM を使用して 治療歴データを多様に確認することができる Arrhythmia Logbook ( 不整脈ログブック ) 検出された各エピソードの詳細情報が表示される (" 不整脈ログブック (Arrhythmia Logbook)") Histograms ( ヒストグラム ) および Counters ( カウンタ ) 特定の記録期間におけるペーシングおよびセンシングイベントの総数と比率が表示される (" ヒストグラム (Histograms)" および " カウンタ (Counters)") Heart Rate Variability (HRV) ( 心拍数変動 ) 24 時間内に収集された患者の自己心拍数の変動を測定する (" 心拍数変動 (Heart Rate Variability)") Trends ( トレンド ) 患者 パルスジェネレータ およびリードのデータを図表示する (" トレンド (Trends)") 注記 : Summary ( サマリ ) ダイアログおよび Summary タブは前回のリセット以降に発生したイベントの優先順位を付けたリストを表示する このリストには VF VT/VT-1 および ATR (48 時間以上持続した場合 ) のエピソードおよび MRI Protection モード (MRI 保護モード ) で発生するイベントのみが含まれる 不整脈ログブック (Arrhythmia Logbook) Arrhythmia Logbook ( 不整脈ログブック ) では 次のようなあらゆるタイプのエピソードに関する詳細な情報を見ることができる ( 図 6-1 "Arrhythmia Logbook ( 不整脈ログブック ) 画面 ") イベントの数 日付および時間 頻拍性不整脈ゾーンのイベントのタイプ 実行または試行された ( 該当する場合 ) 治療の概要 イベントの持続時間 ( 該当する場合 ) 注釈マーカ付き EGM Intervals ( 間隔 ) 注記 : このデータにはすべての電極から得た情報が含まれる 本装置は治療歴データを圧縮し 最長 17 分間の EGM データ (Patient Triggered Monitor ( 患者が始動するモニタ ) を有効にした場合 13 分間 ) を保存する ただし 実際の保存時間は圧縮されているデータ (EGM のノイズや心室細動のエピソードなど ) によって異なる
169 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 不整脈ログブック (ARRHYTHMIA LOGBOOK) 6-3 図 6-1. Arrhythmia Logbook ( 不整脈ログブック ) 画面 通常の条件下でパルスジェネレータが保存するエピソードの優先順位 最大数 最小数はエピソードタイプによって異なる ( 表 6-1 " エピソードの優先順位 ") パルスジェネレータは エピソードデータに割り当てられているメモリがいっぱいにならない限り 各エピソードタイプに認められている最大数までエピソードを保存する エピソードタイプごとに最小エピソード数が決まっているため メモリがいっぱいになった場合でも 優先順位が高いエピソードによって優先順位が低い少数のエピソードが上書きされることなく すべてのエピソードタイプが表示される メモリがいっぱいになると パルスジェネレータは保存されるエピソードタイプの優先順位を決め 以下のルールに従って保存されたエピソードを上書きする 1. メモリがいっぱいになり 18 か月より古いエピソードがある場合には ( 最小エピソード数が保存されているかどうかに関わらず ) 優先順位が最も低いエピソードのうち最も古いものが削除される 2. メモリがいっぱいになり エピソードタイプが最小保存エピソード数より多い場合には 優先順位が最も低いエピソードのうち最も古いものが削除される この場合 その保存エピソード数が最小エピソード数より少なければ優先順位の低いエピソードは削除されない 3. メモリがいっぱいになり 最小保存エピソード数より多いエピソードタイプがない場合には 優先順位が最も低いエピソードのうち最も古いものが削除される 4. エピソードタイプ内で最大エピソード数に達した場合は そのタイプの最も古いエピソードが削除される コマンドできないエピソードについては VT-1 VT および VF エピソードのエピソードタイプは 最初に終了するゾーンの Duration ( 持続時間 ) によって決まる エピソード中にゾーンの Duration が終了しない場合 エピソードタイプは Nonsustained ( 非持続性 ) になる 進行中のエピソードは そのタイプが決まるまで最優先される 注記 : 治療歴データが保存されると 装置をイントロゲートすることなく随時アクセスできる
170 6-4 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 不整脈ログブック (ARRHYTHMIA LOGBOOK) 表 6-1. エピソードの優先順位 エピソードタイプ 優先順位 最大保存 エピソード数 詳細なレポート付きの最小保存エピソード数 詳細なレポート付きの最大保存エピソード数 ショックを伴う VF/VT/VT-1 a PTM ( 患者が始動するモニタ ) ATP を伴う VF/VT/VT-1 b e 治療を伴わない VF/VT/VT (Duration ( 持続時間 ) に合致 ) c Cmd V ( 強制的に行われた心室治療 ) NonSustV ( 持続しなかった心室エピソード ) (Duration に合致しない ) RA Auto RV Auto LV Auto ATR PMT APM RT d a. ATP 治療も含まれる可能性がある b. ショック治療を行わない ATP c. Duration 合致として治療が定義されていない : Inhibit ( 抑制 ) の決定 Monitor Only ( モニタのみ ) ゾーンでの検出 ゾーンにない最後の センス間隔 または Diverted-Reconfirm ( 再確認後中止 ) d. Advanced Patient Management ( 高度な患者管理 ) リアルタイム (APM RT) イベントは LATITUDE コミュニケータによるフォローアップ 中に本パルスジェネレータに取り込まれ 保存された EGM を表示している e. VF ゾーンでの Quick Convert ATP ( クイックコンバート ATP) は一部の装置でのみ利用可能である 次の手順で Arrhythmia Logbook ( 不整脈ログブック ) データを表示する 1. Events ( イベント ) タブの Arrhythmia Logbook を選択する 必要に応じて パルスジェネレータが自 動的にイントロゲートされ 最新のデータが表示される 保存されている患者データを表示すること もできる (" データ保存 (Data Storage)") 2. データを読み込んでいる間 プログラマはイントロゲーションの進行状況を示すウィンドウを表示す る 保存データをすべて読み込む前に Cancel ( キャンセル ) ボタンを選択した場合には 情報は表 示されない 3. 表に表示するイベントの日付の範囲を調整するには スライダと View ( 表示 ) ボタンを使用する 4. 表のイベントの Details ( 詳細 ) ボタンを選択してイベントの詳細を表示する Details ボタンが表示さ れているときに見られるイベントの詳細は それぞれのエピソードを評価する際に有用である Stored Event ( 保存されたイベント ) 画面が表示される 以下のタブを切り替えて イベントに関する 詳細情報を確認できる Events Summary ( イベントサマリ ) EGM Intervals ( 間隔 ) 5. 項目見出しボタンを選択すれば その項目を基準にしてイベントを並べ替えることができる 順序を 逆にするには 項目見出しをもう一度選択する
171 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 不整脈ログブック (ARRHYTHMIA LOGBOOK) 特定のイベントを保存するには そのイベントを選択し Save ( 保存 ) ボタンを選択する 特定のイベントを印刷するには そのイベントを選択し ツールバーの Reports ( レポート ) を選択する Selected Episodes Report ( 選択されたエピソードレポート ) を選択し Print ( 印刷 ) ボタンを押す 注記 : In Progress ( 進行中 ) のエピソードは保存されない エピソードはアプリケーションによって保存される前に終了していなければならない エピソードの詳細を見るには Arrhythmia Logbook ( 不整脈ログブック ) 画面で目的のエピソードの横にある Details ( 詳細 ) ボタンを選択する Stored Event 画面が表示される Summary ( サマリ ) EGM Intervals ( 間隔 ) のタブを切り替えて確認することができる イベントサマリ (Events Summary) Events Summary ( イベントサマリ ) 画面では Arrhythmia Logbook ( 不整脈ログブック ) で選択したエピソードのさらに詳細な情報が表示される 概要データには以下の情報が含まれる場合がある Episode number ( エピソード番号 ) date ( 日付 ) time ( 時刻 ) type ( タイプ ) ( 例えば VF VT VT-1 spontaneous ( 自発 )/Induced ( 誘発 ) または PTM) 平均心房および心室レート 実行された治療の種類 ATP 治療に関しては 治療が実行された時刻とバースト数 ショック治療に関しては 充電の開始時刻 充電時間 インピーダンス およびエネルギレベル Duration ( 持続時間 ) PMT が始まったときの心房レート (PMT イベントのみ ) 注釈マーカ付保存電位図 (Stored Electrograms with Annotated Markers) 本パルスジェネレータは以下のリードで感知されたエピソード開始前 Duration Met ( 持続時間合致 ) 前後 治療の開始および終了前後の注釈付電位図を保存することができる ショックリード RV ペース / センスリード LV ペース / センスリード 注記 : 左心室電位図は PTM エピソードと APM RT エピソードのみが保存される 左心室マーカはエピソードのタイプに関係なく必ず保存される 心房ペース / センスリード 保存される注釈付電位図はエピソードタイプによって異なる 本項では EGM は電位図および関連する注釈付マーカの両方を指す EGM の保存容量は EGM 信号の状態および心拍数によって変わる 1 つのエピソードに関連する EGM データは 総保存容量が制限されることがあり 4 分以上持続するエピソードについては エピソード中間以降の EGM が削除される場合がある EGM の保存に割り当てられたメモリが容量を超すと 本装置は新しい EGM データを保存するため古い EGM データセグメントを上書きする EGM はエピソードの Onset ( 始まり ) Attempt ( 試行 ) End EGM Storage (EGM 保存の終了 ) から成るセグメントに記録される データの各セグメントは左キャリパがそのセクションにあるときに見ることができる
172 6-6 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 不整脈ログブック (ARRHYTHMIA LOGBOOK) 以下の情報が保存される Onset ( 始まり ) では Duration ( 持続時間 ) 終了前の最大 25 秒間のデータが保存される Reconfirmation ( 再確認 ) では治療実行前の最大 20 秒間のデータが保存される 治療データが表示される ATP 治療の場合は 各スキームの少なくとも最初と最後の最大 20 秒間のバーストが保存される 治療後または治療中止の場合 最大 10 秒間のデータが保存される Episode Onset ( エピソードの始まり ) は 最初の試行前の時間の EGM ( 秒単位で測定 ) をいう Onset ( 始まり ) には以下の情報が含まれる イベントのタイプ イベント開始時の平均 RA レート イベント開始時の平均 RV レート 検出強化機能 (Rate Only Rhythm ID または Onset/Stability) のプログラミング Rhythm ID 参照テンプレートの取得タイムスタンプ RhythmMatch Threshold (RhythmMatch 閾値 ) ( 設定による ) RhythmMatch 測定値 ( 参照テンプレートを取得している場合 イベントに Attempt ( 試行 ) はなく パルスジェネレータが治療を抑制した ) 治療が行われている場合 Attempt ( 試行 ) の情報は Attempt または In Progress ( 進行中 ) として表示される Attempt には以下の情報が含まれる 検出情報 : 治療開始時の平均 RA レート 治療開始時の平均 RV レート レートゾーン 検出強化の測定値 治療実行の情報 治療回数 タイプ ( 中止 コマンドまたは抑制 ) バースト数 (ATP 実行 ) 充電時間 ( ショック実行 ) リードインピーダンス ( ショック実行 ) リードの極性 ( ショック実行 ) ショックのエラー ( ショック実行 ) 治療を実行しない理由
173 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 不整脈ログブック (ARRHYTHMIA LOGBOOK) 6-7 End EGM Storage (EGM 保存の終了 ) は治療実行後に始まり 最長 10 秒間の EGM が保存される 以下の図に 本品における心室頻拍エピソードの保存 EGM と体表心電図 (ECG) 記録との関係を示す ( 図 6 2 " 体表心電図 (ECG) 記録と心室頻拍エピソードの保存 EGM との関係 ") ショック 10 秒 5 秒 10 秒 10 秒 10 秒 10 秒 10 秒 10 秒 検出ウィンドウが 10 回中 8 回の速い心拍を満たす Duration ( 遅延時間 ) 充電開始 終了 注記 : 遅延時間が終了すると充電が始まる エピソード終了タイマ開始 エピソード終了タイマ完了 エピソードの終了 図 6-2. 体表心電図 (ECG) 記録と心室頻拍エピソードの保存 EGM との関係 注記 : 心房リードを Off にプログラムしたときの装置の性能については " 心房情報の利用 (Use of Atrial Information)" を参照すること EGM データを見るには Arrhythmia Logbook ( 不整脈ログブック ) 画面で目的のエピソードの Details ( 詳細 ) ボタンを選択する 次の手順で各エピソードの詳細を確認する 1. EGM タブを選択する 該当する電位図リソースの EGM 記録が表示される 各 EGM 記録にはエピソード中の EGM と対応する注釈付マーカが含まれる 青色の垂直線はセグメント (Onset ( 始まり ) Attempt ( 試行 ) End ( 終わり )) の境界を示す 注記 : マーカの定義を見るには PRM の Reports ( レポート ) ボタンを選択して Marker Legend Report ( マーカ説明レポート ) を表示する 保存 EGM の別のセクションを表示するには 上部表示ウィンドウの下にあるスライダを使用する
174 6-8 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) スナップショット (SNAPSHOT) 必要に応じて走査 Speed ( 速度 ) を調整する ( mm/s) 速度を上げると 水平目盛りの時間が拡大する 注記 : 走査 Speed の調整は 画面上での確認のためのみのものであり 保存 EGM の印刷速度は 25mm/s に設定されている 電子キャリパ ( スライダバー ) を使用して信号間の距離と時間および信号の振幅を測定する 信号間の距離は 各キャリパを EGM 上の目的の位置まで動かして測定することができる 2 つのキャリパの間の時間 (ms または s) が表示される 信号の振幅は 左側のキャリパを目的の信号のピークまで動かして測定できる 信号値 (mv) は EGM の左側に表示される 信号は ベースラインからピークまでの正の値または負の値として測定される 振幅測定を簡単に行えるようにするために 必要に応じて走査 Speed や振幅のスケールを調整する 波形表示の右側にある上下矢印ボタンを使って 必要に応じて各チャネルの振幅 ( 垂直目盛り ) を調整する ( mm/mV) ゲインが増加すると 信号の振幅が拡大する 2. Previous Event ( 前のイベント ) あるいは Next Event ( 次のイベント ) ボタンを選択して別のイベントの記録を表示させる 3. エピソードレポート全体を印刷するには Print Event ( イベントを印刷 ) ボタンを選択する エピソードレポート全体を保存するには Save ( 保存 ) ボタンを選択する 間隔 (Intervals) スナップショット (SNAPSHOT) パルスジェネレータはイベントマーカと関連するタイムスタンプを保存する PRM はイベントマーカとタイムスタンプからイベントの間隔を導き出す 次の手順でエピソードの間隔を見る 1. Stored Event ( 保存されたイベント ) 画面の Intervals ( 間隔 ) タブを選択する 一画面ですべてのエピソードを見ることができないときはスクロールバーを用いて見る 2. Previous Event ( 前のイベント ) あるいは Next Event ( 次のイベント ) ボタンを選択し 以前のあるいは最新のエピソードを表示させる 一度に 1 エピソードしか見ることはできない 3. Print Event ( イベントを印刷 ) ボタンを選択し エピソードレポート全体を印刷する 4. Save ( 保存 ) ボタンを選択し エピソードレポート全体を保存する ECG/EGM 画面の 12 秒間の波形は どの画面からでも Snapshot ( スナップショット ) ボタンを押すことでいつでも保存できる 波形は Pace Threshold Test ( ペーシング閾値テスト ) 後にも自動的に保存される 保存した波形は Snapshot タブを選択して表示および分析ができる ECG/EGM 画面で現在選択されている波形および注釈付マーカは Snapshot ボタン選択前の最長 10 秒間と選択後の最長 2 秒間が捕捉される スナップショットが Pace Threshold Test ( ペーシング閾値テスト ) 中に自動的に保存される場合 テストの停止と同時に終了する 10 秒間が捕捉される
175 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) ヒストグラム (HISTOGRAMS) 6-9 ヒストグラム (Histograms) 注記 : ECG/EGM 画面の波形が変更されたり Snapshot ボタンの選択から 10 秒以内にセッションが開始した場合には スナップショットは短縮する 現在のセッションのみに関して 最大 6 回までの時刻入りスナップショットが PRM メモリに保存される アプリケーションソフトウェアの終了または別の患者のイントロゲーションによりセッションが終了すると データは消去される 1 つの PRM セッションに 6 つを超えるスナップショットが保存される場合 一番古いものが上書きされる 以下のステップに従って 保存したスナップショットを表示する 1. Events ( イベント ) タブから Snapshot ( スナップショット ) タブを選択する 2. Previous Snapshot ( 前のスナップショット ) あるいは Next Snapshot ( 次のスナップショット ) ボタンを選択して 別の波形を表示する 3. 保存したスナップショットの別のセクションを表示するには 上部表示ウィンドウの下にあるスライダを使用する 4. 必要に応じて Speed ( 速度 ) を調整する ( mm/s) 速度を上げると 水平目盛りの時間が拡大する 注記 : Speed の調整は 画面上での確認のためのみのものであり 保存したスナップショットの印刷速度は 25mm/s に設定されている 5. 電子キャリパ ( スライダバー ) を使用して信号間の距離と時間および信号の振幅を測定する 信号間の距離は 各キャリパをスナップショット上の目的の位置まで動かして測定することができる 2 つのキャリパの間の時間 (ms または s) が表示される 信号の振幅は 左側のキャリパを目的の信号のピークまで動かして測定できる 信号値 (mv) はスナップショットの左側に表示される 信号は ベースラインからピークまでの正の値または負の値として測定される 振幅測定を簡単に行えるようにするために 必要に応じて Speed や振幅のスケールを調整する 6. 波形表示の右側にある上下矢印ボタンを使って 必要に応じて各チャネルの振幅 ( 垂直目盛り ) を調整する ( mm/mV) ゲインが増加すると 信号の振幅が拡大する 7. 現在表示されているスナップショットを印刷するには Print ( 印刷 ) ボタンを選択する 現在表示されているスナップショットを保存するには Save ( 保存 ) ボタンを選択する 保存されたすべてのスナップショット波形を保存するには Save All Snapshots ( すべてのスナップショットを保存 ) を選択する Histograms ( ヒストグラム ) 機能は パルスジェネレータから情報を読み取り 心房または心室のペーシングおよびセンシングイベントの総数と比率 (%) を表示する Histograms ( ヒストグラム ) データによって以下の臨床情報が得られる 患者の心拍数の分布 ペーシング心拍とセンシング心拍の比率がレートによってどのように変わるか 心室がレート全体で心房のペーシングおよびセンシング心拍にどのように応答しているか
176 6-10 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) カウンタ (COUNTERS) カウンタ (Counters) 表示された両心室のペーシングを合わせることで ヒストグラムは CRT 実行の総計を確認するために使用することができる 心室のペーシングおよびセンシングイベントの比率 (%) は 実行された BiV ペーシングの比率を示す 次の手順で Histograms ( ヒストグラム ) 画面にアクセスする 1. Events ( イベント ) 画面の Patient Diagnostic ( 患者の診断情報 ) タブを選択する 2. 最初の画面には前回カウンタがリセットされてからのペーシングおよびセンシングデータが表示 される 3. Details ( 詳細 ) ボタンを選択してデータの種類と時期を表示する 4. Details ( 詳細 ) 画面の Rate Counts ( レートカウント ) ボタンを選択して心房 / 心室ごとの心拍数を確認する Patient Diagnostics ( 患者の診断情報 ) の Details ( 詳細 ) 画面の Reset ( リセット ) ボタンを選択すると すべてのヒストグラムをリセットすることができる ヒストグラムデータは PRM に保存し Reports ( レポート ) タブから印刷できる パルスジェネレータでは以下のカウンタが記録され Patient Diagnostics ( 患者の診断情報 ) 画面に表示される Ventricular Tachy ( 心室頻拍 ) Brady/CRT ( 徐脈 /CRT) 心室頻拍カウンタ (Ventricular Tachy Counters) Ventricular Tachy Counters ( 心室頻拍カウンタ ) に関する情報を見るには Ventricular Tachy Counters Details ( 心室頻拍カウンタ詳細 ) ボタンを選択する この画面には Ventricular Episode ( 心室エピソード ) カウンタ Ventricular Therapy ( 心室治療 ) カウンタ および Clinical ( 臨床 ) カウンタが表示される カウンタにはそれぞれ前回リセットされてからのイベント数と装置合計が表示される Ventricular Tachy Episode カウンタには以下のデータが含まれる エピソードの合計 Treated (治療された) VF VT VT-1 および Commanded ( コマンド ) Non-Treated (治療されなかった) No Therapy Programmed ( 治療がプログラムされていない ) Nonsustained ( 非持続性 ) および Other Untreated Episodes ( その他の未治療エピソード ) Ventricular Tachy Therapy ( 心室頻拍治療 ) カウンタは心室ショックおよび ATP 治療の試行から成る このカウンタにより患者の治療構成の有効性について有用なデータが得られる このカウンタには以下の情報が含まれる ATP Delivered (ATP が実行されました ) ATP % Successful (ATP 成功率 ) プログラムされたショックを放電することなく不整脈が停止し エピソードが終了した時間の比率 (%) Shocks Delivered ( ショックを放電しました ) First Shock % Successful (First Shock 成功率 ) プログラムされた 2 回目のショックを必要とすることなく不整脈が停止し エピソードが終了した時間の比率 (%) Shocks Diverted ( ショックを中止しました )
177 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 心拍数変動 (HEART RATE VARIABILITY (HRV)) 6-11 心室の ATP カウンタは ATP 構成の 1 回目のバーストペーシングが始まったときに進む その後に続く同じエピソード中の同じ構成中の ATP バーストはカウントに加えられない ATP は 1 回目のバーストペーシング前に中止された場合にのみ diverted ( 中止 ) としてカウントされる Clinical Counters ( 臨床カウンタ ) セクションの MRI Counters (MRI カウンタ ) は MRI 検査実施の有無にかかわらず装置が MRI Protection モード (MRI 保護モード ) にプログラムされた回数を示している 徐脈 /CRT カウンタ (Brady/CRT Counters) Brady/CRT Counters ( 徐脈 /CRT カウンタ ) に関する情報を表示するには Brady/CRT Counters Details ( 徐脈 /CRT カウンタ詳細 ) ボタンを選択する この画面には Brady/CRT ( 徐脈 /CRT) エピソードカウンタが表示される カウンタにはそれぞれ前回とその前にリセットされてからのイベント数が表示される Brady/CRT カウンタには以下の詳細が含まれる Percent of atrial paced ( 心房ペーシングの比率 ) 右心室ペーシングの比率 注記 : BiVentricular Trigger ( 両心室トリガ ) ペーシングの右心室ペーシングイベントは右心室センシングとしてカウントされる Percent of LV paced ( 左心室ペーシングの比率 ) Intrinsic Promotion ( 自己促進 ) Rate Hysteresis % Successful ( レートヒステリシスの成功率 ) が含まれる Atrial Burden ( 心房負荷 ) 装置が ATR であった時間のパーセント値 Episodes by Duration ( 持続時間別のエピソード ) および Total PACs (PAC の合計 ) が含まれる 注記 : Atrial Burden % ( 心房負荷 %) は 最大 1 年間のデータを記録および表示する Ventricular Counters ( 心室カウンタ ) Total PVCs (PVC の合計 ) と 3 回以上の PVC が含まれる Patient Diagnostics ( 患者の診断情報 ) の Details ( 詳細 ) 画面の Reset ( リセット ) ボタンを選択すると すべてのカウンタをリセットすることができる カウンタデータは PRM に保存し Reports ( レポート ) タブから印刷できる 心拍数変動 (Heart Rate Variability (HRV)) Heart Rate Variability (HRV) ( 心拍数変動 ) は 24 時間内に収集された患者の自己心拍数の変動測定である この機能は心不全患者の臨床状態を評価するのに役立つ SDANNおよびHRV Footprintで測定されるHRVは 客観的な生理学的測定値で 死亡のリスクが高い心不全患者を特定することができる 具体的には HRVの低下を急性心筋梗塞後の死亡リスクの予測因子として利用することができる 1 正常なSDANN 値は 127 ± 35msである 1 高いSDANN 値 ( 心拍数の変動が大きいことを示す ) は 死亡リスクの低下に関連付けられている また HRV Footprint (HRVフットプリント) が大きい場合は心拍数の変動が大きく 死亡のリスクが低い Electrophysiology Task Force of the European Society of Cardiology および North American Society of Pacing and Electrophysiology Circulation, 93: , F.R. Gilliam et al., Journal of Electrocardiology, 40: , F.R. Gilliam et al., PACE, 30:56-64, J.P. Singh et al., Europace, 12:7 8, 2010.
178 6-12 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 心拍数変動 (HEART RATE VARIABILITY (HRV)) HRV モニタ機能は HRV 収集基準に合致する 24 時間の収集期間の自己心拍間隔データを利用して以下の情報を提示する ( 図 6-3 "Heart Rate Variability ( 心拍数変動 ) の表示 ") 24 時間の収集期間が完了した日時 % of Time Used ( 使用時間の割合 ) 24 時間の収集期間中に有効な自己心拍があった時間を % で表示する % of Time Used が 67% 未満になった場合 その収集期間のデータは表示されない HRV Footprint (HRV フットプリント ) のプロット HRV のプロットに使用されたグラフ表示部の % を示す グラフ表示部は 24 時間における心拍数に対して変動の分布を 一目瞭然 で描写する トレンドされた % は グラフの footprint に基づいて標準化された数値である 平均された正常な R-R 間隔の標準偏差 (SDANN) HRV の収集期間は 自己心拍間隔の 5 分区切りの 288 区分 (24 時間 ) から成る SDANN は 5 分区切りの 288 区分における自己心拍間隔の平均の標準偏差である この測定値はトレンドでも利用できる 現在の Normal Brady/CRT ( 通常徐脈 /CRT) パラメータ Mode ( モード ) LRL MTR Sensed AV Delay ( センス後 AV ディレイ ) および LV Offset (LV オフセット ) を設定したペーシング部位のパラメータ 平均心拍数を示す縦線のある現在と以前の収集期間における HRV プロット HRV プロットは心周期ごとに心臓の変動を要約する x 軸は心拍数の範囲 y 軸は ms 表示の心拍間隔変動を示す 配色は 特定の心拍数での心拍の頻度と心拍数変動の組み合わせを示す 図 6-3. Heart Rate Variability ( 心拍数変動 ) の表示 HRV を使用する際は以下の情報を考慮に入れること HRV の心周期 (R-R 間隔 ) は右心室のセンシングおよびペーシングイベントから測定される (Pacing Chamber ( ペーシング部位 ) が LV Only (LV のみ ) にプログラムされている場合は左心室ペーシングイベント ) ペーシングパラメータをプログラムすると 24 時間収集期間に取得したデータが無効になる 本体は 画面の Reference ( 参照 ) 部分の 1 組の数値と対応する HRV プロットだけを保存する 数値が Last Measured ( 最新の測定 ) から Reference へコピーされると 古いデータは読み取りできない
179 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 心拍数変動 (HEART RATE VARIABILITY (HRV)) 6-13 HRV 機能が最初に使用される場合 Reference ( 参照 ) は最初に有効な 24 時間収集期間からのデータを表示する 次の手順で HRV を見る 1. HRV モニタ画面にアクセスするには Events ( イベント ) タブを選択する 2. Events 画面の Patient Diagnostic ( 患者の診断情報 ) タブを選択する 3. Last Measured および Reference データを見るには Heart Rate Variability Details ( 心拍数変動の詳細 ) ボタンを選択する 4. Last Measured HRV 測定値を Reference にコピーするには Copy From Last to Reference ( 前回測定値を参照データにコピー ) ボタンを選択する HRV モニタ画面は 画面の Last Measured 部分に直近 24 時間の収集期間に基づいた一連の測定値および HRV プロットを表示する 以前に保存された収集期間の測定値を画面の Reference 部分に表示する 両方の収集期間を同時に見ることで 一定期間における患者の HRV 変化の傾向を示すデータを比較することができる Last Measured の値を画面の Reference 部分に保存することにより 次回に最後の測定データを見ることができる HRV 収集基準 (HRV Collection Criteria) HRV データの計算には有効な洞調律の間隔のみが使用される HRV に関しては 有効な HRV イベントのみを含む間隔を有効な間隔とする 有効な HRV イベントを以下に記載する MTR より遅い間隔の AS 後に VS プログラムされた AV Delay (AV ディレイ ) で AS 後に VP 無効な HRV イベントを以下に記載する AP/VS または AP/VP MTR より速い間隔の AS トラッキングされない VP イベント 連続した AS イベント (V イベントを伴わない ) VP-Ns Rate Smoothing ( レートスムージング ) イベント (RVP など ) PVC さまざまな理由で HRV データが報告されない場合がある 最も多いのは以下の理由である 24 時間の収集時間に有効な HRV イベントを含む時間が 67% 未満 ( 約 16 時間 ) 24 時間以内に Brady ( 徐脈 ) パラメータがプログラムされた
180 6-14 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) トレンド (TRENDS) HRV データを記録する方法の例を示す ( 図 6-4 "HRV データ収集の例 ") この例では Storage ( 保管 ) モードが解除された後に Brady ( 徐脈 ) パラメータがプログラムされたため 最初の収集期間の HRV データは無効となる 2 回目の 24 時間の収集期間の終了時に HRV データが計算され 報告される 以後の HRV データは Collection Period 5 ( 収集期間 5) が終了するまで報告されない 無効 有効 無効 無効 有効 24 時間の収集期間 1 24 時間の収集期間 2 24 時間の収集期間 3 24 時間の収集期間 4 24 時間の収集期間 5 24 時間の収集期間の開始 収集期間 2: 有効な HRV 67% 超の収集基準に適合 HRV フットプリント作成 収集期間 4: 無効な HRV 1 日間のうち 67% 未満が有効 収集期間 1: 無効な HRV Brady ( 徐脈 ) パラメータの変更 ( プログラミング ) が原因 図 6-4. HRV データ収集の例 収集期間 3: 無効な HRV Brady ( 徐脈 ) パラメータの変更 ( プログラミング ) が原因 収集期間 5: 有効な HRV 67% 超の収集基準に適合 トレンド (Trends) Trends ( トレンド ) は患者 パルスジェネレータ およびリードのデータを図表示する このデータは患者の状態やプログラムパラメータの有効性を評価する際に有用である 下に記載がない限り すべてのトレンドのデータは 24 時間ごとに報告され 最長 1 年間利用することができる トレンドの多くで 収集期間に不十分なデータまたは無効なデータがある場合 "N/R" の値が報告される 以下のトレンドが利用できる Events ( イベント ) Arrhythmia Logbook ( 不整脈ログブック ) に保存され 心房および心室のイベントを日付およびタイプ別に整理して表示する (" 不整脈ログブック (Arrhythmia Logbook)") このトレンドはエピソードが終了すると更新され 1 年以上前のデータを含む場合がある Activity Level ( 活動レベル ) Percent of Day Active ( 日常活動率 ) によって表される 患者の日常活動の程度を表示する Atrial Burden ( 心房負荷 ) 1 日あたりの ATR Mode Switch (ATR モードスイッチ ) イベントの合計数および ATR Mode Switch に要する合計時間のトレンドを示す Respiratory Rate ( 呼吸数 ) 患者の 1 日の呼吸数の最小値 最大値 中央値のトレンドを表示する (" 呼吸数トレンド (Respiratory Rate Trend)") AP Scan(AP スキャン ) パルスジェネレータが測定した 設定された睡眠時間中 1 時間あたりの呼吸障害の平均回数のトレンドを表示する ("AP スキャン (AP Scan)") Heart Rate ( 心拍数 ) 患者の 1 日の心拍数の最小値 最大値 平均値のトレンドを表示する この計算に使用する間隔は有効な洞調律の間隔でなければならない 24 時間の収集期間の間隔および Heart Rate ( 心拍数 ) のトレンドデータが有効であるかどうかは HRV 収集基準によって判断される (" 心拍数変動 (Heart Rate Variability)")
181 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) トレンド (TRENDS) 6-15 SDANN (Standard Deviation of Averaged Normal-to-Normal R-R intervals ( 平均された正常な R-R 間隔の標準偏差 )) 24 時間の収集期間 (5 分区切りの 288 区分から成る ) における自己心拍間隔の平均の標準偏差のトレンドを表示する HRV 収集基準に合致する間隔のみが有効とされる 正常な SDANN 値は 127 ± 35ms である 5 HRV Footprint (HRV フットプリント ) HRV Footprint プロットに使用された % を示し 24 時間における心拍数に対して変動の分布を描く トレンドされた % は グラフの footprint に基づいて標準化された数値である HRV の詳細情報を参照すること (" 心拍数変動 (Heart Rate Variability)") ABM ( 自律神経バランスモニタ ) LF/HF 比のトレンドを表示する 6 LF/HF 比の正常な範囲は 1.5~2.0 である 5 ABM は R R 間隔の測定値を基に装置が行う計算で LF/HF 比の代替測定値として数学的に機能する 計算に利用する間隔は HRV 収集基準により有効と判断された洞調律の間隔でなければならない 24 時間収集期間の HRV データが無効な場合 その期間の ABM は計算されず "N/R" の数値が表示される Lead Impedance ( リードインピーダンス ) および Amplitude ( 振幅 ) 1 日の自己振幅およびリードインピーダンス測定値のトレンドを表示する (" リードのステータス (Leads Status)") A Pace Threshold ( 心房ペーシング閾値 ) 毎日の右心房ペーシング閾値のトレンドを表示する RV Pace Threshold ( 右心室ペーシング閾値 ) 毎日の右心室ペーシング閾値のトレンドを表示する LV Pace Threshold ( 左心室ペース閾値 ) 毎日の左心室ペーシング閾値のトレンドを表示する 次の手順で Trends ( トレンド ) にアクセスする 1. Events ( イベント ) 画面の Trends ( トレンド ) タブを選択する 2. Select Trends ( トレンドを選択 ) ボタンを選択し 目的のトレンドを指定する 以下のカテゴリから選択することができる Heart Failure ( 心不全 )-Heart Rate SDANN HRV Footprint のトレンドが含まれる Atrial Arrhythmia ( 心房性不整脈 )-Events Heart Rate Atrial Burden のトレンドが含まれる Activity ( 活動 ) Heart Rate Activity Level Respiratory Rate のトレンドが含まれる Custom ( カスタム ) 各種のトレンドを選択して Trends 画面に表示させる情報をカスタマイズすることができる 画面の表示は次の方法で見ることができる View ( 表示 ) ボタンの希望の時間を選択し トレンドデータの長さを選択する ウィンドウ上部の水平方向のスライダバーを動かして開始日および終了日を調整する 左スクロールおよび右スクロールアイコンを使って日付を調整することもできる 5. Electrophysiology Task Force of the European Society of Cardiology および North American Society of Pacing and Electrophysiology Circulation, 93: , 副交感神経の緊張は主に スペクトル分析での高周波 (HF) 部分に反映される 低周波 (LF) 部分は交感神経と副交感神経の両神経系に影響される LF/HF 比は自立神経バランスの指標とされ 交感神経の変調を反映する ( 出典 : ACC/AHA Guidelines for Ambulatory Electrocardiography Part III, JACC VOL. 34, No. 3, September 1999:912 48).
182 6-16 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) トレンド (TRENDS) グラフ上の垂直軸を動かすにはウィンドウ下部の水平方向のスライダバーを動かす 呼吸数トレンド (Respiratory Rate Trend) Respiratory Rate ( 呼吸数 ) トレンドは患者の 1 日の呼吸数の最小値 最大値 中央値のトレンドを表示する このような日常測定値は最長 1 年間保存され 生理的データが縦断的に表示される 注記 : American College of Cardiology (ACC)/American Heart Association (AHA) のガイドラインでは 呼吸数など心臓病患者のバイタルサインを測定し 記録することを推奨している 7 Respiratory Rate トレンドデータが収集され 表示されるようにするには呼吸センサが On にプログラムされていることを確認する (" 呼吸センサ (Respiratory Sensor)") 特定の日の数値を見るには 水平方向のスライダをデータポイントまで動かす Respiratory Rate トレンドで数値が計算され プロットされるようにするには 少なくとも 16 時間のデータが収集されなければならない 十分なデータが収集されなかった場合には データポイントがプロットされず トレンドラインに途切れが生じる この途切れは N/R と表示され 十分なデータが収集されなかったかデータがないことを示す AP スキャン (AP Scan) AP Scan は パルスジェネレータが測定した 設定された睡眠時間中 1 時間あたりの呼吸障害の平均回数のトレンドである このトレンドは睡眠時無呼吸患者の診断を目的としたものではない 実際の診断には睡眠ポリグラムなど標準の外来での方法を用いる必要がある この方法で得られたデータは 他の臨床情報と合わせて睡眠呼吸障害のリスクが高い患者における変化の追跡に利用することができる この機能は スリープクリニックで採用されている無呼吸および低呼吸を検出するための評価法を手本にしたものである 8 パルスジェネレータは呼吸信号の振幅が 26% 以上低下し 10 秒以上持続した場合に睡眠障害イベントとみなす 睡眠中の呼吸障害イベントの合計数を設定された睡眠時間で割ると平均が求められる この平均は 1 日 1 回トレンドにプロットされる AP Scan を使用する際は以下のことを考慮すること トレンドの解釈を容易にするため 1 時間あたり平均 32 回のイベントの閾値がグラフに表示される この閾値は 重度無呼吸の臨床的閾値とのおおよその相関関係をみるためのものである この閾値を超えるデータポイントは重度の睡眠呼吸障害の有無をさらに調べる必要があることを示す 呼吸信号の振幅は 患者の体位 体動などの要因の影響を受けることがある 次のような条件下ではトレンドの精度が低下する場合がある 設定した睡眠時間の一部または全体を通して患者が眠っていない 7. ACC/AHA Heart Failure Clinical Data Standards. Circulation, Vol. 112 (12), September 20, Meoli et al., Sleep, Vol. 24 (4), , 2001.
183 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) トレンド (TRENDS) 6-17 睡眠呼吸障害が軽度で パルスジェネレータが正確に検出することができない 呼吸信号の振幅が小さく パルスジェネレータが呼吸障害イベントを検出しにくい 患者が睡眠時無呼吸の治療 ( 持続陽圧呼吸療法など ) を受けている AP Scan を有効にするには 次の手順を行う 1. 呼吸センサが On にプログラムされていることを確認する (" 呼吸センサ (Respiratory Sensor)") 2. 次の Sleep Schedule ( 睡眠スケジュール ) パラメータをプログラムする (Patient Information ( 患者の情報 ) 画面の General ( 一般 ) タブにある ) Sleep Start Time ( 睡眠開始時間 ) 患者が毎晩眠りに就く時間 Sleep Duration ( 睡眠時間 ) 患者の毎晩の睡眠時間 注記 : AP Scan を有効にするには 呼吸センサが On にプログラムされていることを確認する Sleep Schedule パラメータをプログラムしても 呼吸センサが Off であれば無効である データ収集中に患者が眠っている可能性を高めるため パルスジェネレータは Sleep Start Time から 1 時間後までデータの収集を開始せず Sleep Duration が終わると予測される 1 時間前にデータの収集を終了する 例 : Sleep Start Time を 22 時 Sleep Duration を 8 時間に設定した場合 パルスジェネレータは呼吸障害イベントの監視を 23 時に開始し 5 時に終了する 特定の日の平均を見るには 水平方向のスライダをデータポイントまで動かす トレンドで平均が計算され プロットされるようにするには 少なくとも 2 時間のデータが収集されなければならない 十分なデータが収集されなかった場合には データポイントがプロットされず トレンドラインに途切れが生じる この途切れは N/R と表示され 十分なデータが収集されなかったかデータがないことを示す 呼吸センサ (Respiratory Sensor) 呼吸センサは胸郭インピーダンスを利用して呼吸関連のデータを収集し Respiratory Rate ( 呼吸数 ) および AP Scan (AP スキャン ) のトレンドを生成する 注意 : 人工呼吸器を使用する場合は呼吸センサを Off にプログラムすること Off にしない場合 以下が起こることがある 誤解を招くおそれのある呼吸数のトレンディング情報 パルスジェネレータは約 50ms (20Hz) ごとに RA Ring 電極と缶 ( 一次ベクトル ) との間に計測用の励磁電流波形を生じさせる この電極間に電流を流すことにより 胸郭に電場 ( 呼吸で変調する ) が生じる 胸郭インピーダンスは 吸気時は高く呼気時は低い パルスジェネレータは RA Tip 電極と缶の間に生じる電圧変調を検出する 高度なフィルタリングにより 最大 65 回 / 分の呼吸数がサポートされる
184 6-18 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) トレンド (TRENDS) 注意 : 患者の体内に電流が入る医療機器 処置 治療 診断テストは パルスジェネレータの機能に干渉する可能性がある 体外式患者モニタ ( 呼吸監視装置 体表 ECG モニタ 血行動態モニタなど ) はパルスジェネレータのインピーダンスを利用した診断 ( ショックリードインピーダンス測定 Respiratory Rate ( 呼吸数 ) トレンドなど ) に干渉することがある Respiratory Sensor ( 呼吸センサ ) ベースの診断との間で疑われる干渉を解決するには パルスジェネレータの Respiratory Sensor を Off にプログラムして無効にする 注記 : 呼吸センサの信号によって心拍数が増加することはない センサをプログラムするときは以下のことを考慮すること センサを有効にする前とした後のリアルタイム EGM を調べる EGM でセンサの信号が観察されることがある 注意 : 新たなアーチファクトが認められ リードが適切に機能していることがわかっている場合には オーバーセンシングを抑制するためセンサを Off にプログラムする リードの完全性が損なわれた場合 または損なわれたと考えられる場合には センサを Off にする 以下の場合 パルスジェネレータはセンサを一時的に停止することがある Ventricular Tachy ( 心室頻拍 ) エピソードが宣言された場合 (10 回中 8 回の速い心拍 ) エピソードの持続時間中センサが停止する 過度の電気的ノイズレベル パルスジェネレータは電気的ノイズのレベルを持続的に監視する センサは ノイズが過度の場合には一時的に停止し ノイズが許容レベルまで低下すると On に戻る リードの完全性の消失 センサのリードインピーダンスは 1 時間ごとに評価される ( リードの日常測定とは別 ) いずれかのインピーダンスの測定値が範囲から外れている場合には次のことが起こる パルスジェネレータは RV コイルと缶の間で駆動され RV Tip 電極と缶の間で測定される二次ベクトルについてリードインピーダンスを評価する このインピーダンスの測定値が範囲内にある場合 センサはこの二次ベクトルに戻る リードインピーダンスが二次ベクトルについても範囲から外れている場合には 次のリードインピーダンスの評価までセンサは一時的に停止する 注記 : RA リードを使用しない場合は 二次ベクトルのみを利用できる パルスジェネレータは引き続きリードインピーダンスを 1 時間ごとに監視し センサを一次ベクトルまたは二次ベクトルに戻すか 停止のままにするか判断する リードインピーダンスの許容値は チップから缶までのベクトルが 200~2000Ω リングから缶までのベクトルが 100~ 1500Ω RV コイルから缶までのベクトルが 20~200Ω となる Respiratory Sensor ( 呼吸センサ ) をプログラムするには次の手順を行う 1. Summary ( サマリ ) タブから Leads ( リード ) を選択する 2. Setup ( 設定 ) ボタンを選択する 3. Respiration-related Trends ( 呼吸関連トレンド ) の必要なオプションを選択する
185 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 植込み後の機能 (POST IMPLANT FEATURES) 6-19 植込み後の機能 (POST IMPLANT FEATURES) 患者が始動するモニタ (PTM) (Patient Triggered Monitor (PTM)) Patient Triggered Monitor ( 患者が始動するモニタ ) では 症状が認められたエピソード中に本装置にマグネットを置くと 患者が EGM 間隔および注釈付マーカデータの保存を開始することができる マグネットを短時間 1 回のみ装置に置くように患者に指示する Patient Triggered Monitor ( 患者が始動するモニタ ) を有効にするには Magnet Response ( マグネット応答 ) に Store EGM (EGM を保存 ) を選択する これは V-Tachy Therapy Setup ( 心室頻拍治療の設定 ) 画面の Magnet and Beeper ( マグネットおよびビープ音 ) セクションにある PTM が有効な場合 患者は装置の上でマグネットを 2 秒間以上保持することにより データの保存をトリガできる 装置はマグネット装着前の最長 2 分間とマグネット装着後の最長 1 分間のデータを保存する 保存されるデータには エピソード番号 マグネット装着時のレート マグネット装着の開始日時が含まれる 1 回の EGM が生成および保存された後に PTM は無効になる 別の EGM を保存するには プログラマを使用して PTM 機能を再度有効にしなければならない 60 日が経過した時点で患者がデータ保存をトリガしなかった場合 PTM は自動的に無効になる データが保存されると Arrhythmia Logbook ( 不整脈ログブック ) に対応するエピソードタイプが PTM として記録される 注意 : Patient Triggered Monitor ( 患者が始動するモニタ ) が有効になっている間には次のような状態が生じるため 使用する場合は注意すること 治療の抑制等 これ以外のすべてのマグネット機能は無効となる Magnet/Beeper ( マグネット / ビープ音 ) 機能により マグネットの位置は示されない 装置の電池寿命に影響する 電池寿命への影響を少なくするため PTM では 1 つのエピソードの保存のみが可能であり データ保存がトリガされない場合は 60 日後に PTM が自動的に無効になる EGM が保存されると ( または 60 日が経過すると ) PTM は無効になり 装置の Magnet Response ( マグネット応答 ) が Inhibit Therapy ( 治療抑制 ) に自動的に設定される ただし マグネットを 3 秒間外してからパルスジェネレータに戻すまでは 治療を抑制しない Patient Triggered Monitor 機能は次の手順でプログラムする 1. メイン画面の Settings ( 設定 ) タブから Settings Summary ( 設定の概要 ) を選択する 2. Settings Summary ( 設定の概要 ) タブから Ventricular Tachy Therapy ( 心室頻拍治療 ) を選択する 3. Ventricular Tachy Therapy ( 心室頻拍治療 ) から V-Tachy Therapy Setup ( 心室頻拍治療の設定 ) の詳細ボタンを選択する 4. Magnet Response ( マグネット応答 ) を Store EGM (EGM を保存 ) にプログラムする 5. 患者にマグネットを渡す前および Patient Triggered Monitor ( 患者が始動するモニタ ) 機能を有効にする前に 患者がこの機能を作動させることができるかどうか調べること この機能を意図せず始動させることを避けるため 患者が強力な磁場に近づかないように注意を喚起すること
186 6-20 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 植込み後の機能 (POST IMPLANT FEATURES) 6. 患者の教育および機能の確認のため Patient Triggered Monitor が有効になっているときに患者に EGM の保存を開始させることを検討する Arrhythmia Logbook ( 不整脈ログブック ) 画面でこの機能が有効になっていることを確認すること 警告 : 必要に応じて 患者を帰宅させる前に Magnet Response ( マグネット応答 ) が Store EGM (EGM を保存 ) にプログラムされていることを確認し Patient Triggered Monitor ( 患者が始動するモニタ ) が有効になっていることを確認する この機能を不注意に Inhibit Therapy ( 治療抑制 ) の設定のままにしておくと 頻拍性不整脈の検出および治療が不可能になることがある 警告 : Patient Triggered Monitor ( 患者が始動するモニタ ) 機能がマグネットにより始動され EGM が保存されるか Store EGM (EGM を保存 ) を On にした日から 60 日経過すると Magnet Response ( マグネット応答 ) は自動的に Inhibit Therapy ( 治療抑制 ) に設定される これが起こると頻拍性不整脈治療が抑制されてしまうおそれがあるため マグネットを置いてはならない 注記 : Magnet Response ( マグネット応答 ) が自動的に Inhibit Therapy ( 治療抑制 ) に設定されている場合には マグネットを置くとビープ音が鳴る マグネットを置いた後に本装置から音が聞こえた場合には マグネットを外すよう患者に説明すること 7. Patient Triggered Monitor ( 患者が始動するモニタ ) を有効にできるのは 60 日間だけである 60 日以内にこの機能を無効にするには Magnet Response を Store EGM 以外に設定し直す Patient Triggered Monitor を有効にしてから 60 日が経過すると この機能は自動的に無効になり Magnet Response は Inhibit Therapy ( 治療抑制 ) に戻る この機能を再度有効にするには 上記の手順を繰り返す 詳細は弊社担当営業に問い合わせること ビープ音機能 (Beeper Feature) パルスジェネレータは状態を知らせる音を発するビープ音装置を内蔵している ビープ音にはプログラムできる機能とできない機能がある プログラム可能な機能 (Programmable Features) 以下のビープ音機能をプログラムすることができる Beep During Capacitor Charge ( キャパシタ充電時のビープ音 ) On にプログラムすると Tachy Mode ( 頻拍モード ) に関係なく パルスジェネレータが充電している間 連続的な音を発する機能である ( 自動キャパシタリフォームの充電中は除く ) 音は充電が完了するまで継続する Off にプログラムすると パルスジェネレータが充電中であっても音を発しない この機能は EP テストの際に有用である Beep when Explant is Indicated (Explant に達したときのビープ音 ) On の場合 パルスジェネレータが Explant ( 摘出 ) に達すると音を発する Explant は パルスジェネレータが摘出時期になるとプログラマで Off にするまで 6 時間ごとに 16 回音を発する この機能が Off にプログラムされていると Explant を示す音は発しない Beep When Out-of-Range ( 範囲を超えたときのビープ音 ) On にプログラムすると パルスジェネレータは Daily Impedance ( 日常インピーダンス ) の値が範囲外になったときに音を発する 各ペーシングリードインピーダンスとショックインピーダンスについて個別にプログラムできる 範囲外のインジケータは 6 時間ごとに 16 回音を発する この機能が Off にプログラムされていると Daily Impedance 値を示す音は発しない 次の手順でマグネットおよびビープ音をプログラムする
187 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 植込み後の機能 (POST IMPLANT FEATURES) 6-21 マグネットおよびビープ音の応答 (Magnet and Beeper Response) 1. Settings ( 設定 ) タブを選択する 2. Ventricular Tachy ( 心室頻拍 ) の Therapy ( 治療 ) ボタンを選択する 3. V-Tachy Therapy Setup ( 心室頻拍治療の設定 ) ボタンを選択する 4. 数値を入力する Explant に達したときのビープ音 (Beep when Explant is Indicated) 1. Summary ( サマリ ) タブを選択する 2. Battery ( 電池 ) ボタンを選択する 3. Battery Status Summary ( 電池の状態のサマリ ) 画面の Battery Detail ( 電池の詳細 ) ボタンを選択する 4. Battery Detail Summary ( 電池の状態のサマリ ) 画面で Beep when Explant Is Indicated (Explant に達したときのビープ音 ) の目的値を選択する 範囲を超えたときのビープ音 (Beep When Out-of-Range) 1. Summary ( サマリ ) タブを選択する 2. Leads ( リード ) ボタンを選択する 3. Leads Status ( リードのステータス ) サマリ画面から Setup ( 設定 ) タブを選択する 4. Beep When Out-of-Range ( 範囲を超えたときのビープ音 ) の数値を選択する 注記 : Magnet Response ( マグネット応答 ) を Inhibit Therapy ( 治療抑制 ) にプログラムした場合にマグネットを置くと 装置のモードによっては他の種類のビープ音が鳴る 詳細については " マグネット機能 (Magnet Feature)" を参照のこと プログラムできない機能 (Nonprogrammable Features) 以下のビープ音機能はプログラムできない 電池容量低下 Beep when Explant Is Indicated (Explant に達したときのビープ音 ) の設定が On か Off かに関わらず 電池容量が低下すると パルスジェネレータは摘出を指示する音を発する エラーコード音 特定のエラーコードに対して あるいは Safety ( セイフティ ) モードに入っている場合には パルスジェネレータは 6 時間ごとに 16 回ビープ音を発する 注記 : プログラム不可の場合 装置の自己診断テストに反応してビープ音が鳴る パルスジェネレータから音が聞こえた場合には必ずパルスジェネレータの検査を受けるよう患者に説明すること ビープ音の設定 (MRI 後 )(Configure Beeper Settings): MRI 検査後はビープ音が使えなくなる MRI 装置の強磁場と接触することで ビープ音を失う ビープ音は MR スキャン環境を出て MRI Protection モード (MRI 保護モード ) を終了しても元の状態には戻らない MRI Protection モードがプログラムされた場合には システムはビープ音のプログラムできる機能とできない機能を先に無効にする MRI Protection モード終了時 ビープ音は Off のままになる イントロゲーションを行うと MRI Protection モードを使用したためビープ音が無効になっているという通知が Summary ( サマリ ) ダイアログに表示される MRI Protection モードの終了後 必要であれば Configure Beeper Settings ( ビープ音の設定 ) オプションを使用してビープ音を再度有効にすることができる ビープ音を再度有効にした後は マグネットを使用して発生する音を確認してビープ音が聞こえるようになっていることを確認する ビープ音が聞こえない場合は Beeper を Off に再度プログラムする
188 6-22 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 植込み後の機能 (POST IMPLANT FEATURES) 警告 : MRI 検査後はビープ音が使えなくなる MRI 装置の強磁場と接触することで ビープ音を失う ビープ音は MR スキャン環境を出て MRI Protection モード (MRI 保護モード ) を終了しても元の状態には戻らない MRI の実施前に 医師と患者は MR 実施の利点とビープ音を失うリスクを比較検討する必要がある MRI 検査後は まだ LATITUDE NXT を使用していない患者については LATITUDE NXT でフォローアップすることを強く推奨する そうしない場合には 装置性能をモニタするために 3 か月ごとの院内フォローアップスケジュールが強く推奨される Configure Beeper Settings ( ビープ音の設定 ) オプションは 装置が MRI Protection モード (MRI 保護モード ) にプログラムされた後のみ使用できる Beeper が再度 On にプログラムされると ビープ音のプログラムできる機能とできない機能のすべてが標準値に戻る ("Magnet and Beeper Functions PgmOp ( マグネットおよびビープ音の機能のプログラム選択項目 )") 次の手順で Configure Beeper Settings ( ビープ音の設定 ) をプログラムする 1. Settings ( 設定 ) タブを選択する 2. Beeper ( ビープ音 ) タブを選択する 3. ビープ音の数値を選択する 4. ビープ音を再度有効にした後は マグネットを装置に置いてビープ音を確認してビープ音が聞こえるようになっていることを確認する ビープ音が聞こえる場合は Beeper を On のままにしておく ビープ音が聞こえない場合は Beeper を Off にプログラムする ビープ音の詳細については ImageReady MR Conditional Defibrillation System MRI Technical Guide を参照するか 弊社担当営業に問い合わせること
189 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 植込み後の機能 (POST IMPLANT FEATURES) 6-23 マグネット機能 (Magnet Feature) マグネットをパルスジェネレータ付近に置くと マグネット機能により特定の装置機能を開始することができる ( 図 6-5 " パルスジェネレータのマグネット機能を作動させるためのマグネットモデル 6860 の適切な位置 ") マグネットをパルスジェネレータの上に図のように置く 上面図 マグネット ( モデル 6860) 3.0cm パルスジェネレータ 図 6-5. パルスジェネレータのマグネット機能を作動させるためのマグネットモデル 6860 の適切な位置 パルスジェネレータの Magnet Response ( マグネット応答 ) の設定は マグネットが検出されたときのパルスジェネレータの働きを制御するようプログラムすることができる Magnet Response の設定は V-Tachy Therapy Setup ( 心室頻拍治療の設定 ) 画面の Magnet and Beeper ( マグネットおよびビープ音 ) の項にある 以下の Magnet Response ( マグネット応答 ) の設定が利用できる Off 応答なし Store EGM (EGM を保存 ) 患者のモニタリングデータが保存される Inhibit Therapy ( 治療抑制 ) 治療は抑制される オフ (Off) Magnet Response ( マグネット応答 ) を Off にプログラムしている場合には マグネットを置いてもパルスジェネレータは反応しない EGM を保存 (Store EGM) Magnet Response を Store EGM にプログラムした場合にマグネットを置くと Patient Triggered Monitor ( 患者が始動するモニタ ) 機能が有効になる (" 患者が始動するモニタ (Patient Triggered Monitor)") 治療抑制 (Inhibit Therapy) Magnet Response ( マグネット応答 ) を Inhibit Therapy ( 治療抑制 ) にプログラムした場合 マグネットを置くと ショック放電の準備のための充電は抑制または中止されるか 放電されようとしているショックが中止されるか 以後の ATP 治療が抑制または中止される Magnet Response ( マグネット応答 ) を Inhibit Therapy ( 治療抑制 ) にプログラムした場合は マグネットをパルスジェネレータの上の適切な場所に置くと頻拍性不整脈の治療および不整脈の誘発の開始を抑制することができる 頻拍性不整脈の検出は継続されるが 治療あるいは誘発は実施されない マグネットをパルスジェネレータの上に置くと 以下のことが起こる Tachy Mode ( 頻拍モード ) が Monitor + Therapy ( モニタ + 治療 ) あるいは Off のときにマグネットを置くと Tachy Mode は一時的に Monitor Only ( モニタのみ ) モードに変更され マグネットが置かれている間 Monitor Only モードに維持される マグネットを離して 3 秒後に モードは本来のプログラムモードに戻る
190 6-24 患者の診断およびフォローアップ機能 (PATIENT DIAGNOSTICS AND FOLLOW UP) 植込み後の機能 (POST IMPLANT FEATURES) マグネットを置いた際にパルスジェネレータがショック治療のための充電を行っていると 充電は継続されるが マグネットを置いて 1~2 秒以内に中止され電気は内部負荷へ放電される (Diverted) ( この遅延は 治療の抑制が目的でないときにマグネットが不注意に通過した場合に備えたものである ) マグネットを置くと パルスジェネレータは一時的な Monitor Only ( モニタのみ ) モードに維持される マグネットを取り去るまで治療は開始されないが 検出は継続される 充電完了後 あるいは 1~2 秒の遅延時間内にマグネットをパルスジェネレータの上に 2 秒より長く置くと ショックは内部負荷へ放電 (Divert the shock) される ( 遅延内にマグネットを離すと ショックを放電することができる ) マグネットが適切な位置に置かれているとショックは放電されない パルスジェネレータが細動の誘発あるいは ATP のパルス送出を実行しようとする際にマグネットを置くと 1~2 秒後に治療の実行を中止する マグネットが取り去られるまでその後の誘発あるいは ATP のパルスは開始されない 頻拍モードが Monitor Only ( モニタのみ ) または Off の場合 マグネットを置くと装置が非治療モードにあることを示す連続音が鳴る 頻拍モードが Monitor + Therapy ( モニタ + 治療 ) の場合 マグネットを置くとパルスジェネレータは 1 秒ごとに 1 回ビープ音を発し パルスジェネレータが治療モードにあることを示す パルスジェネレータが Electrocautery Protection モードにある場合 パルスジェネレータが Electrocautery Protection モードになったときにどの頻拍モードが有効であってもマグネットを置くとビープ音を発する 例えば 頻拍モードが Monitor + Therapy ( モニタ + 治療 ) になったときに Electrocautery Protection モードに入っている場合には マグネットを置くとパルスジェネレータは 1 秒ごとに 1 回ビープ音を発する 注記 : マグネットが置かれているときに頻拍検出が開始されると 治療歴詳細には装置が Monitor Only ( モニタのみ ) モードであるので治療は実施されなかったと表示される 注記 : マグネット機能は パルスジェネレータが MRI Protection モード (MRI 保護モード ) である場合は 一時的に停止する
191 7-1 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) 第 7 章 本章には以下のトピックが含まれる " 電気生理学的検査機能 (EP Test Features)" " 誘発方法 (Induction Methods)" " コマンド治療の方法 (Commanded Therapy Methods)"
192 7-2 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) 電気生理学的検査機能 (EP TEST FEATURES) 電気生理学的検査機能 (EP TEST FEATURES) 電気生理学的検査 (EP テスト ) は 非侵襲的に不整脈を誘発 / 停止させる機能で 選択された検出基準および治療の有効性を観察 / 試験することができる EP Test (EP テスト ) 機能を ECG 表示と組み合わせて使用することにより リアルタイム心電図を表示することができる パルスジェネレータ / 患者の相互関係の状態も表示することができる 警告 : 術中および電気生理学的検査中は 常に体外式除細動器を直ちに使用できるように準備しておくこと 誘発された心室性頻拍性不整脈は適時に治療されないと患者の救命が困難となり死亡につながることがある 非侵襲的な不整脈の EP テスト機能を次に示す V Fib Induction (V Fib 誘発 ) Shock on T Induction ( ショックオン T 誘発 ) プログラム電気刺激 (PES) の誘発 / 停止 50Hz/Manual Burst (50Hz/ マニュアルバースト ) ペーシングの誘発 / 停止 Commanded Shock therapy ( コマンドショック治療 ) Commanded ATP therapy ( コマンド ATP 治療 ) 一時的 EP モード (Temporary EP Mode) Temporary EP ( 一時的 EP) モードでは EP テストを実行するため本装置のモードを一時的数値にプログラムし 通常のモードは変えないようにする EP テスト画面 (EP Test Screen) テレメトリ交信が維持されていると EP Test (EP テスト ) 画面には本パルスジェネレータの検出および治療状況の経過がリアルタイムで表示される この画面では 本パルスジェネレータの進行状況を監視しながら プログラムされた検出 / 治療の構成または追加の治療を誘発 テストすることができる EP Test (EP テスト ) 画面を参照 ( 図 7-1 "EP Test (EP テスト ) 画面 ") 図 7-1. EP テスト画面 (EP Test Screen) 画面には次の情報が表示される 状況表示は以下の検出および治療の状況を示す
193 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) 電気生理学的検査機能 (EP TEST FEATURES) 7-3 心室エピソードの状況 エピソードが起こっている場合 そのエピソードの持続時間が表示される (10 分を超える場合は > 10:00 m:s と表示される ) 心室検出の状況 エピソードが起こっている場合 心室検出が Initial Detection ( 初期検出 ) Redetection ( 再検出 ) または検出条件が満たされたゾーンのいずれで行われたかが表示される エピソードが起こらなかった場合 プログラマは前回の心室治療からの時間 ( 分 ) を表示する ( 最長 10 分 ) 徐脈ペーシングと SRD の状況 開始された治療のタイプとゾーン In Progress ( 進行中 ) Diverted ( 中止 ) Delivered ( 実行 ) などの治療の状況 遅延時間タイマ 遅延時間の時間経過はスケールを使用したグラフ上に表示される スケールの黒い棒が左から右に動き プログラムされた遅延時間の経過をパーセントで示す 遅延時間が終了し 治療が始まるとグラフの棒は消える 検出の状況 プログラムされた各検出強化機能の状況が表示される 強化基準が満たされると 隣のボックスにマークが現れる 治療の構成 プログラムされた治療構成のみが表示される それぞれの治療が実施されるごとに その治療の隣のボックスにチェックマークまたは数字が表示される ATP 治療では その種類とプログラムされたその形式のバースト回数が表示される ATP バーストが実行されるごとに ATP 治療ボックスに数字が現れ 1 つずつ増えていく (1 2 など ) ショック治療ではそれぞれのプログラムされたエネルギレベルが表示される 最大ショックエネルギが放電されるごとに 最大エネルギ (Max) のボックスに数字が現れ 1 つずつ増えていく (1 2 など ) EP Test (EP テスト ) 機能を使用するには次の手順で行う 1. Tests ( テスト ) タブを選択し EP Tests (EP テスト ) タブを選択する 2. テレメトリ交信を確立させる EP テスト実行中はプログラマとパルスジェネレータ間のテレメトリ交信を確実に維持する 3. 必要に応じて Backup Pacing ( バックアップペーシング ) と EP Test Pacing Outputs(EP テストペーシング出力 ) を設定する 4. EP テストの方法に適した EP Temp V Mode (EP Temp V モード ) をプログラムする ( 表 7-1 "EP Test Functions (EP テスト機能 ) のための EP Temp V モード ") 表 7-1. EP Test Functions (EP テスト機能 ) のための EP Temp V モード EP Test Method (EP テストの方法 ) a 50Hz/Manual Burst (50Hz/ マニュアルバースト ) b PES b V Fib c Shock on T ( ショックオン T) c Commanded ATP ( コマンド ATP) c EP Temp V モード Monitor + Therapy Monitor Only Off ( オフ ) ( モニタ + 治療 ) d ( モニタのみ ) e Commanded Shock ( コマンドショック ) c X X a. EP テスト機能は パルスジェネレータが Storage ( 保管 ) モードになっているときは利用できない b. 心房および心室両方の誘発に利用できる方法 c. 心室の誘発のみに利用できる方法 d. Ventricular Tachy ( 心室頻拍 ) モードは Monitor+ Therapy ( モニタ + 治療 ) にプログラムしなければならない e. Ventricular Tachy モードは Monitor Only ( モニタのみ ) または Monitor + Therapy ( モニタ + 治療 ) にプログラムしなければならない X X X X X
194 7-4 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) 誘発方法 (INDUCTION METHODS) 誘発方法 (INDUCTION METHODS) VFib 誘発 (VFib Induction) EP Test (EP テスト ) 画面から実行できる EP テストの方法とその実行方法を以下に記載する いかなる様式の誘発 / 停止であっても パルスジェネレータはテストが停止するまで他の作動は行わない そのときプログラムされているモードは有効であり パルスジェネレータは通常の作動をする これらの方法を実行する際は以下の情報を考慮に入れること Ventricular PES ( 心室 PES) Shock on T ( ショックオン T) 波 Ventricular ATP ( 心室 ATP) は BiV である 心室の Manual Burst ( マニュアルバースト ) および 50 Hz Burst (50Hz バースト ) は RV Only (RV のみ ) である マグネットが本パルスジェネレータの上に置かれている間 すべての誘発および頻拍治療の出力は抑制される ( マグネット応答が Inhibit Therapy ( 治療抑制 ) に設定されている場合 ) 誘発中のペーシングパルスはプログラムされた EP Test (EP テスト ) ペーシングパラメータで送られる V Fib 誘発はショック電極を使用して 右心室を非常に速いレートで刺激する 誘発に必要な最小限のエネルギを使用するには 以下の設定が可能である V Fib Low (V Fib 低 ) では 9 ボルトの刺激波形が生成される V Fib High (V Fib 高 ) では 15 ボルトの刺激波形が生成される V Fib 誘発の実行 (Performing V Fib Induction) 注記 : 心室細動誘発の前に患者を鎮静 (Sedate) させるべきである 広い表面積のショック電極は周囲の筋肉を刺激する傾向にあるので不快感が強い 1. V Fib オプションを選択する 各テストのボタンと Enable ( 有効化 ) チェックボックスが現れる 2. Enable ( 有効化 ) チェックボックスを選択する 3. Hold for Fib ボタンを選択して 細動誘発の連続パルスを開始する 連続した誘発パルスはボタンが押され テレメトリリンクが維持されている間 最長 15 秒間出力される 誘発中 パルスジェネレータは自動的に検出は不可能となり 誘発後は自動的に再度検出可能となる エピソード中に V Fib 誘発が開始されると V Fib 誘発パルスが開始する前に エピソードの終了が宣言される 新しいエピソード ( 初期検出および治療 ) は V Fib 誘発完了後に宣言される V Fib 誘発中 イベントマーカおよび EGM は中断されるが 誘発後は自動的に再開始する 4. ボタンを離すと誘発パルスは停止する ( ボタンは再び淡色になる ) 本品では 誘発後は自動的に検出が再開し Post-shock Pacing ( ショック後ペーシング ) が作動する 5. もう一度細動を誘発するには 以上の手順を繰り返す
195 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) 誘発方法 (INDUCTION METHODS) 7-5 ショックオン T 誘発 (Shock on T Induction) Shock on T ( ショックオン T) 誘発は 装置が心室ペース / センス電極を通じて 連続したパルス ( 最大 30 パルスの等間隔ペーシングパルス S1 パルスとも称する ) を出力した後に 続けてショック電極からショックを放電し誘発する方法である ( 図 7-2 "Shock on T( ショックオン T) 誘発の drive train") S1 間隔 カップリングインターバル 最後にセンスあるいはペースされた心拍 ショック S1 S1 S1 S1 S1 S1 ドライブパルス 図 7-2. Shock on T( ショックオン T) 誘発の drive train 最初の S1 パルスは最後のセンスあるいはペースされたイベントに続いて S1 Interval (S1 間隔 ) で出力される ショックは drive train の最後の S1 パルスに連結して放電される ショックオン T で誘発する (Performing Shock on T Induction) 1. Shock on T ( ショックオン T) オプションを選択する プログラム可能な誘発パラメータが表示される 2. パラメータの各数値を選択する 3. Enable ( 有効化 ) チェックボックスを選択する Induce ( 誘発 ) ボタンは鮮明になる 4. Induce ( 誘発 ) ボタンを選択すると drive train のパルスが発生する パルスはプログラムされた数に至るまで一連のパルスを出力する 一度誘発が開始されると テレメトリ交信が中断されても drive train の出力は停止しない テレメトリが作動している間に DIVERT THERAPY ( 治療の中止 ) キーを押すと誘発出力が停止する 5. Shock on T ( ショックオン T) 誘発は drive train とショックが放電されると完了し 同時に自動的に検出が再開する 本品では 続いて Post-shock Pacing ( ショック後ペーシング ) が作動する 注記 : Drive train が出力される前に 装置はショック放電の準備のためのキャパシタ充電を示す音を発する 注記 : Shock on T ( ショックオン T) 誘発のショック放電はエピソードまたは治療としてカウントされない 心房 EP テスト中のバックアップ心室ペーシング (Backup Ventricular Pacing During Atrial EP Testing) 心房 EP テスト (PES 50Hz/Manual Burst (50Hz/ マニュアルバースト )) 中は Normal ( 通常 ) モードか Post-therapy ( 治療後 ) ペーシングモードかに関係なく バックアップ両心室ペーシングが可能である 注記 : Backup Pacing ( バックアップペーシング ) は VOO モードで実行される
196 7-6 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) 誘発方法 (INDUCTION METHODS) EP Test Pacing (EP テストペーシング ) ボタンを選択してバックアップペーシングパラメータをプログラムする Backup Pacing ( バックアップペーシング ) パラメータは 恒久的ペーシングパラメータとは個別にプログラム可能である Backup Pacing Mode ( バックアップペーシングモード ) を Off にプログラムすることで Backup Pacing を無効にすることもできる プログラム電気刺激 (PES) (Programmed Electrical Stimulation) カップリングインターバル PES 誘発では 最大 30 パルスの等間隔ペーシングパルス (S1) と それに続く 4 パルスまでの早期刺激 (S2 S5) を出力して 不整脈を誘発または停止させることができる Drive パルスまたは S1 パルスは 心臓を自己レートよりわずかに速いレートで刺激し 捕捉させる これにより 早期期外刺激のタイミングは心周期に正確に連結する ( 図 7-3 "PES 誘発 drive train") 最初の S1 パルスは 最後にセンスあるいはペースされた心拍に連結して S1 Interval (S1 間隔 ) で出力される パルスはすべて XOO モード (X は V または A) でプログラムされた EP Test (EP テスト ) ペーシングパラメータで出力される 心房の PES では バックアップペーシングパラメータが利用できる S1 S1 S1 S1 S1 S2 S3 カップリングインターバル ドライブパルス 期外刺激 図 7-3. PES 誘発 drive train PES 誘発の実行 (Performing PES Induction) 1. ペーシングを行うチャンバに応じて Atrium ( 心房 ) または Ventricle ( 心室 ) タブを選択する 2. PES オプションを選択する S1-S5 パルスと対応する頻回刺激の周期が表示される 3. S1-S5 間隔の数値を選択する ( 図 7-4 "PES パルス誘発オプション ") 目的の S 間隔の数値ボックスを選択してボックスから数値を選択するか (+) または (-) 記号を使って数値ボックスの数値を変更することができる 図 7-4. PES パルス誘発オプション 4. Enable ( 有効化 ) チェックボックスを選択する 5. Induce ( 誘発 ) ボタンを選択すると ( 押し続けてはならない ) 一連のパルスが発せられる プログラムされた数の S1 パルスが出力されると次にプログラムされた S2 S5 パルスが出力される パルスは Off に設定されたパルスに達するまで順番に出力される ( 例えば S1 と S2 を 600ms S3 を Off に設定している場合 S3 S4 および S5 は出力されない ) 誘発が開始されると テレメトリ交信を中断するまで PES が実行されるテレメトリが作動している間に DIVERT THERAPY ( 治療の中止 ) キーを押すと誘発出力が停止する
197 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) 誘発方法 (INDUCTION METHODS) PES 誘発は連続パルスと期外刺激が出力されると完了し 同時にパルスジェネレータは自動的に検出を再開する 注記 : 別の誘発を開始する前に PES 誘発が完了していることを確認する 注記 : 現在検出中 ( およびエピソードとして宣言された ) の不整脈を停止させる目的で PES が使用されたときは 不整脈停止の成功 不成功に関係なく PES がコマンドされたときにエピソードは終了する 新しいエピソードは PES 誘発完了後に宣言される PES はそれ自体 治療歴に記録されないが これによる結果として いくつかのエピソードが治療歴に数えられることになる 注記 : リアルタイム EGM と注釈付きイベントマーカは テスト期間中はすべて表示されている 50Hz/ マニュアルバーストペーシング (50 Hz/Manual Burst Pacing) 50Hz ペーシングおよび Manual Burst ( マニュアルバースト ) ペーシングは いずれもチャンバに対して不整脈を誘発または停止する場合に使用する Manual Burst のペーシングパラメータはプログラム可能であるが 50Hz ペーシングのパラメータは固定化されている Manual Burst ( マニュアルバースト ) および 50Hz のぺーシングパルスは XOO モード (X は V または A) で プログラムされた EP Test (EP テスト ) ペーシングパラメータで出力される 心房の Manual Burst および 50Hz では バックアップペーシングパラメータが利用できる マニュアルバーストペーシングの実行 (Performing Manual Burst Pacing) 1. ペーシングを行うチャンバに応じて Atrium ( 心房 ) または Ventricle ( 心室 ) タブを選択する 2. 50Hz/Manual Burst (50Hz/ マニュアルバースト ) オプションを選択する 3. Burst Interval ( バースト間隔 ) Minimum ( 最小間隔 ) および Decrement ( 短縮 ) の数値を選択する この数値は drive train の間隔の周期長である 4. Enable ( 有効化 ) チェックボックスを選択する 5. バーストを出力するには Hold for Burst ボタンを選択し 押したままにする 心室の Manual Burst は Hold for Burst ボタンが押され テレメトリリンクが維持されている間 最長 30 秒間出力される 心房の Manual Burst は Hold for Burst ボタンが押され テレメトリリンクが維持されている間 最長 45 秒間出力される その間隔は最小間隔に達するまで短縮し続け 以後のパルスはすべて最小間隔で発せられる 6. バーストの出力を止めるには Hold for Burst ボタンを離す Hold for Burst ボタンは再び淡色になる 7. 追加の Manual Burst ( マニュアルバースト ) ペーシングを行うには 以上の手順を繰り返す 50Hz バーストペーシングの実行 (Performing 50 Hz Burst Pacing) 1. ペーシングを行うチャンバに応じて Atrium ( 心房 ) または Ventricle ( 心室 ) タブを選択する
198 7-8 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) コマンド治療の方法 (COMMANDED THERAPY METHODS) 2. 50Hz/Manual Burst (50Hz/ マニュアルバースト ) オプションを選択する 3. Enable ( 有効化 ) チェックボックスを選択する 4. バーストを出力するには Hold for 50 Hz Burst ( 長押しで 50Hz バースト ) ボタンを選択し 押したままにする 心室 50 Hz Burst (50Hz バースト ) は Hold for Burst ( 長押しでバースト ) ボタンが押され テレメトリリンクが維持されている間 最長 30 秒間出力される 心房 50 Hz Burst (50Hz バースト ) は Hold for Burst ( 長押しでバースト ) ボタンが押され テレメトリリンクが維持されている間 最長 45 秒間出力される 注記 : Hold for 50 Hz Burst ( 長押しで 50Hz バースト ) ペーシングの間 S1 Interval (S1 間隔 ) は 20ms Decrement ( 短縮 ) は 0 に自動的に設定される これらの数値は画面には表示されない 5. バーストの出力を止めるには Hold for 50 Hz Burst ( 長押しで 50Hz バースト ) ボタンを離す Hold for 50 Hz Burst ボタンは再び淡色になる 6. 追加の 50 Hz Burst (50Hz バースト ) ペーシングを行うには 以上の手順を繰り返す 注記 : リアルタイム EGM と注釈付きイベントマーカは テスト期間中はすべて表示されている コマンド治療の方法 (COMMANDED THERAPY METHODS) Commanded Shock ( コマンドショック ) と Commanded ATP ( コマンド ATP) の 2 つのコマンド EP テスト方法は 各々個別にプログラムされた検出および治療パラメータで出力することができる 本パルスジェネレータが治療実行中に コマンド EP テストが開始されると この EP テスト機能は実行中の治療を中断し無視する エピソードが進行中でない場合 Commanded Ventricular Episode ( コマンド心室エピソード ) は Arrhythmia Logbook ( 不整脈ログブック ) に記録される パルスジェネレータが Inhibit Therapy ( 治療抑制 ) にプログラムされている場合 DIVERT THERAPY ( 治療の中止 ) キーが押されるかまたはマグネットがパルスジェネレータに置かれると Commanded Shock ( コマンドショック ) と Commanded ATP ( コマンド ATP) の実行が抑制される コマンドショック (Commanded shock) Commanded Shock ( コマンドショック ) 機能では プログラム可能な Energy ( エネルギ ) および Coupling Interval ( カップリングインターバル ) でショックを放電することができる Commanded Shock ( コマンドショック ) はすべてコミッテッド (Committed) であり Coupling Interval ( カップリングインターバル ) が Sync ( 同期 ) にプログラムされている場合 R 波に同期して放電される Shock Waveform ( ショック波形 ) および Polarity ( 極性 ) は 検出により開始されたショックの場合と同一であるが プログラムされた Coupling Interval を指定することができる Coupling Interval はショックが Sync モードで放電されるべき時間から始まる期間であり ショックはプログラムされた Coupling Interval で放電される Commanded Shock の放電後 Post-Shock Redetection ( ショック後再検出 ) が使用され Post-Shock Pacing ( ショック後ペーシング ) が作動する コマンドショック放電の実行 (Performing Commanded Shock Delivery) 1. Commanded Shock ( コマンドショック ) オプションを選択する 2. Coupling Interval ( カップリングインターバル ) と Shock Energy ( ショックエネルギ ) の値を選択する 3. Enable ( 有効化 ) チェックボックスを選択する Deliver Shock ( ショックを放電 ) ボタンが使用可能になる 4. Deliver Shock ( ショックを放電 ) ボタンを選択すると ショック放電が開始される Commanded Shock ( コマンドショック ) は治療歴に記録される 5. 再び続けてショックを出すには以上の手順を行う
199 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) コマンド治療の方法 (COMMANDED THERAPY METHODS) 7-9 コマンド ATP (Commanded ATP) Commanded ATP ( コマンド ATP) では プログラムされた検出および治療のパラメータに関係なく 手動で ATP を実行することができる ATP 構成の種類を選択するか Details ( 詳細 ) 画面の ATP パラメータをプログラミングすることにより Commanded ATP を設定し Commanded ATP を実行することができる Commanded ATP ( コマンド ATP) が検出によって開始される ATP に干渉しないようにするには EP Temp V モードは Monitor Only ( モニタのみ ) にプログラムしなければならない コマンド ATP の実行 (Performing Commanded ATP) 1. 本パルスジェネレータの Ventricular Tachy ( 心室頻拍 ) モードが Monitor Only ( モニタのみ ) にプログラムされていない場合には Monitor Only EP Temp V モードオプションを選択する 2. ATP 構成の種類を選択し Number of Bursts ( バースト数 ) の数値を選択する 3. Start Ventricular ATP ( 心室 ATP 開始 ) ボタンを選択し 選択した ATP 構成の最初のバーストを開始する Bursts Remaining ( 残りのバースト ) カウンタは 各バーストが完了するたびに減分される 4. 継続してさらにバーストの出力が必要な場合は Continue ( 続行 ) ボタンを選択する 構成された一連のバーストをすべて出力完了すると Bursts Remaining ( 残りのバースト ) カウンタは最初の数に戻り Continue ボタンは再び淡色になる 5. 常時 ATP 構成を選択することができる 必要な構成を選択して上記の手順を繰り返す Commanded ATP ( コマンド ATP) は Counters ( カウンタ ) 画面に physician-commanded therapy counter ( コマンド治療カウンタ ) として記録され 表示される 6. Commanded ATP ( コマンド ATP) を使用した後は EP Temp V モードを Monitor + Therapy ( モニタ + 治療 ) にプログラムするか EP Temp V モードが終了し 恒久的な頻拍モードが再開するまで画面をそのままにしておくようにする 注記 : Commanded ATP ( コマンド ATP) 構成を出力中に Continue ( 続行 ) ボタン以外のボタンを選択すると ATP 構成はリセットされて Bursts Remaining ( 残りのバースト ) ボックスは最初の数値に戻る 構成を再度開始するには Start Ventricular ATP ( 心室 ATP 開始 ) ボタンを再度選択しなければならない
200 7-10 電気生理学的検査 (ELECTROPHYSIOLOGIC TESTING) コマンド治療の方法 (COMMANDED THERAPY METHODS)
201 A-1 プログラム選択項目 (PROGRAMMABLE OPTIONS) 付録 A 表 A-1. ZIP テレメトリの設定 a パラメータプログラマブル数値標準設定値 Communication Mode ( 交信モード ) ZIP テレメトリの使用を可能にする ( 限定的にワンドを使用する必要がある ) すべてのテレメトリにワンドを使用 ZIP テレメトリの使用を可能にする ( 限定的にワンドを使用する必要がある ) a. PRM のスタートアップ画面にある Utilities ( ユーティリティ ) ボタンから Communication Mode ( 交信モード ) を選択した場合 ZOOMVIEW Programmer ソフトウェアアプリケーション内での Nominal ( 標準 ) 設定は スタートアップ画面上で選択した値と一致する 表 A-2. Tachy Mode ( 頻拍モード ) パラメータ パラメータプログラマブル数値標準設定値 Tachy Mode ( 頻拍モード ) Off Monitor Only ( モニタのみ ) Monitor + Therapy ( モニタ + 治療 ) Enable Electrocautery Protection ( 電気手術器からの保護を有効 ) Enable MRI Protection (MRI Protection を有効 ) a Storage ( 保管 ) a. MRI Protection モード (MRI 保護モード ) 機能を搭載したモデルで使用できる 表 A-3. Ventricular Zones ( 心室ゾーン ) パラメータ パラメータ プログラマブル数値 標準設定値 Ventricular Zones ( 心室ゾーン ) 表 A-4. 1 ゾーン 2 ゾーン 3 ゾーン構成の検出パラメータ パラメータ VT-1 ゾーン VT ゾーン VF ゾーン 標準設定値 Rate ( レート ) a (min -1 ) 3 ゾーン ( 間隔 (ms)) ( ) ( ) 220 (273) ( ) ( ) VT-1 ゾーン 140 ( 許容範囲 ± 5ms) VT ゾーン 160 ( 許容範囲 ± 5ms) VF ゾーン 200 ( 許容範囲 ± 5ms) Rate ( レート ) a (min -1 ) 2 ゾーン ( 間隔 (ms)) ( ) 220 (273) ( ) ( ) VT ゾーン 160 ( 許容範囲 ± 5ms) VF ゾーン 200 ( 許容範囲 ± 5ms) Rate ( レート ) a (min -1 ) 1 ゾーン ( 間隔 (ms)) ( ) 220 (273) 200 ( 許容範囲 ± 5ms) 初期 Duration ( 遅延時間 ) b ( 秒 ) 3 ゾーン VT-1 ゾーン 2.5 ( 許容範囲 ± 1 心周期 ) VT ゾーン 2.5 ( 許容範囲 ± 1 心周期 ) VF ゾーン 1.0 ( 許容範囲 ± 1 心周期 ) 初期 Duration ( 遅延時間 ) b ( 秒 ) 2 ゾーン VT ゾーン 2.5 ( 許容範囲 ± 1 心周期 ) VF ゾーン 1.0 ( 許容範囲 ± 1 心周期 ) 初期 Duration ( 遅延時間 ) ( 秒 ) 1 ゾーン Redetection Duration ( 再検出遅延時間 ) b ( 秒 ) 3 ゾーン Redetection Duration ( 再検出遅延時間 ) ( 秒 ) 2 ゾーン ( 許容範囲 ± 1 心周期 ) 1.0 ( プログラム不可 ) 全ゾーンとも 1.0 ( 許容範囲 ± 1 心周期 ) 1.0 ( プログラム不可 ) 全ゾーンとも 1.0 ( 許容範囲 ± 1 心周期 )
202 A-2 プログラム選択項目 (PROGRAMMABLE OPTIONS) 表 A-4. 1 ゾーン 2 ゾーン 3 ゾーン構成の検出パラメータ ( 続き ) パラメータ VT-1 ゾーン VT ゾーン VF ゾーン標準設定値 Redetection Duration ( 再検出遅延時間 ) ( 秒 ) 1 ゾーン Post-shock Duration ( ショック後遅延時間 ) b ( 秒 ) 3 ゾーン Post-shock Duration ( ショック後遅延時間 ) ( 秒 ) 2 ゾーン Post-shock Duration ( ショック後遅延時間 ) ( 秒 ) 1 ゾーン 1.0 ( プログラム不可 ) 1.0 ( 許容範囲 ± 1 心周期 ) ( プログラム不可 ) 全ゾーンとも 1.0 ( 許容範囲 ± 1 心周期 ) 1.0 ( プログラム不可 ) 全ゾーンとも 1.0 ( 許容範囲 ± 1 心周期 ) 1.0 ( プログラム不可 ) 1.0 ( 許容範囲 ± 1 心周期 ) a. レートは各 Tachy Zone ( 頻拍ゾーン ) 間で少なくとも 20min -1 の差が必要 最小 Tachy Rate Threshold ( 頻拍レート閾値 ) は Maximum Tracking Rate ( 最大 トラッキングレート ) Maximum Sensor Rate ( 最大センサレート ) Maximum Pacing Rate ( 最大ペーシングレート ) より 5min -1 高く かつ Lower Rate Limit ( 下限レート ) より 15min -1 高く設定する b. あるゾーンの Duration ( 遅延時間 ) は次に高いゾーンの Duration と同等か あるいは長く設定する 表 A-5. 2 ゾーン 3 ゾーン構成の心室検出強化の種類 パラメータ プログラマブル数値 標準設定値 検出強化の種類 Off Rhythm ID Onset/Stability Onset/Stability 表 A-6. 2 ゾーン 3 ゾーン構成の Onset/Stability 検出強化パラメータ パラメータ VT-1 ゾーン VTゾーン VFゾーン 標準設定値 V Rate > A Rate ( 心室レート > Off On On 心房レート ) 3 ゾーン a V Rate > A Rate ( 心室レート > Off On On 心房レート ) 2 ゾーン AFib Rate Threshold ( 心房細動レート閾値 ) (min -1 ) 3 ゾーン a b Off ( 許容範囲 ± 5ms) AFib Rate Threshold ( 心房細動レート閾値 ) (min -1 ) 2 ゾーン b Off ( 許容範囲 ± 5ms) Stability (ms) 3 ゾーン a Off Stability (ms) 2 ゾーン Off Shock If Unstable ( 不安定な場合ショック放電 ) (ms) 3 ゾーン Shock If Unstable ( 不安定な場合ショック放電 ) (ms) 2 ゾーン Off Off Onset (% または ms) 3 ゾーン a Off % または ms Onset (% またはms) 2 ゾーン Off % または ms 20 ( 許容範囲 ± 5ms) 20 ( 許容範囲 ± 5ms) 30 ( 許容範囲 ± 5ms) Off ( 許容範囲 ± 5ms) 9% ( 許容範囲 ± 5ms) 9% ( 許容範囲 ± 5ms) Stability And/Or Onset 3 ゾーン a And Or And Stability And/Or Onset 2 ゾーン And Or And Sustained Rate Duration ( 治療遅延時間 ) ( 分 : 秒 ) 3 ゾーン a Off 00:10 00: :55 01:00 01: :00 02:30 03: :00 15:00 20: :00 Sustained Rate Duration ( 治療遅延時間 ) ( 分 : 秒 ) 2 ゾーン Off 00:10 00: :55 01:00 01: :00 02:30 03: :00 15:00 20: :00 03:00 ( 許容範 囲 ± 1 心周期 ) 03:00 ( 許容範囲 ± 1 心周期 )
203 プログラム選択項目 (PROGRAMMABLE OPTIONS) A-3 表 A-6. 2 ゾーン 3 ゾーン構成の Onset/Stability 検出強化パラメータ ( 続き ) パラメータ VT-1 ゾーン VT ゾーン VF ゾーン標準設定値 Detection Enhancement ( 検出強化 ) 3 ゾーン Detection Enhancement ( 検出強化 ) 2 ゾーン Off On Off On On (VT-1) Off (VT) Off On On Atrial Tachyarrhythmia Discrimination Off On On ( 心房性頻拍性不整脈識別 ) 3 ゾーン a Atrial Tachyarrhythmia Discrimination Off On On ( 心房性頻拍性不整脈識別 ) 2 ゾーン Sinus Tachycardia Discrimination Off On On ( 洞性頻脈識別 ) 3 ゾーン a Sinus Tachycardia Discrimination Off On On ( 洞性頻脈識別 ) 2 ゾーン Polymorphic VT Discrimination Off On On ( 多形性心室頻拍識別 ) 3 ゾーン Polymorphic VT Discrimination ( 多形性心室頻拍識別 ) 2 ゾーン Off On Off a. すべての VT-1 治療が Off にプログラムされている場合 検出強化機能は VT-1 ゾーンではなく VT ゾーンに適用される b. AFib Rate Threshold ( 心房細動レート閾値 ) はすべて ATR Trigger Rate (ATR 開始レート ) および Atrial Flutter Response Rate ( 心房粗動応答レート ) にリンク している このレートのいずれかが再プログラムされると 残りのレートは自動的に同じ値に変更される 表 A-7. 2 ゾーン 3 ゾーン構成の Rhythm ID 検出強化パラメータ パラメータ VT-1 ゾーン VT ゾーン VF ゾーン 標準設定値 Initial Detection Enhancement ( 初期 Off On Off On On (VT-1) Off (VT) 検出強化 ) 3 ゾーン Initial Detection Enhancement ( 初期検出強化 ) 2 ゾーン Off On Off Sustained Rate Duration ( 治療遅延時間 ) ( 分 : 秒 ) 3 ゾーン Sustained Rate Duration ( 治療遅延時間 ) ( 分 : 秒 ) 2 ゾーン Off 00:10 00: :00 01: :00 02: :00 15: :00 Off 00:10 00: :00 01: :00 02: :00 15: :00 Off 00:10 00: :00 01: :00 02: :00 15: :00 03:00 (VT-1 および VT) ( 許容範囲 ± 1 心周期 ) 03:00 ( 許容範囲 ± 1 心周期 ) Passive Method ( 受動的な方法 ) Off On Off On On 3 ゾーン ( 全ゾーンで 1 個の数値 ) Passive Method ( 受動的な方法 ) Off On On 2 ゾーン Active Method ( 能動的な方法 ) 3 ゾー Off On Off On On ン ( 全ゾーンで 1 個の数値 ) Active Method ( 能動的な方法 ) 2 ゾーン Off On On RhythmMatch Threshold (RhythmMatch 閾値 ) (%) 3 ゾーン ( 全ゾーンで 1 個の数値 ) RhythmMatch Threshold (RhythmMatch 閾値 ) (%) 2 ゾーン Temporary LRL ( 一時的 LRL) (min -1 ) 3 ゾーン ( 全ゾーンで 1 個の数値 ) Temporary LRL ( 一時的 LRL) (min -1 ) 2 ゾーン Atrial Tachy Discrimination ( 心房性頻拍識別 ) 3 ゾーン ( 全ゾーンで 1 個の数値 ) Normal Brady LRL ( 通常徐脈 LRL) を使用 Normal Brady LRL ( 通常徐脈 LRL) を使用 Normal Brady LRL ( 通常徐脈 LRL) を使用 Normal Brady LRL ( 通常徐脈 LRL) を使用 ( 許容範囲 ± 5ms) Normal Brady LRL ( 通常徐脈 LRL) を使用 ( 許容範囲 ± 5ms) Off On Off On On
204 A-4 プログラム選択項目 (PROGRAMMABLE OPTIONS) 表 A-7. 2 ゾーン 3 ゾーン構成の Rhythm ID 検出強化パラメータ ( 続き ) パラメータ VT-1 ゾーン VTゾーン VFゾーン 標準設定値 Atrial Tachy Discrimination Off On On ( 心房性頻拍識別 ) 2 ゾーン AFib Rate Threshold ( 心房細 ( 許容範囲 ± 5ms) 動レート閾値 ) (min -1 ) 3 ゾーン ( 全ゾーンで 1 個の数値 ) a b AFib Rate Threshold ( 心房細動レート閾値 ) (min -1 ) 2 zones a b ( 許容範囲 ± 5ms) Stability (ms) 3 ゾーン ( 全ゾーンで 1 個の数値 ) a ( 許容範囲 ± 5ms) Stability (ms) 2 ゾーン a ( 許容範囲 ± 5ms) a. このパラメータは初期検出と Post-shock Detection ( ショック後検出 ) に使用される 初期検出の数値を変更すると Post-Therapy Brady ( 治療後徐脈 ) の値も変更される b. AFib Rate Threshold ( 心房細動レート閾値 ) はすべて ATR Trigger Rate (ATR 開始レート ) および Atrial Flutter Response Rate ( 心房粗動応答レート ) にリンクし ている このレートのいずれかが再プログラムされると 残りのレートは自動的に同じ値に変更される 表 A-8. 2 ゾーン 3 ゾーン構成のショック後 Onset/Stability 検出強化パラメータ パラメータ VT-1 ゾーン VTゾーン VFゾーン 標準設定値 Post-shock V Rate > A Rate Off On On ( ショック後心室レート > 心房レート ) 3 ゾーン a Post-shock V Rate > A Rate ( ショック後心室レート > 心房レート ) 2 ゾーン Off On On Post-shock AFib Rate Threshold ( ショック後心房細動レート閾値 ) (min -1 ) 3 ゾーン a b Post-shock AFib Rate Threshold ( ショック後心房細動レート閾値 ) (min -1 ) 2 ゾーン b Post-shock Stability ( ショック後スタビリティ ) (ms) 3 ゾーン a Off Post-shock Stability ( ショック後スタビリティ ) (ms) 2 ゾーン Post-shock Sustained Rate Duration ( ショック後治療遅延時間 ) ( 分 : 秒 ) 3 ゾーン a Post-shock Sustained Rate Duration ( ショック後治療遅延時間 ) ( 分 : 秒 ) 2 ゾーン Off ( 許容範囲 ± 5ms) Off ( 許容範囲 ± 5ms) Off Off 00:10 00: :55 01:00 01: :00 02:30 03: :00 15:00 20: :00 Off 00:10 00: :55 01:00 01: :00 02:30 03: :00 15:00 20: :00 20 ( 許容範囲 ± 5ms) 20 ( 許容範囲 ± 5ms) 00:15 ( 許容範囲 ± 1 心周期 ) 00:15 ( 許容範囲 ± 1 心周期 ) a. すべての VT-1 治療が Off にプログラムされている場合 検出強化機能は VT-1 ゾーンではなく VT ゾーンに適用される b. AFib Rate Threshold ( 心房細動レート閾値 ) はすべて ATR Trigger Rate (ATR 開始レート ) および Atrial Flutter Response Rate ( 心房粗動応答レート ) にリンクし ている このレートのいずれかが再プログラムされると 残りのレートは自動的に同じ値に変更される 表 A-9. 2 ゾーン 3 ゾーン構成のショック後 Rhythm ID 検出強化パラメータ パラメータ VT-1 ゾーン VT ゾーン VF ゾーン 標準設定値 Post-Shock Detection Enhancement Off On Off On Off ( ショック後検出強化 ) 3 ゾーン Post-Shock Detection Enhancement ( ショック後検出強化 ) 2 ゾーン Off On Off Post-Shock Sustained Rate Duration ( ショック後治療遅延時間 ) ( 分 : 秒 ) 3 ゾーン Off 00:10 00: :55 01:00 01: :00 02: :00 15: :00 Off 00:10 00: :55 01:00 01: :00 02: :00 15: :00 0:15 ( 許容範囲 ± 1 心周期 )
205 プログラム選択項目 (PROGRAMMABLE OPTIONS) A-5 表 A-9. 2 ゾーン 3 ゾーン構成のショック後 Rhythm ID 検出強化パラメータ ( 続き ) パラメータ VT-1 ゾーン VT ゾーン VF ゾーン標準設定値 Post-Shock Sustained Rate Duration ( ショック後治療遅延時間 ) ( 分 : 秒 ) 2 ゾーン AFib Rate Threshold ( 心房細動レート閾値 ) (min -1 ) 3 ゾーン ( 全ゾーンで 1 個の数値 ) a b Off 00:10 00: :55 01:00 01: :00 02: :00 15: :00 0:15 ( 許容範囲 ± 1 心周期 ) ( 許容範囲 ± 5ms) AFib Rate Threshold ( 心房細動 ( 許容範囲 ± 5ms) レート閾値 ) (min -1 ) 2 zones a b Stability (ms) 3 ゾーン ( 全ゾーンで 1 個の数値 ) a ( 許容範囲 ± 5ms) Stability (ms) 2 ゾーン a ( 許容範囲 ± 5ms) a. このパラメータは初期検出と Post-shock Detection ( ショック後検出 ) に使用される 初期検出の数値を変更すると Post-Therapy Brady ( 治療後徐脈 ) の値も変更される b. AFib Rate Threshold ( 心房細動レート閾値 ) はすべて ATR Trigger Rate (ATR 開始レート ) および Atrial Flutter Response Rate ( 心房粗動応答レート ) にリンクし ている このレートのいずれかが再プログラムされると 残りのレートは自動的に同じ値に変更される 表 A-10. Ventricular ATP ( 心室 ATP) パラメータ (750Ω 負荷を基準 ) パラメータ VT-1 ゾーン VT ゾーン VF ゾーン 標準設定値 ATP Type (ATP の種類 ) 3 ゾーン ATP Type (ATP の種類 ) 2 ゾーン Number of Bursts (per scheme) ( バースト数 ( スキームあたり )) 3 ゾーン Number of Bursts (per scheme) ( バースト数 ( スキームあたり )) 2 ゾーン Initial Pulse (pulses) ( 初回パルス数 ) 3 ゾーン Initial Pulse (pulses) ( 初回パルス数 ) 2 ゾーン Pulse Increment (pulses) ( パルス数増分 ) 3 ゾーン Pulse Increment (pulses) ( パルス数増分 ) 2 ゾーン Maximum Number of Pulses ( 最大パルス数 ) 3 ゾーン Maximum Number of Pulses ( 最大パルス数 ) 2 ゾーン Coupling Interval ( カップリングインターバル ) (% または ms) 3 ゾーン Coupling Interval ( カップリングインターバル ) (% または ms) 2 ゾーン Coupling Interval Decrement ( カップリングインターバルの短縮 ) (ms) 3 ゾーン Coupling Interval Decrement ( カップリングインターバルの短縮 ) (ms) 2 ゾーン Burst Cycle Length ( バースト周期長 BCL) (% または ms) 3 ゾーン Off Burst ( バースト ) Ramp ( ランプ ) Scan ( スキャン ) Ramp/Scan ( ランプ / スキャン ) Off Burst ( バースト ) Ramp ( ランプ ) Scan ( スキャン ) Ramp/Scan ( ランプ / スキャン ) Off Burst ( バースト ) Ramp ( ランプ ) Scan ( スキャン ) Ramp/Scan ( ランプ / スキャン ) Off (VT-1) Burst (VT ATP1) Ramp (VT ATP2) Burst (VT ATP1) Ramp (VT ATP2) Off Off Off (VT-1) 2 (VT ATP1) 1 (VT ATP2) Off (VT ATP1) 1 (VT ATP2) (VT-1) 10 (VT) (VT-1) 10 (VT) % または ms % または ms % または ms 81% ( 許容範囲 ± 5ms) 81% ( 許容範囲 ± 5ms) ( 許容範囲 ± 5ms) ( 許容範囲 ± 5ms) % または ms % または ms 81% ( 許容範囲 ± 5ms)
206 A-6 プログラム選択項目 (PROGRAMMABLE OPTIONS) 表 A-10. Ventricular ATP ( 心室 ATP) パラメータ (750Ω 負荷を基準 ) ( 続き ) パラメータ VT-1 ゾーン VTゾーン VFゾーン 標準設定値 Burst Cycle Length ( バースト周期 % ( 許容範囲 ± 5ms) 長 BCL) (% またはms) 2 ゾーン % または ms Ramp Decrement ( ランプ短縮 ) (ms) 3 ゾーン c (VT-1 ATP1) 10 (VT-1 ATP2) 0 (VT ATP1) 10 (VT ATP2) Ramp Decrement ( ランプ短縮 ) (ms) 2 ゾーン Scan Decrement ( スキャン短縮 ) (ms) 3 ゾーン Scan Decrement ( スキャン短縮 ) (ms) 2 ゾーン Minimum Interval ( 最小間隔 ) (ms) 3 ゾーン Minimum Interval ( 最小間隔 ) (ms) 2 ゾーン Right Ventricular ATP Pulse Width ( 右心室 ATPパルス幅 ) a (ms) 3 ゾーン ( 全ゾーンで 1 個の数値 ) Right Ventricular ATP Pulse Width ( 右心室 ATP パルス幅 ) a (ms) 2 ゾーン ( 全ゾーンで 1 個の数値 ) Left Ventricular ATP Pulse Width ( 左心室 ATP パルス幅 ) a (ms) 3 ゾーン ( 全ゾーンで 1 個の数値 ) Left Ventricular ATP Pulse Width ( 左心室 ATP パルス幅 ) a (ms) 2 ゾーン ( 全ゾーンで 1 個の数値 ) Right Ventricular ATP Amplitude ( 右心室 ATP 振幅 ) a (V) 3 ゾーン ( 全ゾーンで 1 個の数値 ) Right Ventricular ATP Amplitude ( 右心室 ATP 振幅 ) a (V) 2 ゾーン ( 全ゾーンで 1 個の数値 ) Left Ventricular ATP Amplitude ( 左心室 ATP 振幅 ) a (V) 3 ゾーン ( 全ゾーンで 1 個の数値 ) Left Ventricular ATP Amplitude ( 左心室 ATP 振幅 ) a (V) 2 ゾーン ( 全ゾーンで 1 個の数値 ) ATP Time-out (ATP タイムアウト ) b ( 分 : 秒 ) 3 ゾーン ATP Time-out (ATP タイムアウト ) ( 分 : 秒 ) 2 ゾーン (VT ATP1) 10 (VT ATP2) ( 許容範囲 ± 5ms) ( 許容範囲 ± 5ms) ( 許容範囲 ± 5ms) ( 許容範囲 ± 5ms) ( 許容範囲 ± 5ms) ( 許容範囲 < 1.8ms で ± 0.03ms 1.8msで ± 0.08ms) ( 許容範囲 < 1.8ms で ± 0.03ms 1.8msで ± 0.08ms) ( 許容範囲 < 1.8ms で ± 0.03ms 1.8msで ± 0.08ms) ( 許容範囲 < 1.8ms で ± 0.03ms 1.8msで ± 0.08ms) Off 00:10 00:15 01:00 01:15 02:00 02: :00 15: :00 Off 00:10 00:15 01:00 01:15 02:00 02: :00 15: :00 Off 00:10 00:15 01:00 01:15 02:00 02: :00 15: : ( 許容範囲 ± 15% または ± 100mV のいずれか大きい方 ) 5.0 ( 許容範囲 ± 15% または ± 100mV のいずれか大きい方 ) 5.0 ( 許容範囲 ± 15% または ± 100mV のいずれか大きい方 ) 5.0 ( 許容範囲 ± 15% または ± 100mV のいずれか大きい方 ) 01:00 01:00
207 プログラム選択項目 (PROGRAMMABLE OPTIONS) A-7 表 A-10. Ventricular ATP ( 心室 ATP) パラメータ (750Ω 負荷を基準 ) ( 続き ) パラメータ VT-1 ゾーン VT ゾーン VF ゾーン標準設定値 QUICK CONVERT ATP ( クイックコンバート ATP) (VF のみ ) 1 2 または 3 ゾーン d Off ( 許容範囲 ± 5ms) a. プログラムされた Amplitude ( 振幅 ) と Pulse Width ( パルス幅 ) の値は Post Therapy Brady Pacing ( 治療後の徐脈ペーシング ) に影響を与えるが Normal Brady Pacing ( 通常徐脈ペーシング ) Temporary Brady Pacing ( 一時的徐脈ペーシング ) EP Test (EP テスト ) とは別個にプログラムすることができる b. VT-1 ATP Time-out (VT-1 ATP タイムアウト ) は VT ATP Time-out (VT ATP タイムアウト ) と同じ時間かより長い時間に設定する c. 値は VT-1 ATP パラメータにおいて Burst ( バースト ) が選択されている場合に適用される d. レートがプログラム可能な QUICK CONVERT ATP 機能を搭載したモデル 表 A-11. Ventricular Shock ( 心室ショック ) パラメータ パラメータプログラマブル数値標準設定値 Shock 1 ( ショック 1) および Shock 2 ( ショック 2) のエネルギ (J) a b c ( 蓄電エネルギ ) Energy of Remaining Shocks ( 残りのショックエネルギ ) (J) a c ( 蓄電エネルギ ) Off J ( 許容範囲 0.1J で +150/-60% 0.3J で ± 60% 0.6~3J で ± 40% 5~36J で ± 20% 41J で ± 10%) Off 41 41J ( 許容範囲 41J で ± 10%) Lead Polarity ( リードの極性 ) d Initial ( 正 ) Reversed ( 逆 ) Initial ( 正 ) Committed Shock ( コミッテッドショック ) Off On Off Shock Lead Vector ( ショックリードのベクトル ) RV Coil to RA Coil and Can RV Coil to Can RV Coil to RA Coil RV Coil to RA Coil and Can a. Biphasic ( 二相性 ) エネルギを示す b. ショック 2 のエネルギ値はショック 1 のエネルギ値と同等か より高エネルギにプログラムしなければならない c. 3 ゾーン構成の VT-1 ゾーンまたは 2 ゾーン構成の VT ゾーンでは 全部または一部のショックを Off にプログラムすることができ そのゾーンの他のショックは ジュール (J) でプログラムする d. Commanded STAT SHOCK ( 緊急用ショック放電 ) は プログラムされた Polarity ( 極性 ) で出力される 表 A-12. ペーシング治療パラメータ (Normal ( 通常 ) Post-Therapy ( 治療後 ) および Temporary ( 一時 )) (750Ω 負荷を基準 ) パラメータプログラマブル数値標準設定値 Mode ( モード ) a b f DDD(R) DDI(R) VDD(R) VVI(R) AAI(R) Off Temporary ( 一時 ): DDD DDI DOO VDD VVI VOO AAI AOO Off Lower Rate Limit (LRL) ( 下限レート ) a c d (min -1 ) ( 許容範囲 ± 5ms) Maximum Tracking Rate (MTR) ( 最大トラッキングレート ) f (min -1 ) Maximum Sensor Rate (MSR) ( 最大センサレート ) f i (min -1 ) Pulse Amplitude ( パルス振幅 ) a d e ( 心房 ) (V) Pulse Amplitude ( パルス振幅 ) a d e ( 右心室 ) (V) Pulse Amplitude Daily Trend ( パルス振幅日常トレンド ) l ( 心房 / 心室ごとに別個にプログラム可能 ) DDD ( 許容範囲 ± 5ms) ( 許容範囲 ± 5ms) Temporary ( 一時 ): Temporary ( 一時 ): Disabled ( 無効 ) Enabled ( 有効 ) Disabled ( 無効 ) 3.5 ( 治療後 5.0) ( 許容範囲 ± 15% または ± 100mV のいずれか大きい方 ) 3.5 ( 治療後 5.0) ( 許容範囲 ± 15% または ± 100mV のいずれか大きい方 ) Pulse Width ( パルス幅 ) a d e j ( 心房 右心室 ) (ms) ( 治療後 1.0) ( 許容範囲 < 1.8ms で ± 0.03ms 1.8ms で ± 0.08ms) Atrial Pace/Sense Configuration ( 心房 Bipolar ( 双極 ) Off Bipolar ( 双極 ) ペース / センスの構成 ) a f
208 A-8 プログラム選択項目 (PROGRAMMABLE OPTIONS) 表 A-12. ペーシング治療パラメータ (Normal ( 通常 ) Post-Therapy ( 治療後 ) および Temporary ( 一時 )) (750Ω 負荷を基準 ) ( 続き ) パラメータ プログラマブル数値 標準設定値 Accelerometer ( 加速度センサ ) f i On Passive ( 受動的 ) Passive ( 受動的 ) Accelerometer Activity Threshold ( 加速度センサの活動 Very High ( 非常に高い ) High ( 高 ) Medium Medium ( 中 ) 閾値 ) f i High ( 中高 ) Medium ( 中 ) Medium Low ( 中低 ) Low ( 低 ) Very Low ( 非常に低い ) Accelerometer Reaction Time ( 加速度センサの反応時間 ) f i ( 秒 ) Accelerometer Response Factor ( 加速度センサの応答係数 ) f i Accelerometer Recovery Time ( 加速度センサの復帰時間 ) f i ( 分 ) Patient's Age ( 患者の年齢 ) k Patient's Gender ( 患者の性別 ) k Male ( 男性 ) Female ( 女性 ) Male Ventilatory Threshold ( 換気性閾値 ) (min -1 ) ( 許容範囲 ± 5ms) Ventilatory Threshold Response ( 換気性閾値応答 ) (%) Off Maximum PVARP ( 最大 PVARP) a f (ms) ( 許容範囲 ± 5ms) Minimum PVARP ( 最小 PVARP) a f (ms) ( 許容範囲 ± 5ms) PVARP After PVC (PVC 後の PVARP) a f (ms) Off ( 許容範囲 ± 5ms) RV-Blank After A-Pace (A ペース後の RV ブランキング ) a g (ms) Smart ( スマート ) 65 ( 許容範囲 ± 5ms) A-Blank After V-Pace (V ペース後の A ブランキング ) a g (ms) Smart ( スマート ) Smart ( スマート ) ( 許容範囲 ± 5ms) A-Blank After RV-Sense (RV センス後の A ブランキング ) a g (ms) Smart ( スマート ) Smart ( スマート ) ( 許容範囲 ± 5ms) Maximum VRP ( 最大 VRP) ( 右心室 ) a f (ms) ( 許容範囲 ± 5ms) Minimum VRP ( 最小 VRP) ( 右心室 ) a h (ms) ( 許容範囲 ± 5ms) Maximum Paced AV Delay ( 最大ペース後 AV ディレイ ) a f (ms) ( 許容範囲 ± 5ms) Minimum Paced AV Delay ( 最小ペース後 AV ディレイ ) a f (ms) ( 許容範囲 ± 5ms) Maximum Sensed AV Delay ( 最大センス後 AV ディレイ ) a f (ms) ( 許容範囲 ± 5ms) Minimum Sensed AV Delay ( 最小センス後 AV ディレイ ) a f (ms) ( 許容範囲 ± 5ms) Respiratory Sensor ( 呼吸センサ ) a f Off On Off Respiration-related Trends ( 呼吸関連トレンド ) m n Off On On Tracking Preference ( トラッキングの優先 ) f i Off On On Rate Hysteresis Hysteresis Offset ( レートヒステリシスヒス Off Off ( 許容範囲 ± 5ms) テリシスオフセット ) f i (min -1 ) Rate Hysteresis ( レートヒステリシス ) および Search Hysteresis ( サーチヒステリシス ) f i ( サイクル ) Off Off ( 許容範囲 ± 1 サイクル ) Rate Smoothing (up, down) ( レートスムージング ( 上昇 Off Off ( 許容範囲 ± 1%) 下降 )) f i (%) Rate Smoothing Maximum Pacing Rate (MPR) ( レートスムージング最大ペーシングレート ) f (min -1 ) ( 許容範囲 ± 5ms)
209 プログラム選択項目 (PROGRAMMABLE OPTIONS) A-9 表 A-12. ペーシング治療パラメータ (Normal ( 通常 ) Post-Therapy ( 治療後 ) および Temporary ( 一時 )) (750Ω 負荷を基準 ) ( 続き ) パラメータプログラマブル数値標準設定値 Noise Response ( ノイズレスポンス ) a f Post-Therapy Pacing Period ( 治療後ペーシング期間 ) ( 分 : 秒 ) ( ショック後のみ利用可能 ) AOO VOO DOO Inhibit Pacing ( ペーシングの抑制 ) 00:15 00:30 00:45 01:00 01:30 02:00 03:00 04:00 05:00 10:00 15:00 30:00 45:00 60:00 DDD(R) および DDI(R) モードでは DOO VDD(R) および VVI(R) モードでは VOO AAI(R) モードでは AOO 00:30 ( 許容範囲 ± 1 心周期 ) a. プログラムされた Normal Brady ( 通常徐脈 ) 値は Temporary Brady ( 一時的徐脈 ) ペーシングの標準値として利用される b. 徐脈ペーシングのプログラマブル数値の後の NASPE/BPEG コードを参照 North American Society of Pacing and Electrophysiology (NASPE) および British Pacing and Electrophysiology Group (BPEG) の識別コードは表の分類に基づいている c. 基本パルス間隔 (basic pulse period) はペーシングレートおよびパルス間隔と同等である ( ヒステリシスがないとき ) ランナウェイ保護回路は 205min -1 を超える徐 脈ペーシングを抑制する マグネットを当ててもぺーシングレートは影響されない ( テストパルス間隔にはならない ) d. ATP/Post-Shock (ATP/ ショック後 ) Temporary Brady ( 一時的徐脈 ) EP Test (EP テスト ) とは別個にプログラムすることができる e. 20 C~43 C の間では数値は温度の変化による影響を受けない f. このパラメータは Normal Brady ( 通常徐脈 ) ペーシングおよび Post-Therapy Brady ( 治療後徐脈 ) ペーシングに広く使用される Normal Brady の数値を変更する と Post-Therapy Brady の値も変更される g. このパラメータは Post-Therapy Brady では自動的に 85ms 以上に設定される h. このパラメータは Post-Therapy Brady ( 治療後徐脈 ) では適切なセンシングが行われるよう自動的に調節される i. この項目は Temporary Brady では無効である j. Pulse Amplitude を Auto に設定する または Pulse Amplitude Daily Trend を Enabled にすると Pulse Width は 0.4ms に固定される k. このパラメータは Ventilatory Threshold Response ( 換気性閾値応答 ) の計算に使われる l. このパラメータは Pulse Amplitude ( パルス振幅 ) に Auto を選択すると自動的に有効になる m. この数値は Lead Setup ( リード設定 ) 画面にある n. このパラメータは Respiratory Sensor ( 呼吸センサ ) を制御するために使われる 表 A-13. Brady/CRT ( 徐脈 /CRT) 左心室ペーシングパラメータ (750Ω 負荷を基準 ) パラメータプログラマブル数値標準設定値 Ventricular Pacing Chamber ( 心室ペーシング部位 ) a b RV Only (RV のみ ) BiV LV Only (LV のみ ) LV Offset (LV オフセット ) a b (ms) ( 許容範囲 ± 5ms) Pulse Amplitude ( パルス振幅 ) a c d ( 左心室 ) (V) Temporary ( 一時 ): BiV 3.5 ( 治療後 5.0) ( 許容範囲 ± 15% または ± 100mV のいずれか大きい方 ) Pulse Amplitude Daily Trend ( パルス振幅 Disabled ( 無効 ) Enabled ( 有効 ) Disabled ( 無効 ) 日常トレンド ) g ( 左心室 ) Pulse Width ( パルス幅 ) a c d ( 左心室 ) (ms) ( 治療後 1.0) ( 許容範囲 < 1.8ms で ± 0.03ms 1.8ms で ± 0.08ms) LV-Blank After A-Pace (A ペース後の LV ブ Smart ( スマート ) Smart ( スマート ) ( 許容範囲 ± 5ms) ランキング ) a e (ms) LVRP a b (ms) ( 許容範囲 ± 7.5ms) LVPP a b (ms) ( 許容範囲 ± 5ms) BiV Trigger (BiV トリガ ) b h Off On Off BiV/VRR Maximum Pacing Rate ( 許容範囲 ± 5ms) (BiV/VRR 最大ペーシングレート ) b f (min -1 ) Left Ventricular Electrode Configuration Dual ( デュアル ) Single ( シングル ) None ( なし ) ( 左心室電極構成 ) a b None ( なし ) Left Ventricular Electrode Configuration Quadripolar ( 四極 ) ( プログラム不可 ) Quadripolar ( 四極 ) ( 左心室電極構成 ) a b Left Ventricular Pace Configuration ( 左心室ペーシング構成 ) a b Single ( シングル ) または Dual ( デュアル ): LVtip>>Can LVtip>>RV Single ( シングル ): LVtip>>RV Dual ( デュアル ): LVtip>>RV Dual Only ( デュアルのみ ): LVring>>Can LVring>>RV LVtip>>LVring LVring>>LVtip Left Ventricular Pace Configuration ( 左心室ペーシング構成 ) a b Quadripolar ( 四極 ): LVTip1>>LVRing2 LVTip1>>LVRing3 LVTip1>>RV
210 A-10 プログラム選択項目 (PROGRAMMABLE OPTIONS) 表 A-13. Brady/CRT ( 徐脈 /CRT) 左心室ペーシングパラメータ (750Ω 負荷を基準 ) ( 続き ) パラメータ プログラマブル数値 標準設定値 LVTip1>>LVRing4 LVTip1>>RV LVTip1>>Can LVRing2>>LVRing3 LVRing2>>LVRing4 LVRing2>>RV LVRing2>>Can LVRing3>>LVRing2 LVRing3>>LVRing4 LVRing3>>RV LVRing3>>Can LVRing4>>LVRing2 LVRing4>>LVRing3 LVRing4>>RV LVRing4>>Can Left Ventricular Sense Configuration ( 左心室センシン Single ( シングル ) または Dual ( デュアル ): グ構成 ) a b LVtip>>Can LVtip>>RV Off Dual Only ( デュアルのみ ): LVring>>Can LVring>>RV LVtip>>LVring Left Ventricular Sense Configuration ( 左心室センシン Quadripolar ( 四極 ): グ構成 ) a b LVTip1>>LVRing2 LVTip1>>LVRing3 LVTip1>>LVRing4 LVTip1>>RV LVTip1>>Can LVRing2>>LVRing3 LVRing2>>RV LVRing2>>Can Off (Disable Sensing ( センシングの無効化 )) Single ( シングル ): LVtip>>RV Dual ( デュアル ): LVtip>>LVring LVTip1>>LVRing2 a. プログラムされた Normal Brady ( 通常徐脈 ) 値は Temporary Brady ( 一時的徐脈 ) ペーシングの標準値として利用される b. このパラメータは Normal Brady ( 通常徐脈 ) ペーシングおよび Post-Therapy Brady ( 治療後徐脈 ) ペーシングに広く使用される Normal Brady の数値を変更する と Post-Therapy Brady の値も変更される c. ATP/Post-Shock (ATP/ ショック後 ) Temporary Brady ( 一時的徐脈 ) EP Test (EP テスト ) とは別個にプログラムすることができる d. 20 C~43 C の間では数値は温度の変化による影響を受けない e. このパラメータは Post-Therapy Brady では自動的に 85ms 以上に設定される f. BiV/VRR Maximum Pacing Rate (BiV/VRR 最大ペーシングレート ) は BiV Trigger (BiV トリガ ) および VRR ( 心室レート制御 ) と同じ値であり BiV MPR の値を変 更すると VRR MPR の値も変わる g. このパラメータは Pulse Amplitude ( パルス振幅 ) に Auto を選択すると自動的に有効になる h. この項目は Temporary Brady では無効である 表 A-14. Atrial Tachy ( 心房頻拍 ) パラメータパラメータ プログラマブル数値 標準設定値 ATR Mode Switch (ATR モードスイッチ ) a b Off On On ATR Trigger Rate (ATR 開始レート ) a b f (min -1 ) ( 許容範囲 ± 5ms) ATR Duration (ATR 持続時間 ) a b ( サイクル ) ( 許容範囲 ± 1 心周期 ) ATR Entry Count (ATR 開始カウント ) a b ( サイクル ) ATR Exit Count (ATR 終了カウント ) a b ( サイクル ) ATR Fallback Mode (ATR フォールバックモード ) b g VDI DDI VDIR DDIR DDI ATR Fallback Time (ATR フォールバック時間 ) a b ( 分 : 秒 ) 00:00 00:15 00:30 00:45 01:00 00:30 01:15 01:30 01:45 02:00 ATR/VTR Fallback LRL (ATR/VTR フォールバック LRL) a b (min -1 ) ( 許容範囲 ± 5ms)
211 プログラム選択項目 (PROGRAMMABLE OPTIONS) A-11 表 A-14. Atrial Tachy ( 心房頻拍 ) パラメータ ( 続き ) パラメータプログラマブル数値標準設定値 ATR Ventricular Rate Regulation (VRR) (ATR 心室 Off Min ( 最小値 ) Med ( 中央値 ) Max ( 最大値 ) Min ( 最小値 ) レート制御 ) a b ATR BiV Trigger (ATR BiV トリガ ) a b Off On On ATR Maximum Pacing Rate (MPR) (ATR 最大ペーシングレート ) a b e (min -1 ) ( 許容範囲 ± 5ms) Atrial Flutter Response ( 心房粗動応答 ) b c Off On Off Atrial Flutter Response Trigger Rate ( 心房粗動応答開始レート ) b c f (min -1 ) ( 許容範囲 ± 5ms) PMT Termination (PMT の停止 ) b c Off On On Ventricular Rate Regulation (VRR) ( 心室レート制御 ) b c Off Min ( 最小値 ) Med ( 中央値 ) Max ( 最大値 ) Off BiV/VRR Maximum Pacing Rate (MPR) (BiV/VRR 最大ペーシングレート ) b c d (min -1 ) ( 許容範囲 ± 5ms) a. プログラムされた Normal Brady ( 通常徐脈 ) 値は Temporary Brady ( 一時的徐脈 ) ペーシングの標準値として利用される b. このパラメータは Normal Brady ( 通常徐脈 ) ペーシングおよび Post-Therapy Brady ( 治療後徐脈 ) ペーシングに広く使用される Normal Brady の数値を変更する と Post-Therapy Brady の値も変更される c. この項目は Temporary Brady では無効になる d. BiV/VRR MPR は VRR および BiV Trigger と同じ値である VRR のこのパラメータを変更すると BiV Trigger の MPR 値も変更される e. ATR MPR は ATR VRR および ATR BiV Trigger と同じ値である ATR VRR のこのパラメータを変更すると ATR BiV Trigger の MPR 値も変更される f. ATR Trigger Rate (ATR 開始レート ) および Atrial Flutter Response Rate ( 心房粗動応答レート ) はすべての AFib Rate Threshold ( 心房細動レート閾値 ) とリンク している このレートのいずれかが再プログラムされると 残りのレートは自動的に同じ値に変更される g. Normal Brady ATR Fallback ( 通常徐脈 ATR フォールバック ) モードが DDIR または DDI の場合 Temporary Brady ATR Fallback ( 一時的通常徐脈 ATR フォー ルバック ) モードは DDI になる Normal Brady ATR Fallback ( 通常徐脈 ATR フォールバック ) モードが VDIR または VDI の場合 Temporary Brady ATR Fallback ( 一時的通常徐脈 ATR フォールバック ) モードは VDI となる 表 A-15. NASPE/BPEG コードに基づく Brady ( 徐脈 ) モードの値 位置 I II III IV V カテゴリ Chambers Paced ( 刺激部位 ) Chamber(s) Sensed ( 感知部位 ) Response to Sensing ( 応答様式 ) Programmability ( プログラム機能 ) rate modulation ( レート調整 ) 記号 0- なし 0- なし 0- なし 0- なし 0- なし 製造会社指定のみ Antitachyarrhythmia Functions ( 抗頻拍機能 ) A- 心房 A- 心房 T- トリガ P- シンプルプログラマブル P- ペーシング ( 抗頻拍 ) V 心室 V 心室 I- 抑制 M- マルチプログラマブル S- ショック D デュアル (A&V) D デュアル (A&V) D デュアル (T&I) C- コミュニケーティング D デュアル (P&S) S シングル (A または V) S シングル (A または V) R- レート調整 表 A-16. MRI Protection (MRI からの保護 ) パラメータパラメータ プログラマブル数値 標準設定値 MRI Protection Time-out (MRI 保護タイムアウト ) ( 時間 ) Off 表 A-17. Magnet and Beeper ( マグネットおよびビープ音 ) の機能パラメータ プログラマブル数値 標準設定値 Magnet Response ( マグネット応答 ) Off Store EGM (EGM を保 Inhibit Therapy ( 治療抑制 ) 存 ) Inhibit Therapy ( 治療抑制 ) Beep During Capacitor Charge( キャパシタ充電時のビープ音 ) Off On Off Beep When Explant is Indicated (Explant に達したときのビープ音 ) Off On On Atrial Beep When Out-of-Range ( 心房インピーダンス範囲を超えたときのビープ音 ) Right Ventricular Beep When Out-of-Range ( 右心室インピーダンス範囲を超えたときのビープ音 ) Off On Off On Off Off
212 A-12 プログラム選択項目 (PROGRAMMABLE OPTIONS) 表 A-17. Magnet and Beeper ( マグネットおよびビープ音 ) の機能 ( 続き ) パラメータプログラマブル数値標準設定値 Left Ventricular Beep When Out-of-Range ( 左心室インピーダンス範囲を超えたときのビープ音 ) Shock Beep When Out-of-Range ( ショックインピーダンス範囲を超えたときのビープ音 ) Off On Off On Off Off ビープ音 (MRI 後 ) Off On Off 表 A-18. Sensitivity Adjustment ( 感度の調整 ) パラメータ プログラマブル数値 標準設定値 Atrial Sensitivity ( 心房感度 ) a (mv) AGC 0.15 AGC 0.2 AGC 0.25 AGC 0.3 AGC AGC 1.0 AGC 1.5 Right Ventricular Sensitivity ( 右心室感度 ) a (mv) AGC 0.15 AGC 0.2 AGC 0.25 AGC 0.3 AGC AGC 1.0 AGC 1.5 Left Ventricular Sensitivity ( 左心室感度 ) a (mv) AGC 0.15 AGC 0.2 AGC 0.25 AGC 0.3 AGC AGC 1.0 AGC 1.5 AGC 0.25 AGC 0.6 AGC 1.0 a. EN :2008 に従い CENELEC 波使用 表 A-19. Daily Lead Measurements ( 日常リード測定 ) パラメータ プログラマブル数値 標準設定値 Atrial Daily Intrinsic Amplitude ( 心房日常自己振幅 ) On Off On Right Ventricular Daily Intrinsic Amplitude ( 右心室日常自己振幅 ) Left Ventricular Daily Intrinsic Amplitude ( 左心室日常自己振幅 ) On Off On Off On On Atrial Daily Impedance ( 心房日常インピーダンス ) On Off On Right Ventricular Daily Impedance ( 右心室日常インピーダンス ) On Off On Left Ventricular Daily Impedance ( 左心室日常インピーダンス ) On Off On Shock Daily Impedance ( 日常ショックインピーダンス ) On Off On Atrial Low Impedance Limit ( 心房下限インピーダンス ) (Ω) Atrial High Impedance Limit ( 心房上限インピーダンス ) (Ω) Right Ventricular Low Impedance Limit ( 右心室下限インピーダンス ) (Ω) Right Ventricular High Impedance Limit ( 右心室上限インピーダンス ) (Ω) Left Ventricular Low Impedance Limit ( 左心室下限インピーダンス ) (Ω) Left Ventricular High Impedance Limit ( 左心室上限インピーダンス ) (Ω) Shock High Impedance Limit ( 上限ショックインピーダンス ) (Ω)
213 プログラム選択項目 (PROGRAMMABLE OPTIONS) A-13 表 A-20. Ventricular Commanded ATP ( 心室コマンド ATP) パラメータ a プログラマブル数値標準設定値 Commanded Ventricular ATP ( コマンド心室 ATP) ( 種類 ) Burst ( バースト ) Ramp ( ランプ ) Scan ( スキャン ) Ramp/Scan ( ランプ / スキャン ) Number Of Bursts ( バースト数 ) Initial Pulses Per Burst (pulses) ( 初回パルス数 ) Pulse Increment (pulses) ( パルス数増分 ) Maximum Number of Pulses ( 最大パルス数 ) Burst ( バースト ) Coupling Interval ( カップリングインターバル ) (% または ms) % または ms 81% ( 許容範囲 ± 5ms) Coupling Interval Decrement ( カップリングインターバルの短縮 ) (ms) ( 許容範囲 ± 5ms) Burst Cycle Length (BCL) ( バースト周期長 ) (% または ms) % または ms 81% ( 許容範囲 ± 5ms) Ramp Decrement ( ランプ短縮 ) (ms) ( 許容範囲 ± 5ms) Scan Decrement ( スキャン短縮 ) (ms) ( 許容範囲 ± 5ms) Minimum Interval ( 最小間隔 ) (ms) ( 許容範囲 ± 5ms) a. 心室コマンド ATP (Commanded ATP) の Pulse Width ( パルス幅 ) および Amplitude ( 振幅 ) は心室 ATP 治療のプログラム値と同じである 表 A Hz/Manual Burst Pacing (50Hz/ マニュアルバーストペーシング ) パラメータ a プログラマブル数値 標準設定値 Burst Interval ( バースト間隔 ) (ms) ( 許容範囲 ± 5ms) Minimum Interval ( 最小間隔 ) (ms) ( 許容範囲 ± 5ms) Decrement ( 短縮 ) (ms) ( 許容範囲 ± 5ms) a. 選択されたチャンバによって心房または心室に適用される 表 A-22. Ventricular Commanded Shock ( 心室コマンドショック ) パラメータプログラマブル数値標準設定値 Shock ( ショック ) (J) ( 蓄電エネルギ ) J ( 許容範囲 0.1J で +150/-60% 0.3J で ± 60% 0.6~3J で ± 40% 5~36J で ± 20% 41J で ± 10%) Coupling Interval ( カップリングインターバル ) (ms) SYNC ( 同期 ) SYNC ( 同期 ) 表 A-23. VFib (Ventricular Fibrillation) Induction (VFib ( 心室細動 ) 誘発 ) パラメータ 値 V Fib High (V Fib 高 ) 15V ( プログラム不可 ) ( 許容範囲 ± 10V) V Fib Low (V Fib 低 ) 9V ( プログラム不可 ) ( 許容範囲 ± 7V)
214 A-14 プログラム選択項目 (PROGRAMMABLE OPTIONS) 表 A-24. Shock on T Induction ( ショックオン T 誘発 ) パラメータ プログラマブル数値 標準設定値 Shock ( ショック ) (J) ( 蓄電エネルギ ) J ( 許容範囲 0.1J で +150/-60% 0.3J で ± 60% 0.6~3J で ± 40% 5~36J で ± 20% 41J で ± 10%) Number of S1 Pulses (S1 パルス数 ) S1 Interval (S1 間隔 ) (ms) Coupling Interval ( カップリングインターバル ) (ms) SYNC ( 同期 ) 表 A-25. Sensor Trending ( センサトレンディング ) パラメータ プログラマブル数値 標準設定値 Recording Method ( 記録方式 ) Beat To Beat ( 心拍ごと ) Off 30 Second 30 Second Average (30 秒平均 ) Average (30 秒平均 ) Data Storage( データ保存 ) Continuous ( 連続的 ) Fixed ( 固定 ) Continuous ( 連続的 ) 表 A-26. Backup EP Test ( バックアップ EP テスト ) パラメータ プログラマブル数値 標準設定値 Backup Pacing Mode ( バックアップペーシングモード ) a Off On On Backup Pacing Lower Rate Limit ( バックアップペーシ ( 許容範囲 ± 5ms) ング下限レート ) a b (min -1 ) Backup Pacing RV Refractory ( バックアップペーシング右心室不応期 ) a b (ms) ( 許容範囲 ± 5ms) Backup Pacing Ventricular Pacing Chamber ( バック BiV ( プログラム不可 ) BiV アップペーシング心室ペーシング部位 ) a EP Test Pacing Outputs Atrial Amplitude (EP テストペーシング出力心房振幅 ) ( 心房でのテスト時 ) (V) EP Test Pacing Outputs RV Amplitude (EP テストペーシング出力右心室振幅 ) (V) EP Test Pacing Outputs LV Amplitude (EP テストペーシング出力左心室振幅 ) (V) EP Test Pacing Outputs Atrial Pulse Width (EP テストペーシング出力心房パルス幅 ) ( 心房でのテスト時 ) (ms) EP Test Pacing Outputs RV Pulse Width (EP テストペーシング出力右心室パルス幅 ) (ms) EP Test Pacing Outputs LV Pulse Width (EP テストペーシング出力左心室パルス幅 ) (ms) Off Off Off a. このパラメータはテストを心房で実施する場合だけ有効である b. プログラムされた Normal Brady ( 通常徐脈 ) 値は標準値として利用される 表 A-27. PES (Programmed Electrical Stimulation ( プログラム電気刺激 )) 5.0 ( 許容範囲 ± 15% または 100mV のいずれか大きい方 ) 7.5 ( 許容範囲 ± 15% または 100mV のいずれか大きい方 ) 7.5 ( 許容範囲 ± 15% または 100mV のいずれか大きい方 ) ( 許容範囲 < 1.8ms で ± 0.03ms 1.8ms で ± 0.08ms) ( 許容範囲 < 1.8ms で ± 0.03ms 1.8ms で ± 0.08ms) ( 許容範囲 < 1.8ms で ± 0.03ms 1.8ms で ± 0.08ms) パラメータ a プログラマブル数値標準設定値 Number of S1 Intervals(pulses) (S1 間隔 ( パルス ) 数 ) S2 Decrement (S2 短縮 ) (ms) S1 Interval (S1 間隔 ) (ms) ( 許容範囲 ± 5ms) S2 Interval (S2 間隔 ) (ms) Off ( 許容範囲 ± 5ms)
215 プログラム選択項目 (PROGRAMMABLE OPTIONS) A-15 表 A-27. PES (Programmed Electrical Stimulation ( プログラム電気刺激 )) ( 続き ) パラメータ a プログラマブル数値 標準設定値 S3 Interval (S3 間隔 ) (ms) Off Off ( 許容範囲 ± 5ms) S4 Interval (S4 間隔 ) (ms) Off Off ( 許容範囲 ± 5ms) S5 Interval (S5 間隔 ) (ms) Off Off ( 許容範囲 ± 5ms) a. プログラマのコマンドによって心房または心室に適用される
216 A-16 プログラム選択項目 (PROGRAMMABLE OPTIONS)
217 B-1 医療機器の図記号 (SYMBOLS ON PACKAGING) 付録 B 医療機器の図記号 (Symbols on Packaging) 以下の図記号は 包装とラベルに使用されている ( 表 B-1 " 医療機器の図記号 ") 表 B-1. 医療機器の図記号 図記号 概要 カタログ番号 同梱物 パルスジェネレータ トルクレンチ 印刷物 製造番号 使用期限 ロット番号 製造日 非電離放射線 エチレンオキサイドガス滅菌済 再滅菌禁止 再使用禁止 包装破損時使用不可 高電圧注意 取扱説明書を参照のこと 温度制限 マークの使用を許可する認証団体 ID の入った 適合機器を示す CE マーク
218 B-2 医療機器の図記号 (SYMBOLS ON PACKAGING) 表 B-1. 医療機器の図記号 ( 続き ) 図記号 概要 使用制限のある無線機器に対する RTTE 認証 ここにテレメトリワンドを置く ここから開ける 欧州共同体での指定販売業者 製造業者 供給業者コードが記載された C-Tick マーク オーストラリア通信メディア庁 (ACMA) RCM マーク ニュージーランド周波数スペクトル管理課 (RSM) 規制コンプライアンスマーク オーストラリアスポンサー住所 MR Conditional CRT-D RA RV LV ICD RA RV ICD RV コーティングなしの医療機器 RF テレメトリ
<4D F736F F D2091E63689F18D758F4B89EF8EBF96E289F1939A8F572E646F6378>
 第 6 回業界指定講習会における質問票に対する回答集 本回答集は 10/27-28( 東京 ) にて開催されました 第 6 回 CDR 認定取得 を目指すための 業界指定講習会 において 配布テキストの正誤表及び受講者から寄せられた質問事項に対して 当日の各講師から回答頂いたものをまとめたものです 但し 一部のご質問の回答が未だ受領できていないものがあることをご了承ください 配布テキスト正誤表 テキスト
第 6 回業界指定講習会における質問票に対する回答集 本回答集は 10/27-28( 東京 ) にて開催されました 第 6 回 CDR 認定取得 を目指すための 業界指定講習会 において 配布テキストの正誤表及び受講者から寄せられた質問事項に対して 当日の各講師から回答頂いたものをまとめたものです 但し 一部のご質問の回答が未だ受領できていないものがあることをご了承ください 配布テキスト正誤表 テキスト
JA_ACL_LATITUDE_NXT_Alerts_ docx
 A Closer Look 概要 ボストン サイエンティフィックの LATITUDE NXT 患者管理システムは 患者の自宅に設置したコミュニケータを用いて 医師が患者やデバイス情報を定期的にモニターできます 医師は この情報を LATITUDE NXT ウェブサイト 1 上で確認し 来院診療を補うことができます LATITUDE NXT システムは さまざまな状況に対してアラートを発生します アラートは
A Closer Look 概要 ボストン サイエンティフィックの LATITUDE NXT 患者管理システムは 患者の自宅に設置したコミュニケータを用いて 医師が患者やデバイス情報を定期的にモニターできます 医師は この情報を LATITUDE NXT ウェブサイト 1 上で確認し 来院診療を補うことができます LATITUDE NXT システムは さまざまな状況に対してアラートを発生します アラートは
セットアップユーティリティユーザガイド
 セットアップユーティリティユーザガイド Copyright 2007, 2008 Hewlett-Packard Development Company, L.P. Windows は米国 Microsoft Corporation の米国およびその他の国における登録商標です 本書の内容は 将来予告なしに変更されることがあります HP 製品およびサービスに関する保証は 当該製品およびサービスに付属の保証規定に明示的に記載されているものに限られます
セットアップユーティリティユーザガイド Copyright 2007, 2008 Hewlett-Packard Development Company, L.P. Windows は米国 Microsoft Corporation の米国およびその他の国における登録商標です 本書の内容は 将来予告なしに変更されることがあります HP 製品およびサービスに関する保証は 当該製品およびサービスに付属の保証規定に明示的に記載されているものに限られます
SAC (Jap).indd
 取扱説明書 機器を使用する前に本マニュアルを十分にお読みください また 以後も参照できるよう保管してください バージョン 1.7 目次 目次 について...3 ご使用になる前に...3 インストール手順...4 ログイン...6 マネージメントソフトウェアプログラムの初期画面... 7 プロジェクタの検索...9 グループの設定... 11 グループ情報画面... 12 グループの削除... 13
取扱説明書 機器を使用する前に本マニュアルを十分にお読みください また 以後も参照できるよう保管してください バージョン 1.7 目次 目次 について...3 ご使用になる前に...3 インストール手順...4 ログイン...6 マネージメントソフトウェアプログラムの初期画面... 7 プロジェクタの検索...9 グループの設定... 11 グループ情報画面... 12 グループの削除... 13
電話機の設定の変更方法
 サウンド設定 音量レベル 表示オプション およびキーパッド設定を調整することによって ワイヤレス IP 電話を個人設定できます 設定メニューからネットワークプロファイルを表示することもできます 呼出音のカスタマイズ 回線ごとに呼出音の種類を選択することによって電話機をカスタマイズできます 各回線の呼出音設定を表示する 1. > [ 電話の設定 (Phone Settings)] > [ サウンド設定
サウンド設定 音量レベル 表示オプション およびキーパッド設定を調整することによって ワイヤレス IP 電話を個人設定できます 設定メニューからネットワークプロファイルを表示することもできます 呼出音のカスタマイズ 回線ごとに呼出音の種類を選択することによって電話機をカスタマイズできます 各回線の呼出音設定を表示する 1. > [ 電話の設定 (Phone Settings)] > [ サウンド設定
【最新版】定期報告タイプなんついWEBマニュアル _pptx
 なんつい WEB 版簡易マニュアル ( 定期報告タイプ ) 2017/12/13 更新 Copyright 2017 upr Corporation All Rights Reserved 1 0. なんついをついをご利用になる前に < お手持ちの PC を使用しての位置履歴取得 > 1. ログイン画面からログインする 2. メニューの中で使用しないもの 3. 移動履歴を調べる
なんつい WEB 版簡易マニュアル ( 定期報告タイプ ) 2017/12/13 更新 Copyright 2017 upr Corporation All Rights Reserved 1 0. なんついをついをご利用になる前に < お手持ちの PC を使用しての位置履歴取得 > 1. ログイン画面からログインする 2. メニューの中で使用しないもの 3. 移動履歴を調べる
<4D F736F F F696E74202D CB4967B2D8F6F93FC8AC48E8B8D9E F8E9E8C9F8DF5817A D C882F182C282A C520837D836A B2E707074>
 なんつい WEB 版簡易マニュアル ( 随時検索タイプ ) 2013/1/11 更新 1 URL ログイン名 パスワード < お手持ちのパソコンで位置情報を確認する > 1URL 2 ログイン名 3 パスワード https://loc.tliserv.co.jp/upr/user/login.do?svc= < お手持ちの携帯電話 PHS で位置情報を確認する > 4URL https://loc.tliserv.co.jp/upr/ktai/top.do?svc=
なんつい WEB 版簡易マニュアル ( 随時検索タイプ ) 2013/1/11 更新 1 URL ログイン名 パスワード < お手持ちのパソコンで位置情報を確認する > 1URL 2 ログイン名 3 パスワード https://loc.tliserv.co.jp/upr/user/login.do?svc= < お手持ちの携帯電話 PHS で位置情報を確認する > 4URL https://loc.tliserv.co.jp/upr/ktai/top.do?svc=
Flash Loader
 J MA1309-A プロジェクターファームウェア更新ガイド 本書はお読みになった後も大切に保管してください 本書の最新版は下記ウェブサイトに公開されております http://world.casio.com/manual/projector/ Microsoft Windows Windows Vistaは米国 Microsoft Corporationの米国およびその他の国における登録商標または商標です
J MA1309-A プロジェクターファームウェア更新ガイド 本書はお読みになった後も大切に保管してください 本書の最新版は下記ウェブサイトに公開されております http://world.casio.com/manual/projector/ Microsoft Windows Windows Vistaは米国 Microsoft Corporationの米国およびその他の国における登録商標または商標です
[DS50-N A] BIOS マニュアル BIOS セットアップユーティリティとは BIOS セットアップユーティリティとは BIOS の設定を確認 変更するためのツールです セットアップユーティリティは 本体に内蔵されているマザーボード上のフラッシュメモリーに格納されています このユ
![[DS50-N A] BIOS マニュアル BIOS セットアップユーティリティとは BIOS セットアップユーティリティとは BIOS の設定を確認 変更するためのツールです セットアップユーティリティは 本体に内蔵されているマザーボード上のフラッシュメモリーに格納されています このユ [DS50-N A] BIOS マニュアル BIOS セットアップユーティリティとは BIOS セットアップユーティリティとは BIOS の設定を確認 変更するためのツールです セットアップユーティリティは 本体に内蔵されているマザーボード上のフラッシュメモリーに格納されています このユ](/thumbs/96/128966955.jpg) BIOS マニュアル BIOS セットアップユーティリティとは BIOS セットアップユーティリティとは BIOS の設定を確認 変更するためのツールです セットアップユーティリティは 本体に内蔵されているマザーボード上のフラッシュメモリーに格納されています このユーティリティで定義される設定情報は チップセット上の CMOS RAM と呼ばれる特殊な領域に格納 されます この設定情報は マザーボードに搭載されているバックアップ電池により保存されます
BIOS マニュアル BIOS セットアップユーティリティとは BIOS セットアップユーティリティとは BIOS の設定を確認 変更するためのツールです セットアップユーティリティは 本体に内蔵されているマザーボード上のフラッシュメモリーに格納されています このユーティリティで定義される設定情報は チップセット上の CMOS RAM と呼ばれる特殊な領域に格納 されます この設定情報は マザーボードに搭載されているバックアップ電池により保存されます
MMO ゲームパッド JC-DUX60BK ドライバー設定ガイド このドライバー設定ガイドは JC-DUX60BK に付属のドライバーを使った 各ボタンやスティックへの機能割り当てや連射の設定などの操作について説明しています ドライバーのインストール方法については JC-DUX60BK に付属のユー
 MMO ゲームパッド JC-DUX60BK ドライバー設定ガイド このドライバー設定ガイドは JC-DUX60BK に付属のドライバーを使った 各ボタンやスティックへの機能割り当てや連射の設定などの操作について説明しています ドライバーのインストール方法については JC-DUX60BK に付属のユーザーズマニュアルをご覧ください このドライバー設定ガイドは Windows 10 の画面で説明しています
MMO ゲームパッド JC-DUX60BK ドライバー設定ガイド このドライバー設定ガイドは JC-DUX60BK に付属のドライバーを使った 各ボタンやスティックへの機能割り当てや連射の設定などの操作について説明しています ドライバーのインストール方法については JC-DUX60BK に付属のユーザーズマニュアルをご覧ください このドライバー設定ガイドは Windows 10 の画面で説明しています
生存確認調査ツール
 Hos-CanR.0 独自項目運用マニュアル FileMaker pro を使用 登録作業者用 Ver. バージョン改訂日付改訂内容 Ver. 00//5 初版 Ver. 0// FileMaker Pro の動作確認の追加 はじめに 本マニュアルについて Hos-CanR.0 院内がん登録システム ( 以降は Hos-CanR.0 と記述します ) では 独自項目の作成 登録 サポートはなくなり
Hos-CanR.0 独自項目運用マニュアル FileMaker pro を使用 登録作業者用 Ver. バージョン改訂日付改訂内容 Ver. 00//5 初版 Ver. 0// FileMaker Pro の動作確認の追加 はじめに 本マニュアルについて Hos-CanR.0 院内がん登録システム ( 以降は Hos-CanR.0 と記述します ) では 独自項目の作成 登録 サポートはなくなり
PowerTyper マイクロコードダウンロード手順
 必ずお読みください Interface Card 用マイクロコードを Ver 1.3.0 をVer 1.3.1 以降に変更する場合 または Ver 1.4.5 以前のマイクロコードを Ver 1.5.0 以降に変更する場合 ダウンロード前後に必ず以下の作業を行ってください ( バージョンは Webブラウザ上または付属ソフトウェア Print Manager のSystem Status 上で確認できます
必ずお読みください Interface Card 用マイクロコードを Ver 1.3.0 をVer 1.3.1 以降に変更する場合 または Ver 1.4.5 以前のマイクロコードを Ver 1.5.0 以降に変更する場合 ダウンロード前後に必ず以下の作業を行ってください ( バージョンは Webブラウザ上または付属ソフトウェア Print Manager のSystem Status 上で確認できます
Microsoft Word - Orbitrapシリーズ_停止と起動
 装置の停止と起動 装置の停止 1. PC のシャットダウンをしてください ( 注 )PC のシャットダウンは 正しく行わないと故障の原因になります Windows XP の場合 Windows XP ウィンドウ左下の [ スタート ] ボタンをクリック後 [Turn Off Computer] をクリックして下さい ダイアログが現れたら [Turn Off] ボタンをクリックし [ Yes] をクリックします
装置の停止と起動 装置の停止 1. PC のシャットダウンをしてください ( 注 )PC のシャットダウンは 正しく行わないと故障の原因になります Windows XP の場合 Windows XP ウィンドウ左下の [ スタート ] ボタンをクリック後 [Turn Off Computer] をクリックして下さい ダイアログが現れたら [Turn Off] ボタンをクリックし [ Yes] をクリックします
Microsoft Word - ETDオプション付Orbitrap_停止と起動
 装置の停止と起動 装置の停止 1. PC のシャットダウンをしてください ( 注 )PC のシャットダウンは 正しく行わないと故障の原因になります Windows 7 ウィンドウの左下の ボタンをクリックして下さい Shut Down をクリックして下さい OS が自動シャットダウンします 装置のスイッチの位置 ( 装置右側面 ) ベイクアウトパネル LTQ スイッチ Orbitrap スイッチ ロータリーポンプ
装置の停止と起動 装置の停止 1. PC のシャットダウンをしてください ( 注 )PC のシャットダウンは 正しく行わないと故障の原因になります Windows 7 ウィンドウの左下の ボタンをクリックして下さい Shut Down をクリックして下さい OS が自動シャットダウンします 装置のスイッチの位置 ( 装置右側面 ) ベイクアウトパネル LTQ スイッチ Orbitrap スイッチ ロータリーポンプ
アラートの使用
 CHAPTER 7 この章は 次の項で構成されています (P.7-2) アラートプロパティの設定 (P.7-4) アラートの一時停止 (P.7-6) アラート通知用電子メールの設定 (P.7-7) アラートアクションの設定 (P.7-7) 7-1 次のを実行して [Alert Central] へのアクセス アラート情報のソート アラートの有効化 無効化 削除 アラートのクリア アラートの詳細の表示などのタスクを実行できます
CHAPTER 7 この章は 次の項で構成されています (P.7-2) アラートプロパティの設定 (P.7-4) アラートの一時停止 (P.7-6) アラート通知用電子メールの設定 (P.7-7) アラートアクションの設定 (P.7-7) 7-1 次のを実行して [Alert Central] へのアクセス アラート情報のソート アラートの有効化 無効化 削除 アラートのクリア アラートの詳細の表示などのタスクを実行できます
Copyright 2007, 2008 Hewlett-Packard Development Company, L.P. Windows は米国 Microsoft Corporation の米国およびその他の国における登録商標です 本書の内容は 将来予告なしに変更されることがあります HP 製
 バックアップおよび復元ユーザガイド Copyright 2007, 2008 Hewlett-Packard Development Company, L.P. Windows は米国 Microsoft Corporation の米国およびその他の国における登録商標です 本書の内容は 将来予告なしに変更されることがあります HP 製品およびサービスに対する保証は 当該製品およびサービスに付属の保証規定に明示的に記載されているものに限られます
バックアップおよび復元ユーザガイド Copyright 2007, 2008 Hewlett-Packard Development Company, L.P. Windows は米国 Microsoft Corporation の米国およびその他の国における登録商標です 本書の内容は 将来予告なしに変更されることがあります HP 製品およびサービスに対する保証は 当該製品およびサービスに付属の保証規定に明示的に記載されているものに限られます
エンドポイント濁度測定装置 LT-16 取扱説明書
 エンドポイント濁度測定装置 LT-16 LT-16 Manager マニュアル ( 簡易マニュアル Version 2.0) LT-16 Manager のインストール LT-16 Manager は添付の CD に内蔵されています LT-16 Manager は Windows 7 Windows 8 において動作確認をしております ( 以下の図は Windows 8 使用時の表示図面です ) ただし
エンドポイント濁度測定装置 LT-16 LT-16 Manager マニュアル ( 簡易マニュアル Version 2.0) LT-16 Manager のインストール LT-16 Manager は添付の CD に内蔵されています LT-16 Manager は Windows 7 Windows 8 において動作確認をしております ( 以下の図は Windows 8 使用時の表示図面です ) ただし
Microsoft Word - DS50-N A.doc
 BIOS マニュアル BIOS セットアップユーティリティとは BIOS セットアップユーティリティとは BIOS の設定を確認 変更するためのツールです セットアップユーティリティは 本体に内蔵されているマザーボード上のフラッシュメモリーに格納されています このユーティリティで定義される設定情報は CMOS RAM と呼ばれる特殊な領域に格納されます この設定情報は マザーボードに搭載されているバックアップ電池により保存され
BIOS マニュアル BIOS セットアップユーティリティとは BIOS セットアップユーティリティとは BIOS の設定を確認 変更するためのツールです セットアップユーティリティは 本体に内蔵されているマザーボード上のフラッシュメモリーに格納されています このユーティリティで定義される設定情報は CMOS RAM と呼ばれる特殊な領域に格納されます この設定情報は マザーボードに搭載されているバックアップ電池により保存され
改版履歴 版数 改版日付 改版内容 /03/14 新規作成 2013/03まで製品サイトで公開していた WebSAM DeploymentManager Ver6.1 SQL Server 2012 製品版のデータベース構築手順書 ( 第 1 版 ) を本 書に統合しました 2
 第 1 版 改版履歴 版数 改版日付 改版内容 1 2013/03/14 新規作成 2013/03まで製品サイトで公開していた WebSAM DeploymentManager Ver6.1 SQL Server 2012 製品版のデータベース構築手順書 ( 第 1 版 ) を本 書に統合しました 2 目次 1. 使用しているデータベース (DPMDBI インスタンス ) を SQL Server
第 1 版 改版履歴 版数 改版日付 改版内容 1 2013/03/14 新規作成 2013/03まで製品サイトで公開していた WebSAM DeploymentManager Ver6.1 SQL Server 2012 製品版のデータベース構築手順書 ( 第 1 版 ) を本 書に統合しました 2 目次 1. 使用しているデータベース (DPMDBI インスタンス ) を SQL Server
MS916/MS926 照合機能の操作方法 Ver.4 照合モード (Data Validation) では 1 対 1 1 対 N および LookUp テーブル参照によるバーコードの照合を行います 照合したバーコードは一致したデータのみをホストに送信またはメモリに保存します 照合機能の設定手順
 MS916/MS926 照合機能の操作方法 Ver.4 照合モード (Data Validation) では 1 対 1 1 対 N および LookUp テーブル参照によるバーコードの照合を行います 照合したバーコードは一致したデータのみをホストに送信またはメモリに保存します 照合機能の設定手順 (1) 画面起動 [ トリガーボタン ] を 2 秒間長押しして電源を入れ 本体側面の
MS916/MS926 照合機能の操作方法 Ver.4 照合モード (Data Validation) では 1 対 1 1 対 N および LookUp テーブル参照によるバーコードの照合を行います 照合したバーコードは一致したデータのみをホストに送信またはメモリに保存します 照合機能の設定手順 (1) 画面起動 [ トリガーボタン ] を 2 秒間長押しして電源を入れ 本体側面の
PowerPoint プレゼンテーション
 環境設定 (IE11 Edge)(Edge は 国内 + 国外版 国内外 + 翻訳版 のみ ) SRPARTNER では印刷 ダウンロードなどに ActiveX アドオンを使用しており ログイン時にインストールメッセージが表示されます ご使用端末に初期設定いただく必要がございます 以下記載の設定を実施し 設定変更を行ってください 1. 保護モードの解除 1[ コントロールパネル ]-[ インタ -
環境設定 (IE11 Edge)(Edge は 国内 + 国外版 国内外 + 翻訳版 のみ ) SRPARTNER では印刷 ダウンロードなどに ActiveX アドオンを使用しており ログイン時にインストールメッセージが表示されます ご使用端末に初期設定いただく必要がございます 以下記載の設定を実施し 設定変更を行ってください 1. 保護モードの解除 1[ コントロールパネル ]-[ インタ -
<4D F736F F D F8E FEE95F1836C F8EE88F878F F88979D8BC68ED2976C A2E646F63>
 さんぱいくん への情報登録方法 1. まず http://www2.sanpainet.or.jp にアクセスします 産廃情報ネット http://www.sanpainet.or.jp からもリンクをたどることができます 2. メニュー画面情報を公表する公表項目セットデータの新規登録 編集や公表 公表停止の設定を行なうことができます 処理業者データ登録 変更 をクリック 3. ログインする処理業者向けのログイン画面が表示されます
さんぱいくん への情報登録方法 1. まず http://www2.sanpainet.or.jp にアクセスします 産廃情報ネット http://www.sanpainet.or.jp からもリンクをたどることができます 2. メニュー画面情報を公表する公表項目セットデータの新規登録 編集や公表 公表停止の設定を行なうことができます 処理業者データ登録 変更 をクリック 3. ログインする処理業者向けのログイン画面が表示されます
ユーザーズガイド Brother Meter Read Tool JPN Version 0
 ユーザーズガイド Brother Meter Read Tool JPN Version 0 著作権 Copyright 2017 Brother Industries, Ltd. All rights reserved. 本書の情報は予告なく変更されることがあります 本書に記載されているソフトウェアは 使用許諾契約書に基づいて提供されます 本ソフトウェアは 使用許諾契約書に従う場合に限り 使用または複製することができます
ユーザーズガイド Brother Meter Read Tool JPN Version 0 著作権 Copyright 2017 Brother Industries, Ltd. All rights reserved. 本書の情報は予告なく変更されることがあります 本書に記載されているソフトウェアは 使用許諾契約書に基づいて提供されます 本ソフトウェアは 使用許諾契約書に従う場合に限り 使用または複製することができます
症状原因対処方法 電源が入らない 電源が入ると ブザー 音が 1 回 ピ と鳴った あと Cyclops 本体の中 央の LED が緑または赤 に 1 回点滅します 充電されない 正常に充電できている 場合 Cyclops 本体の左 側の LED が赤点灯し 満充電で緑点灯しま す 電源が切れる 故
 症状原因対処方法 電源が入らない 電源が入ると ブザー 音が 1 回 ピ と鳴った あと Cyclops 本体の中 央の LED が緑または赤 に 1 回点滅します 充電されない 正常に充電できている 場合 Cyclops 本体の左 側の LED が赤点灯し 満充電で緑点灯しま す 電源が切れる 故障かなと思ったら スキャンキーを長押ししてい ない バッテリーの充電切れ Cyclops 本体の一時的な不具
症状原因対処方法 電源が入らない 電源が入ると ブザー 音が 1 回 ピ と鳴った あと Cyclops 本体の中 央の LED が緑または赤 に 1 回点滅します 充電されない 正常に充電できている 場合 Cyclops 本体の左 側の LED が赤点灯し 満充電で緑点灯しま す 電源が切れる 故障かなと思ったら スキャンキーを長押ししてい ない バッテリーの充電切れ Cyclops 本体の一時的な不具
スライド 1
 Multimeter Version 1. 3. 3 簡易取扱説明書 2009 年 9 月 9 日 この簡易説明書は Multimeter Version 1. 3. 3 ( 以後 IntuiLink) の簡易説明書です サポートしておりますマルチメータは 34401A, 34405A, 34410A, 34411A, L4411A, 34420A です IntuiLink Multimeter は
Multimeter Version 1. 3. 3 簡易取扱説明書 2009 年 9 月 9 日 この簡易説明書は Multimeter Version 1. 3. 3 ( 以後 IntuiLink) の簡易説明書です サポートしておりますマルチメータは 34401A, 34405A, 34410A, 34411A, L4411A, 34420A です IntuiLink Multimeter は
ネットワーク設定(RDS XM BOX編)マニュアルVer.1.0
 オールインワンクラウド管理デジタルサイネージサービス V1.0.0 デジタルクルーズ株式会社 目次 はじめに... 3 1. 共通事項 1.1 事前準備... 4 1.2 電源 ON/OFF/ スタンバイの方法... 7 1.3 ホーム画面の表示方法... 8 2. 有線 LAN 設定... 9 3. 無線 LAN 設定... 11 4. プロキシ設定... 15 5. ディスプレイ設定... 18
オールインワンクラウド管理デジタルサイネージサービス V1.0.0 デジタルクルーズ株式会社 目次 はじめに... 3 1. 共通事項 1.1 事前準備... 4 1.2 電源 ON/OFF/ スタンバイの方法... 7 1.3 ホーム画面の表示方法... 8 2. 有線 LAN 設定... 9 3. 無線 LAN 設定... 11 4. プロキシ設定... 15 5. ディスプレイ設定... 18
Web ブラウザー編 ログイン フォルダーの作成 文書のアップロード 文書のダウンロード フォルダー / 文書の削除 文書公開 文書受け取り チェックアウト チェックイン ( ロック解除 ) ログアウト STEP 1 : ログイン 1 ご利用開始のお知らせ メールに記載されている URL から オン
 STEP : ご利用開始のお知らせ メールに記載されている URL から オンラインサービス 画面にアクセス https://workingfolder.fujixerox.co.jp/web/xxxxxxx/ XXXXXXX にはお客様のキャビネット ID が入ります 事前に設定しているお客様のユーザー ID/ パスワードを入力 ボタンをクリック 5 回入力を間違えるとロックされできなくなります
STEP : ご利用開始のお知らせ メールに記載されている URL から オンラインサービス 画面にアクセス https://workingfolder.fujixerox.co.jp/web/xxxxxxx/ XXXXXXX にはお客様のキャビネット ID が入ります 事前に設定しているお客様のユーザー ID/ パスワードを入力 ボタンをクリック 5 回入力を間違えるとロックされできなくなります
Microsoft Word A.doc
 *2017 年 10 月 ( 第 2 版 ) 承認番号 :22900BZX00087000 2017 年 3 月 ( 第 1 版 ) 再使用禁止 機械器具 7 内臓機能代用器 高度管理医療機器 除細動機能付植込み型両心室ペーシングパルスジェネレータ 70514000 RESONATE CRT-D シリーズ 警告 1. MRI 検査について 1) MRI 検査は 関連学会の定める施設基準を満たす施設で
*2017 年 10 月 ( 第 2 版 ) 承認番号 :22900BZX00087000 2017 年 3 月 ( 第 1 版 ) 再使用禁止 機械器具 7 内臓機能代用器 高度管理医療機器 除細動機能付植込み型両心室ペーシングパルスジェネレータ 70514000 RESONATE CRT-D シリーズ 警告 1. MRI 検査について 1) MRI 検査は 関連学会の定める施設基準を満たす施設で
S-maqs利用の手引きver1.0
 関西大学 1 S-maqs [ Smart mobile attendance- and quiz-taking system (= スマートケータイ出席確認 小テスト実 施システム )] は 学生が所持する携帯電話を利用し 従来の IC カード型端末 ( クリッカ ) と同じ操作を 可能にするシステムです 特徴 CEAS/Sakai システムで教材を作成 管理 S-maqs で実施する小テスト
関西大学 1 S-maqs [ Smart mobile attendance- and quiz-taking system (= スマートケータイ出席確認 小テスト実 施システム )] は 学生が所持する携帯電話を利用し 従来の IC カード型端末 ( クリッカ ) と同じ操作を 可能にするシステムです 特徴 CEAS/Sakai システムで教材を作成 管理 S-maqs で実施する小テスト
 みえる RSSI(iOS 版 ) アプリ操作説明書 版数発行日改定内容 第 1 版 2018 年 4 月 25 日初版発行 株式会社ヌマタ R&D 1/19 1. 目次 2. みえる RSSI とは?... 3 3. 使用準備... 4 4. アプリ操作 1( 接続対象デバイスの設定 )... 5 5. アプリ操作 2( 測定 )... 6 6. アプリ操作 3( ログの確認 )... 12 7.
みえる RSSI(iOS 版 ) アプリ操作説明書 版数発行日改定内容 第 1 版 2018 年 4 月 25 日初版発行 株式会社ヌマタ R&D 1/19 1. 目次 2. みえる RSSI とは?... 3 3. 使用準備... 4 4. アプリ操作 1( 接続対象デバイスの設定 )... 5 5. アプリ操作 2( 測定 )... 6 6. アプリ操作 3( ログの確認 )... 12 7.
ディエンベディングとは冶具やケーブルによる観測信号の劣化を S パラメータデータを利用して計算により補正する TX 冶具ケーブル 被測定物の出力 De-Embedding 冶具 ケーブル等の影響を受けた波形 冶具 ケーブル等の S パラメータデータ TX 被測定物の出力 冶具 ケーブル等の影響のない
 Keysight Technologies を使用した De-Embedding 2016.4.27 キーサイト テクノロジー計測お客様窓口 ディエンベディングとは冶具やケーブルによる観測信号の劣化を S パラメータデータを利用して計算により補正する TX 冶具ケーブル 被測定物の出力 De-Embedding 冶具 ケーブル等の影響を受けた波形 冶具 ケーブル等の S パラメータデータ TX 被測定物の出力
Keysight Technologies を使用した De-Embedding 2016.4.27 キーサイト テクノロジー計測お客様窓口 ディエンベディングとは冶具やケーブルによる観測信号の劣化を S パラメータデータを利用して計算により補正する TX 冶具ケーブル 被測定物の出力 De-Embedding 冶具 ケーブル等の影響を受けた波形 冶具 ケーブル等の S パラメータデータ TX 被測定物の出力
FC4510HT2 インストールマニュアル(ダウンロード編)
 FC4510HT2 インストールマニュアル ( ダウンロード編 ) 第 2.1 版 はじめに 本書は 富士通株式会社から提供されている手動式非接触型 IC カードリーダライタ FC4510HT2 のドライバ ファームウェアの更新について記載されたものです 現在お使いの IC カードリーダライタの形状を見て富士通株式会社から提供されたものであることを確認してください 新ドライバをインストールし 最後にICカードリーダライタを
FC4510HT2 インストールマニュアル ( ダウンロード編 ) 第 2.1 版 はじめに 本書は 富士通株式会社から提供されている手動式非接触型 IC カードリーダライタ FC4510HT2 のドライバ ファームウェアの更新について記載されたものです 現在お使いの IC カードリーダライタの形状を見て富士通株式会社から提供されたものであることを確認してください 新ドライバをインストールし 最後にICカードリーダライタを
ファイル メニューのコマンド
 CHAPTER43 次のオプションは Cisco Configuration Professional(Cisco CP) の [ ファイル ] メニューから利用できます 実行コンフィギュレーションを PC に保存 ルータの実行コンフィギュレーションファイルを PC 上のテキストファイルに保存します 43-1 設定をルータに配信する 第 43 章 設定をルータに配信する このウィンドウでは Cisco
CHAPTER43 次のオプションは Cisco Configuration Professional(Cisco CP) の [ ファイル ] メニューから利用できます 実行コンフィギュレーションを PC に保存 ルータの実行コンフィギュレーションファイルを PC 上のテキストファイルに保存します 43-1 設定をルータに配信する 第 43 章 設定をルータに配信する このウィンドウでは Cisco
Microsoft Word A.doc
 * 2017 年 10 月 ( 第 2 版 ) 承認番号 :22900BZX00086000 2017 年 5 月 ( 第 1 版 ) 機械器具 12 理学診療用器具 再使用禁止 高度管理医療機器自動植込み型除細動器 35852000 ( デュアルチャンバ自動植込み型除細動器 37265000) RESONATE ICD シリーズ (DR) ( 条件付 MRI 対応 ) 警告 1. MRI 検査について
* 2017 年 10 月 ( 第 2 版 ) 承認番号 :22900BZX00086000 2017 年 5 月 ( 第 1 版 ) 機械器具 12 理学診療用器具 再使用禁止 高度管理医療機器自動植込み型除細動器 35852000 ( デュアルチャンバ自動植込み型除細動器 37265000) RESONATE ICD シリーズ (DR) ( 条件付 MRI 対応 ) 警告 1. MRI 検査について
XIMERA(Ver1
 ワイヤレステクノロジ株式会社製 小型無線加速度センサ データ収集用ソフトウエア AccelRealTime Software manual Version 1.0.4 株式会社 ATR-Promotions Copyright 2006 ATR-Promotions,Inc. All rights reserved. 更新履歴 2006 年 9 月 28 日 Version1.0.1 用新規作成 2006
ワイヤレステクノロジ株式会社製 小型無線加速度センサ データ収集用ソフトウエア AccelRealTime Software manual Version 1.0.4 株式会社 ATR-Promotions Copyright 2006 ATR-Promotions,Inc. All rights reserved. 更新履歴 2006 年 9 月 28 日 Version1.0.1 用新規作成 2006
目次 同梱物の確認... 3 フロントベゼル... 4 基本設定... 5 ディスクの再フォーマット... 8 追加情報
 インストールガイド ReadyNAS OS6 ラックマウントストレージ 目次 同梱物の確認... 3 フロントベゼル... 4 基本設定... 5 ディスクの再フォーマット... 8 追加情報...11 2 同梱物の確認 ReadyNAS 本体 ( モデルにより異なります ) フロントベゼル ( 一部のモデルのみ付属 ) 電源コード ( モデルにより異なります ) LAN ケーブル 重要 : ReadyNAS
インストールガイド ReadyNAS OS6 ラックマウントストレージ 目次 同梱物の確認... 3 フロントベゼル... 4 基本設定... 5 ディスクの再フォーマット... 8 追加情報...11 2 同梱物の確認 ReadyNAS 本体 ( モデルにより異なります ) フロントベゼル ( 一部のモデルのみ付属 ) 電源コード ( モデルにより異なります ) LAN ケーブル 重要 : ReadyNAS
Microsoft Word - (171124_v1.30)NTTCom-Jpki_インストールマニュアル.doc
 NTT コミュニケーションズ IC カードリーダライタ ドライバソフト対応 OS 一覧 ドライバソフトインストールマニュアル 2017.11 1. はじめに はじめに ( インストールを開始する前に必ずお読みください ) (1) 本書では NTT コミュニケーションズの IC カードリーダライタをご使用になる場合のドライバソフトのインストール手順を記述しています 製品名 目次 : SCR331CL
NTT コミュニケーションズ IC カードリーダライタ ドライバソフト対応 OS 一覧 ドライバソフトインストールマニュアル 2017.11 1. はじめに はじめに ( インストールを開始する前に必ずお読みください ) (1) 本書では NTT コミュニケーションズの IC カードリーダライタをご使用になる場合のドライバソフトのインストール手順を記述しています 製品名 目次 : SCR331CL
CoughAssist-E70
 カフアシストE70 簡易取扱説明書 呼吸ケア用品 警告 この取扱説明書に記載されている事項は医療手順に優先す るものではありません 注意 適切な作動のために 堅固で平らな場所に設置してください 空気循環の妨げになるようなものを 機器の横および後ろに 置かないでください 正常な作動の為に破損していないフィ ルタを正しく取り付けてください 水滴及び水の浸入の恐れ がある場所では使用しないでください ご使用前に必ず
カフアシストE70 簡易取扱説明書 呼吸ケア用品 警告 この取扱説明書に記載されている事項は医療手順に優先す るものではありません 注意 適切な作動のために 堅固で平らな場所に設置してください 空気循環の妨げになるようなものを 機器の横および後ろに 置かないでください 正常な作動の為に破損していないフィ ルタを正しく取り付けてください 水滴及び水の浸入の恐れ がある場所では使用しないでください ご使用前に必ず
Microsoft Word A.doc
 * 2017 年 10 月 ( 第 2 版 ) 承認番号 :22700BZX00020000 2016 年 3 月 ( 第 1 版 ) 機械器具 7 内臓機能代用器 高度管理医療機器 除細動機能付植込み型両心室ペーシングパルスジェネレータ 70514000 ダイナジェン CRT-D 再使用禁止 ( 条件付 MRI 対応 ) 警告 1. MRI 検査について 1) MRI 検査は 関連学会の定める施設基準を満たす施設で
* 2017 年 10 月 ( 第 2 版 ) 承認番号 :22700BZX00020000 2016 年 3 月 ( 第 1 版 ) 機械器具 7 内臓機能代用器 高度管理医療機器 除細動機能付植込み型両心室ペーシングパルスジェネレータ 70514000 ダイナジェン CRT-D 再使用禁止 ( 条件付 MRI 対応 ) 警告 1. MRI 検査について 1) MRI 検査は 関連学会の定める施設基準を満たす施設で
植込みデバイス(ペースメーカ,ICD,CRTなど)
 人工臓器 最近の進歩 ICD CRT Masamitsu ADACHI 1. はじめに 1958 Ake Senning 50 2. 植込みデバイスの種類 1) 心臓ペースメーカ 2 7 0.5 著者連絡先 683-8605 1-8-1 E-mail. adachi@saninh.rofuku.go.jp 図 1 2) 植込型除細動器 (Implantable Cardioverter Defibrillator:
人工臓器 最近の進歩 ICD CRT Masamitsu ADACHI 1. はじめに 1958 Ake Senning 50 2. 植込みデバイスの種類 1) 心臓ペースメーカ 2 7 0.5 著者連絡先 683-8605 1-8-1 E-mail. adachi@saninh.rofuku.go.jp 図 1 2) 植込型除細動器 (Implantable Cardioverter Defibrillator:
建築業務管理システム 補足マニュアル Internet Explorer11 設定ガイド (Windows10 用 )
 建築業務管理システム 補足マニュアル (Windows10 用 ) 目次 目次 はじめに 1 Internet Explorer11 とは? 1 1. 設定を行なう前にご確認ください 2 OS の確認方法 2 2. ブラウザの設定を行なう 3 Internet Explorer11 の起動方法について 3 アドレスバーの設定を行なう 5 SSL3.0 を無効化する 設定を行なう 8 Adobe Reader
建築業務管理システム 補足マニュアル (Windows10 用 ) 目次 目次 はじめに 1 Internet Explorer11 とは? 1 1. 設定を行なう前にご確認ください 2 OS の確認方法 2 2. ブラウザの設定を行なう 3 Internet Explorer11 の起動方法について 3 アドレスバーの設定を行なう 5 SSL3.0 を無効化する 設定を行なう 8 Adobe Reader
1. ネットワーク経由でダウンロードする場合の注意事項 ダウンロード作業における確認事項 PC 上にファイアウォールの設定がされている場合は 必ずファイアウォールを無効にしてください また ウイルス検知ソフトウェアが起動している場合は 一旦その機能を無効にしてください プリンターは必ず停止状態 (
 ファームウェアのダウンロード手順 概要 機能変更や修正のために プリンターを制御するファームウェアを PC から変更することが可能です ファームウェアはホームページ (http://www.jbat.co.jp) から入手可能です ファームウェアは プリンター本体制御用のファームウェアと Interface Card 用ファームウェアの 2 種類で それぞれ独自にダウンロード可能です プリンター本体制御用のファームウェアは
ファームウェアのダウンロード手順 概要 機能変更や修正のために プリンターを制御するファームウェアを PC から変更することが可能です ファームウェアはホームページ (http://www.jbat.co.jp) から入手可能です ファームウェアは プリンター本体制御用のファームウェアと Interface Card 用ファームウェアの 2 種類で それぞれ独自にダウンロード可能です プリンター本体制御用のファームウェアは
Microsoft Word - eRecovery v3-1.doc
 Acer erecovery Management Acer erecovery Management は コンピュータを ハードディスクドライブの隠しパーティション 第二パーティション または光ディスクに保存されている画像から 工場出荷時設定あるいはユーザが設定したシステム設定に復元するための高速で安定した 安全な方法を提供します また Acer erecovery Management は システム設定
Acer erecovery Management Acer erecovery Management は コンピュータを ハードディスクドライブの隠しパーティション 第二パーティション または光ディスクに保存されている画像から 工場出荷時設定あるいはユーザが設定したシステム設定に復元するための高速で安定した 安全な方法を提供します また Acer erecovery Management は システム設定
GenieATM 6300-T / 6200-T シリーズ 1. 基本的な機器オペレーションのために 1-1. 機器への接続 機器への接続方法は 以下の 2 通りがあります シリアルポートを使用してログインする LAN 経由で Telnet または SSH を使用して仮想 Interface からロ
 1. 基本的な機器オペレーションのために 1-1. 機器への接続 機器への接続方法は 以下の 2 通りがあります シリアルポートを使用してログインする LAN 経由で Telnet または SSH を使用して仮想 Interface からログインする 工場出荷時は装置の IP アドレスが設定されていないので Telnet, SSH ではログインできません この資料では シリアルポートを使用する場合の方法を説明します
1. 基本的な機器オペレーションのために 1-1. 機器への接続 機器への接続方法は 以下の 2 通りがあります シリアルポートを使用してログインする LAN 経由で Telnet または SSH を使用して仮想 Interface からログインする 工場出荷時は装置の IP アドレスが設定されていないので Telnet, SSH ではログインできません この資料では シリアルポートを使用する場合の方法を説明します
プリンタドライバインストールガイド <OPS645>-Windows Vista(32bit 版 )/ Windows 7(32bit 版 )/ Windows 8(32bit 版 )/ Windows 8.1(32bit 版 )- プリンタドライバインストールガイド <OPS645> Window
 Windows Vista / Windows7 / Windows8 / Windows8.1 環境 本ガイドは グラフテックのホームページよりドライバをダウンロードして コンピュータにインストールする手順を説明したものです 内容をご確認のうえ ご使用のコンピュータに正しくインストールをおこなってください 本ガイドでは Windows 7(32bit 版 ) 環境にプリンタドライバ
Windows Vista / Windows7 / Windows8 / Windows8.1 環境 本ガイドは グラフテックのホームページよりドライバをダウンロードして コンピュータにインストールする手順を説明したものです 内容をご確認のうえ ご使用のコンピュータに正しくインストールをおこなってください 本ガイドでは Windows 7(32bit 版 ) 環境にプリンタドライバ
<8F898AFA90DD92E88EE88F872E786C73>
 OD 式安全性テスト Net 版初期設定手順 2015 年 10 月 目次 対応 OS 対応ブラウザ 初期設定 初期設定 1( ブラウザの設定 ) 1 初期設定 2( 印刷位置の調整 ) 7 初期設定 3( 整理番号の読取精度向上 ) 9 初期設定 4( 帳票出力の設定 ) 10 付録 Flash Playerのバージョン確認 11 Flash Player アドオンの有効化 14 Flash Playerのインストール
OD 式安全性テスト Net 版初期設定手順 2015 年 10 月 目次 対応 OS 対応ブラウザ 初期設定 初期設定 1( ブラウザの設定 ) 1 初期設定 2( 印刷位置の調整 ) 7 初期設定 3( 整理番号の読取精度向上 ) 9 初期設定 4( 帳票出力の設定 ) 10 付録 Flash Playerのバージョン確認 11 Flash Player アドオンの有効化 14 Flash Playerのインストール
imageWARE Desktop Therefore連携ガイド
 imageware Desktop Therefore 連携ガイド 業務フロー編 1 目次 Desktop で使用するアプリケーション... 3 Desktop Browser... 3 Desktop Editor... 5 作業の流れ... 7 顧客から注文書をファクス受信する... 7 注文書ファイルに担当者の情報を付与する... 8 注文書ファイルの内容を社内受発注システムに入力する...
imageware Desktop Therefore 連携ガイド 業務フロー編 1 目次 Desktop で使用するアプリケーション... 3 Desktop Browser... 3 Desktop Editor... 5 作業の流れ... 7 顧客から注文書をファクス受信する... 7 注文書ファイルに担当者の情報を付与する... 8 注文書ファイルの内容を社内受発注システムに入力する...
ご注意 無線 LAN 利用にあたって ご注意 無線 LAN 利用にあたって 以下の注意事項をよくお読みの上 装置を無線 LAN 環境でご利用ください 無線 LAN 環境で使用する場合 スリープには移行しますが ディープスリープには移行しません 装置の近くに 微弱な電波を発する電気製品 ( 特に電子レ
 ご注意 無線 LAN 利用にあたって... 2 無線 LAN 環境を使うための準備... 2 無線 LAN を使うためのネットワーク環境を確認する... 2 無線 LAN の設定方法を選択する... 2 WPS で接続する... 3 操作パネルから無線 LAN アクセスポイントを選択して接続する... 5 操作パネルから手動で設定して接続する... 7 正常に接続できたか確認する... 9 無線 LAN(AP
ご注意 無線 LAN 利用にあたって... 2 無線 LAN 環境を使うための準備... 2 無線 LAN を使うためのネットワーク環境を確認する... 2 無線 LAN の設定方法を選択する... 2 WPS で接続する... 3 操作パネルから無線 LAN アクセスポイントを選択して接続する... 5 操作パネルから手動で設定して接続する... 7 正常に接続できたか確認する... 9 無線 LAN(AP
目 次 1. はじめに ソフトの起動と終了 環境設定 発助 SMS ファイルの操作 電話番号設定 運用条件 回線情報 SMS 送信の開始と停止 ファイル出力... 16
 発助 SMS 操作マニュアル Ver1.2 2018.7.21 ソフトプラン合同会社 1/18 目 次 1. はじめに... 3 2. ソフトの起動と終了... 3 3. 環境設定... 5 4. 発助 SMS ファイルの操作... 7 5. 電話番号設定... 9 6. 運用条件... 11 7. 回線情報... 12 8.SMS 送信の開始と停止... 13 9. ファイル出力... 16 10.
発助 SMS 操作マニュアル Ver1.2 2018.7.21 ソフトプラン合同会社 1/18 目 次 1. はじめに... 3 2. ソフトの起動と終了... 3 3. 環境設定... 5 4. 発助 SMS ファイルの操作... 7 5. 電話番号設定... 9 6. 運用条件... 11 7. 回線情報... 12 8.SMS 送信の開始と停止... 13 9. ファイル出力... 16 10.
Microsoft Word - (151201_v1.29)NTTCom-Jpki_インストールマニュアル.doc
 NTT コミュニケーションズ IC カードリーダライタ ドライバソフト対応 OS 一覧 ドライバソフトインストールマニュアル 2015.12 1. はじめに はじめに ( インストールを開始する前に必ずお読みください ) (1) 本書では NTT コミュニケーションズの IC カードリーダライタをご使用になる場合のドライバソフトのインストール手順を記述しています 製品名 目次 : SCR331CL
NTT コミュニケーションズ IC カードリーダライタ ドライバソフト対応 OS 一覧 ドライバソフトインストールマニュアル 2015.12 1. はじめに はじめに ( インストールを開始する前に必ずお読みください ) (1) 本書では NTT コミュニケーションズの IC カードリーダライタをご使用になる場合のドライバソフトのインストール手順を記述しています 製品名 目次 : SCR331CL
V-Client for Mac ユーザーズガイド
 V-Client for Mac ユーザーズガイド 対応 Ver.3.0.0.1 1. 概要 V-Client を Mac にインストールすることにより 外出先などから V-edge へ接続することができます 2. 対象プラットフォーム macos(sierra 10.12.x, High Sierra 10.13.x, Mojave 10.14.x) 1 V-Client を利用できるようにするため
V-Client for Mac ユーザーズガイド 対応 Ver.3.0.0.1 1. 概要 V-Client を Mac にインストールすることにより 外出先などから V-edge へ接続することができます 2. 対象プラットフォーム macos(sierra 10.12.x, High Sierra 10.13.x, Mojave 10.14.x) 1 V-Client を利用できるようにするため
障害およびログの表示
 この章の内容は 次のとおりです 障害サマリー, 1 ページ 障害履歴, 4 ページ Cisco IMC ログ, 7 ページ システム イベント ログ, 9 ページ ロギング制御, 12 ページ 障害サマリー 障害サマリーの表示 手順 ステップ 1 [ナビゲーション Navigation ] ペインの [シャーシ Chassis ] メニューをクリックします ステップ 2 [シャーシ Chassis
この章の内容は 次のとおりです 障害サマリー, 1 ページ 障害履歴, 4 ページ Cisco IMC ログ, 7 ページ システム イベント ログ, 9 ページ ロギング制御, 12 ページ 障害サマリー 障害サマリーの表示 手順 ステップ 1 [ナビゲーション Navigation ] ペインの [シャーシ Chassis ] メニューをクリックします ステップ 2 [シャーシ Chassis
各部紹介
 防犯本舗 2.4GHz 無線録画装置 + カラー暗視防水防犯カメラ 4 台 各部紹介 ハードディスクの取り付け 接続 カメラの取り付け カメラのチャンネルは全て 異なったチャンネルでご使用下さい 同一チャンネルがありますと 正常に映像が映りません セットアップ 1. システムの起動本体の電源スイッチを入れますと 下記の画面が表示され ハードディスクを自動で認識致します Version は出荷時期により
防犯本舗 2.4GHz 無線録画装置 + カラー暗視防水防犯カメラ 4 台 各部紹介 ハードディスクの取り付け 接続 カメラの取り付け カメラのチャンネルは全て 異なったチャンネルでご使用下さい 同一チャンネルがありますと 正常に映像が映りません セットアップ 1. システムの起動本体の電源スイッチを入れますと 下記の画面が表示され ハードディスクを自動で認識致します Version は出荷時期により
KDDI ビジネスメール 一般ユーザ用カスタマーコントロール操作ガイド Ver.2.04 Copyright , KDDI Corporation All rights reserved 1
 一般ユーザ用カスタマーコントロール操作ガイド Ver.2.04 Copyright 2012-2013, KDDI Corporation All rights reserved 1 1. はじめに... 4 2. お使いになる前に... 5 2.1 サービスを利用するための推奨システム要件... 5 2.1.1 ネットワーク環境... 5 2.1.2 クライアント端末... 5 3. ログイン ログアウト
一般ユーザ用カスタマーコントロール操作ガイド Ver.2.04 Copyright 2012-2013, KDDI Corporation All rights reserved 1 1. はじめに... 4 2. お使いになる前に... 5 2.1 サービスを利用するための推奨システム要件... 5 2.1.1 ネットワーク環境... 5 2.1.2 クライアント端末... 5 3. ログイン ログアウト
1. はじめに 本書は スプリット演算器 MFS2 用コンフィギュレータソフトウェア の取扱方法 操作手順 注意事項などを説明したものです Windows の操作や用語を理解している方を前提にしています Windows の操作や用語については それぞれのマニュアルを参照してください 1.1. MFS
 スプリット演算器 MFS2 用コンフィギュレータソフトウェア MFS2CFG バージョン 0.02 取扱説明書 1/10 NM-9307 改 2 1. はじめに 本書は スプリット演算器 MFS2 用コンフィギュレータソフトウェア の取扱方法 操作手順 注意事項などを説明したものです Windows の操作や用語を理解している方を前提にしています Windows の操作や用語については それぞれのマニュアルを参照してください
スプリット演算器 MFS2 用コンフィギュレータソフトウェア MFS2CFG バージョン 0.02 取扱説明書 1/10 NM-9307 改 2 1. はじめに 本書は スプリット演算器 MFS2 用コンフィギュレータソフトウェア の取扱方法 操作手順 注意事項などを説明したものです Windows の操作や用語を理解している方を前提にしています Windows の操作や用語については それぞれのマニュアルを参照してください
ようこそ Plantronics 製品をお買い上げいただき ありがとうございます このガイドでは Plantronics Calisto P240-M USB ハンドセットの設定方法と使用方法を説明します Calisto P240-M は Microsoft Lync での使用に適した高品質の US
 TM Calisto P240-M USB ハンドセット ユーザーガイド ようこそ Plantronics 製品をお買い上げいただき ありがとうございます このガイドでは Plantronics Calisto P240-M USB ハンドセットの設定方法と使用方法を説明します Calisto P240-M は Microsoft Lync での使用に適した高品質の USB ハンドセットです PC
TM Calisto P240-M USB ハンドセット ユーザーガイド ようこそ Plantronics 製品をお買い上げいただき ありがとうございます このガイドでは Plantronics Calisto P240-M USB ハンドセットの設定方法と使用方法を説明します Calisto P240-M は Microsoft Lync での使用に適した高品質の USB ハンドセットです PC
内容 MD00Manager とは?... MD00Manager をインストールする.... ソフトのインストール... MD00Manager の使い方.... 起動をする... 機能説明...7 機能説明 ( メニューバー )...8 機能説明 ( ステータスバー )...8 機能説明 ( コ
 MD00Manager マニュアル このマニュアルでは MD00Manager の詳細設定を行うことが出来ます MD00Manager では MD00 の設定変更や読み取ったデータを CSV に出力 照合用のデータベースの作成を行えます MD00 についてはそれぞれのマニュアルを確認して下さい Ver.0 内容 MD00Manager とは?... MD00Manager をインストールする....
MD00Manager マニュアル このマニュアルでは MD00Manager の詳細設定を行うことが出来ます MD00Manager では MD00 の設定変更や読み取ったデータを CSV に出力 照合用のデータベースの作成を行えます MD00 についてはそれぞれのマニュアルを確認して下さい Ver.0 内容 MD00Manager とは?... MD00Manager をインストールする....
TeamViewer 9マニュアル – Wake-on-LAN
 TeamViewer 9 マニュアル Wake-on-LAN バージョン 9.2-12/2013 TeamViewer GmbH Jahnstraße 30 D-73037 Göppingen www.teamviewer.com 目次 1 Wake-on-LAN のバージョン情報... 3 2 要件... 4 3 Windows のセットアップ... 5 3.1 BIOS の設定... 5 3.2
TeamViewer 9 マニュアル Wake-on-LAN バージョン 9.2-12/2013 TeamViewer GmbH Jahnstraße 30 D-73037 Göppingen www.teamviewer.com 目次 1 Wake-on-LAN のバージョン情報... 3 2 要件... 4 3 Windows のセットアップ... 5 3.1 BIOS の設定... 5 3.2
RW-5100 導入説明書 Windows7 用 2017 年 7 月 シャープ株式会社
 RW-5100 導入説明書 Windows7 用 2017 年 7 月 シャープ株式会社 はじめに 本書は Windows 7 環境において IC カードリーダライタ RW-5100 を使用するため お使いのパソコンにデバイスドライバソフトウェア ( 以下 ドライバソフト と記載 ) をインストールする方法について記述しています 本書で説明するドライバソフトは Windows 7 SP1 で動作するものです
RW-5100 導入説明書 Windows7 用 2017 年 7 月 シャープ株式会社 はじめに 本書は Windows 7 環境において IC カードリーダライタ RW-5100 を使用するため お使いのパソコンにデバイスドライバソフトウェア ( 以下 ドライバソフト と記載 ) をインストールする方法について記述しています 本書で説明するドライバソフトは Windows 7 SP1 で動作するものです
Microsoft Word - (171118_v4250)ACS_インストールマニュアル.doc
 NTT コミュニケーションズ IC カードリーダライタ ドライバソフト対応 OS 一覧 ドライバソフトインストールマニュアル 2017.11 1. はじめに はじめに ( インストールを開始する前に必ずお読みください ) (1) 本書では NTT コミュニケーションズの IC カードリーダライタをご使用になる場合のドライバソフトのインストール手順を記述しています 製品名 ACR39-NTTCom ACR1251CL-NTTCom
NTT コミュニケーションズ IC カードリーダライタ ドライバソフト対応 OS 一覧 ドライバソフトインストールマニュアル 2017.11 1. はじめに はじめに ( インストールを開始する前に必ずお読みください ) (1) 本書では NTT コミュニケーションズの IC カードリーダライタをご使用になる場合のドライバソフトのインストール手順を記述しています 製品名 ACR39-NTTCom ACR1251CL-NTTCom
C1Live
 C1Live 2014.01.30 更新 グレープシティ株式会社 Copyright GrapeCity, Inc. All rights reserved. C1Live 目次 i 目次 ComponentOne Studio Live 更新ユーティリティの概要 1 Studio Live について 2 Studio Live 製品グリッド... 3 Studio Live メニュー... 4 Studio
C1Live 2014.01.30 更新 グレープシティ株式会社 Copyright GrapeCity, Inc. All rights reserved. C1Live 目次 i 目次 ComponentOne Studio Live 更新ユーティリティの概要 1 Studio Live について 2 Studio Live 製品グリッド... 3 Studio Live メニュー... 4 Studio
Microsoft PowerPoint - 【HB-1000】キーボードマウス操作マニュアル.ppt [互換モード]
![Microsoft PowerPoint - 【HB-1000】キーボードマウス操作マニュアル.ppt [互換モード] Microsoft PowerPoint - 【HB-1000】キーボードマウス操作マニュアル.ppt [互換モード]](/thumbs/91/105231300.jpg) + 光 BOX (HB-1000) / 操作マニュアル + + 光 BOX にとを接続することで 文字入力と光 BOX の一部操作が行えます はじめにお読みください 対応機種は ELECOM 社製ワイヤレスフル & TK-FDM063BK です (2014 年 4 月現在 ) 対応しているのキー配列は 日本語 108 キー です 日本語 108 キー に対応したであったとしても 対応機種以外の機種では本マニュアル通りの動きにならない場合があります
+ 光 BOX (HB-1000) / 操作マニュアル + + 光 BOX にとを接続することで 文字入力と光 BOX の一部操作が行えます はじめにお読みください 対応機種は ELECOM 社製ワイヤレスフル & TK-FDM063BK です (2014 年 4 月現在 ) 対応しているのキー配列は 日本語 108 キー です 日本語 108 キー に対応したであったとしても 対応機種以外の機種では本マニュアル通りの動きにならない場合があります
ストレージ パフォーマンスのモニタリング
 ストレージ パフォーマンスのモニタリング ストレージ パフォーマンスのモニタリング, 1 ページ [Performance] ポートレット, 1 ページ [Datastore Trends] ポートレット, 2 ページ パフォーマンス チャートのモニタリング, 2 ページ パフォーマンス チャートのカスタマイズ, 4 ページ HTML パフォーマンス チャート, 7 ページ ストレージ パフォーマンスのモニタリング
ストレージ パフォーマンスのモニタリング ストレージ パフォーマンスのモニタリング, 1 ページ [Performance] ポートレット, 1 ページ [Datastore Trends] ポートレット, 2 ページ パフォーマンス チャートのモニタリング, 2 ページ パフォーマンス チャートのカスタマイズ, 4 ページ HTML パフォーマンス チャート, 7 ページ ストレージ パフォーマンスのモニタリング
目次 専用アプリケーションをインストールする 1 アカウントを設定する 5 Windows クライアントから利用できる機能の紹介 7 1ファイル フォルダのアップロードとダウンロード 8 2ファイル更新履歴の管理 10 3 操作履歴の確認 12 4アクセスチケットの生成 ( フォルダ / ファイルの
 ServersMan@Disk Windows 版専用アプリケーション操作マニュアル 目次 専用アプリケーションをインストールする 1 アカウントを設定する 5 Windows クライアントから利用できる機能の紹介 7 1ファイル フォルダのアップロードとダウンロード 8 2ファイル更新履歴の管理 10 3 操作履歴の確認 12 4アクセスチケットの生成 ( フォルダ / ファイルの公開 ) 13
ServersMan@Disk Windows 版専用アプリケーション操作マニュアル 目次 専用アプリケーションをインストールする 1 アカウントを設定する 5 Windows クライアントから利用できる機能の紹介 7 1ファイル フォルダのアップロードとダウンロード 8 2ファイル更新履歴の管理 10 3 操作履歴の確認 12 4アクセスチケットの生成 ( フォルダ / ファイルの公開 ) 13
目次 Page. 機能概要 () 基本画面 メニュー サブメニュー ()
 目次 Page. 機能概要 () --------------------------. 基本画面 -------------------------- 3 3. メニュー -------------------------- 4 4. サブメニュー () -------------------------- 5 サブメニュー () -------------------------- 6 5. アラームサマリー
目次 Page. 機能概要 () --------------------------. 基本画面 -------------------------- 3 3. メニュー -------------------------- 4 4. サブメニュー () -------------------------- 5 サブメニュー () -------------------------- 6 5. アラームサマリー
操作ガイド 用紙タイプ登録ツール
 操作ガイド 用紙タイプ登録ツール 本書の読みかた マークについて 本機を正しく動作させるための注意や制限です 誤った操作をしないため 必ずお読みください 本機を使用するときに知っておくと便利なことや参考になることです お読みになることをお勧めします 参照ページです 詳しい情報や関連する情報を知りたいときにお読みください 危険 この表示を無視して 誤った取り扱いをすると 人が死亡または重傷に結びつくものを示しています
操作ガイド 用紙タイプ登録ツール 本書の読みかた マークについて 本機を正しく動作させるための注意や制限です 誤った操作をしないため 必ずお読みください 本機を使用するときに知っておくと便利なことや参考になることです お読みになることをお勧めします 参照ページです 詳しい情報や関連する情報を知りたいときにお読みください 危険 この表示を無視して 誤った取り扱いをすると 人が死亡または重傷に結びつくものを示しています
ソフトウェアガイド (Windows, Mac) このたびは LG モニター製品をお買い求め頂きまして 誠にありがとうございます ご使用前にこの取扱説明書をよくお読みになり ご理解のうえ正しくお使いください お読みになったあとは保証書と共に大切に保管してください
 ソフトウェアガイド (Windows, Mac) このたびは LG モニター製品をお買い求め頂きまして 誠にありがとうございます ご使用前にこの取扱説明書をよくお読みになり ご理解のうえ正しくお使いください お読みになったあとは保証書と共に大切に保管してください www.lg.com/jp 2 3 ソフトウェアの (Windows) モニターがサポートしているドライバーとソフトウェアの情報については
ソフトウェアガイド (Windows, Mac) このたびは LG モニター製品をお買い求め頂きまして 誠にありがとうございます ご使用前にこの取扱説明書をよくお読みになり ご理解のうえ正しくお使いください お読みになったあとは保証書と共に大切に保管してください www.lg.com/jp 2 3 ソフトウェアの (Windows) モニターがサポートしているドライバーとソフトウェアの情報については
起動画面
 RS-232C 通信データロギングツール Logger Lite 取扱説明書 E-mail: support@j-startechno.com http://www.j-startechno.com Rev.1.0.2.6 はじめにこのアプリケーションツール Logger Lite は RS-232C 通信により指示計から表示データをロギングするツールです ロギングしたデータは CSV 形式で保存しますので
RS-232C 通信データロギングツール Logger Lite 取扱説明書 E-mail: support@j-startechno.com http://www.j-startechno.com Rev.1.0.2.6 はじめにこのアプリケーションツール Logger Lite は RS-232C 通信により指示計から表示データをロギングするツールです ロギングしたデータは CSV 形式で保存しますので
目次 1. 授業前の準備 (PowerPoint のレスポンス用の問題を作成する ) 授業中 ( クリケットからの回答 ( 応答 ) を収集する ) 授業後のデータ確認 ( 学生の回答を確認 分析する ) ( 付録 1) 即興モードで 学生から応答を収集す
 INTERWRITE レスポンスシステム 簡易マニュアル 2015 年 2 月 1 目次 1. 授業前の準備 (PowerPoint のレスポンス用の問題を作成する )... 3 2. 授業中 ( クリケットからの回答 ( 応答 ) を収集する )... 5 3. 授業後のデータ確認 ( 学生の回答を確認 分析する )... 11 ( 付録 1) 即興モードで 学生から応答を収集する... 13 はじめに
INTERWRITE レスポンスシステム 簡易マニュアル 2015 年 2 月 1 目次 1. 授業前の準備 (PowerPoint のレスポンス用の問題を作成する )... 3 2. 授業中 ( クリケットからの回答 ( 応答 ) を収集する )... 5 3. 授業後のデータ確認 ( 学生の回答を確認 分析する )... 11 ( 付録 1) 即興モードで 学生から応答を収集する... 13 はじめに
Microsoft Word - AW-SF100導入手順書(スタンドアローン版)_ doc
 AW-SF100 スタンドアローン版 導入手順書 Revision 0.06 2015.11.24 Professional AV Systems Business Unit Panasonic AVC Networks Company Panasonic Co., Ltd. 1. はじめに... 3 2. リモートカメラの設定... 4 2.1. AW-HE130 の設定... 4 2.2. AW-UE70/AW-HE40
AW-SF100 スタンドアローン版 導入手順書 Revision 0.06 2015.11.24 Professional AV Systems Business Unit Panasonic AVC Networks Company Panasonic Co., Ltd. 1. はじめに... 3 2. リモートカメラの設定... 4 2.1. AW-HE130 の設定... 4 2.2. AW-UE70/AW-HE40
Midland BT シリーズファームウェアのアップデート方法 手順 (1)BT UPDATER の PC へのインストール 1Web サイトより BTUpdaterSetup_(VersionNo.).exe をダウンロードしてください 2 上記 1 でダウンロードした BTUpdaterSetu
 Midland BT シリーズファームウェアのアップデート方法 手順 (1)BT UPDATER の PC へのインストール 1Web サイトより BTUpdaterSetup_(VersionNo.).exe をダウンロードしてください 2 上記 1 でダウンロードした BTUpdaterSetup_(VersionNo.).exe をダブルクリックし 画面に表示されるインストール手順に従い BT
Midland BT シリーズファームウェアのアップデート方法 手順 (1)BT UPDATER の PC へのインストール 1Web サイトより BTUpdaterSetup_(VersionNo.).exe をダウンロードしてください 2 上記 1 でダウンロードした BTUpdaterSetup_(VersionNo.).exe をダブルクリックし 画面に表示されるインストール手順に従い BT
Microsoft Word - XPC4ソフトマニュアル.doc
 < XPC-4 映像ツール 簡易マニュアル> お試し版 Ver1.0 XPC-4 に USB ケーブルを接続する際の注意事項 ファームウェア アップデートの作業 もしくは XPC-4 映像ツール を使用するときは USB2.0 に対応した USB ケーブル (Type A[ オス ]-Type B[ オス ]) が 1 本必要です USB ケーブルはパソコンの OS(Windows) が完全に起動してから
< XPC-4 映像ツール 簡易マニュアル> お試し版 Ver1.0 XPC-4 に USB ケーブルを接続する際の注意事項 ファームウェア アップデートの作業 もしくは XPC-4 映像ツール を使用するときは USB2.0 に対応した USB ケーブル (Type A[ オス ]-Type B[ オス ]) が 1 本必要です USB ケーブルはパソコンの OS(Windows) が完全に起動してから
Microsoft PowerPoint - zoiper5_manual_Ver1.0.1.ppt [äº™æ‘łã…¢ã…¼ã…›]
![Microsoft PowerPoint - zoiper5_manual_Ver1.0.1.ppt [äº™æ‘łã…¢ã…¼ã…›] Microsoft PowerPoint - zoiper5_manual_Ver1.0.1.ppt [äº™æ‘łã…¢ã…¼ã…›]](/thumbs/94/120196659.jpg) Zoiper5 操作マニュアル Ver 1.0.1 2018/03/06 作成 Ver 1.0.0 2017/11/13 作成 *Zoiper5 は Zoiper software 社の製品です はじめに 本説明書は Zoiper5 についてご説明致します 当アプリケーションをご使用する際に 本説明書を読むことでご理解いただきお間違えの無いようご利用ください Zoiper 5 は Zoiper software
Zoiper5 操作マニュアル Ver 1.0.1 2018/03/06 作成 Ver 1.0.0 2017/11/13 作成 *Zoiper5 は Zoiper software 社の製品です はじめに 本説明書は Zoiper5 についてご説明致します 当アプリケーションをご使用する際に 本説明書を読むことでご理解いただきお間違えの無いようご利用ください Zoiper 5 は Zoiper software
改版履歴 版数 改訂日 該当頁 / 該当項目 改訂の要点 /03/31 6 対応 OSの変更に伴う修正 動作環境 の OS に以下を追加 Windows 8.1 Update (64Bit) Windows 8.1 Update Pro (64Bit) 動作環境 の OS から以
 平成 28 年 4 月 国民健康保険中央会 改版履歴 版数 改訂日 該当頁 / 該当項目 改訂の要点 4.0.0 2015/03/31 6 対応 OSの変更に伴う修正 動作環境 の OS に以下を追加 Windows 8.1 Update (64Bit) Windows 8.1 Update Pro (64Bit) 動作環境 の OS から以下を削除 Windows 8.1 (64Bit) Windows
平成 28 年 4 月 国民健康保険中央会 改版履歴 版数 改訂日 該当頁 / 該当項目 改訂の要点 4.0.0 2015/03/31 6 対応 OSの変更に伴う修正 動作環境 の OS に以下を追加 Windows 8.1 Update (64Bit) Windows 8.1 Update Pro (64Bit) 動作環境 の OS から以下を削除 Windows 8.1 (64Bit) Windows
604HW FAQ(CN) 文書レベル 604HW FAQ(JP) V1.0 Huawei Technologies Co, Ltd. All Rights Reserved 华为机密, 未经许可不得扩散第 1 页, 共 12 页
 604HW FAQ(JP) V1.0 Huawei Technologies Co, Ltd. All Rights Reserved 2017-7-28 华为机密, 未经许可不得扩散第 1 页, 共 12 页 目次 Q1: 604HWをPCに接続しているのにドライバが自動でインストールされません...3 Q2: PCを接続した後 PCが604HWを認識しません...3 Q3: SIMカードが識別されません...4
604HW FAQ(JP) V1.0 Huawei Technologies Co, Ltd. All Rights Reserved 2017-7-28 华为机密, 未经许可不得扩散第 1 页, 共 12 页 目次 Q1: 604HWをPCに接続しているのにドライバが自動でインストールされません...3 Q2: PCを接続した後 PCが604HWを認識しません...3 Q3: SIMカードが識別されません...4
JP_ACL_LATITUDE_Communicator_Switches_ docx
 A Closer Look 概要 Boston Scientific の LATITUDE NXT 患者管理システムは 患者の自宅に設置した LATITUDE NXT Wave コミュニケータを用いて 医師が患者やデバイス情報を定期的にモニターできます 医師は この情報を LATITUDE NXT ウェブサイト上で確認し 来院診療を補うことができます ここでは 患者様の電話ダイヤル方式と国に合わせてコミュニケータを正しく設定する方法について説明します
A Closer Look 概要 Boston Scientific の LATITUDE NXT 患者管理システムは 患者の自宅に設置した LATITUDE NXT Wave コミュニケータを用いて 医師が患者やデバイス情報を定期的にモニターできます 医師は この情報を LATITUDE NXT ウェブサイト上で確認し 来院診療を補うことができます ここでは 患者様の電話ダイヤル方式と国に合わせてコミュニケータを正しく設定する方法について説明します
漏電監視端末 SW150LF/LF8 漏電監視 漏電監視 ZCT 最大 4 個まで取り付けられます ZCT 最大 8 個まで取り付けられます SW150LF 端子台 温度監視 SW150LF8 端子台 温度センサー最大 4 個まで取り付けられます 接点入力合計 4 点 ( 最大 ) 2
 M2M 解説シリーズ SW150LF/LF8 の説明 変更履歴 -Ver1.0-2011 年 10 月 27 日 -Ver2.0-2012 年 04 月 05 日 class-a 漏電監視端末 SW150LF/LF8 漏電監視 漏電監視 ZCT 最大 4 個まで取り付けられます ZCT 最大 8 個まで取り付けられます SW150LF 端子台 温度監視 SW150LF8 端子台 温度センサー最大 4
M2M 解説シリーズ SW150LF/LF8 の説明 変更履歴 -Ver1.0-2011 年 10 月 27 日 -Ver2.0-2012 年 04 月 05 日 class-a 漏電監視端末 SW150LF/LF8 漏電監視 漏電監視 ZCT 最大 4 個まで取り付けられます ZCT 最大 8 個まで取り付けられます SW150LF 端子台 温度監視 SW150LF8 端子台 温度センサー最大 4
DocuPrint 4050 PostScript ユーザーズガイド
 DocuPrint 4050 PostScript ユーザーズガイド はじめに 3 マニュアル体系 4 本書の使い方 5 本書の使い方 6 目次 7 目次 8 1 概要 補足 10 プリンターに対応した PPD ファイル名について 11 1 概要 補足 12 利用可能なソフトウエアと対象 OS について 13 1 概要 補足 14 2 Windows でのドライバーインストール 補足 フォルダー内の
DocuPrint 4050 PostScript ユーザーズガイド はじめに 3 マニュアル体系 4 本書の使い方 5 本書の使い方 6 目次 7 目次 8 1 概要 補足 10 プリンターに対応した PPD ファイル名について 11 1 概要 補足 12 利用可能なソフトウエアと対象 OS について 13 1 概要 補足 14 2 Windows でのドライバーインストール 補足 フォルダー内の
Android用 印刷プラグイン Canon Print Service マニュアル
 JPN 目次 はじめに... ii 本書の読みかた... iii Canon Print Service でできること... 1 対応プリンター / 複合機について... 2 対応 OS/ 端末について... 3 プリント仕様について... 4 印刷前に必要な設定... 5 サービスの有効化... 6 IP アドレスを指定してデバイスを探索する... 7 ファイルの印刷手順... 8 プリント設定を変更する...
JPN 目次 はじめに... ii 本書の読みかた... iii Canon Print Service でできること... 1 対応プリンター / 複合機について... 2 対応 OS/ 端末について... 3 プリント仕様について... 4 印刷前に必要な設定... 5 サービスの有効化... 6 IP アドレスを指定してデバイスを探索する... 7 ファイルの印刷手順... 8 プリント設定を変更する...
OmniTrust
 Centrally Managed Content Security Systems OmniTrust for Documents Internet Explorer 9 設定ガイド リリース 3.6.0-Rev1 2011 年 11 月 24 日 株式会社クレアリア東京都北区豊島 8-4-1 更新履歴 項番 更新年月日 更新区分 ( 新規 修正 ) 更新箇所更新内容更新者 1 2011/11/22
Centrally Managed Content Security Systems OmniTrust for Documents Internet Explorer 9 設定ガイド リリース 3.6.0-Rev1 2011 年 11 月 24 日 株式会社クレアリア東京都北区豊島 8-4-1 更新履歴 項番 更新年月日 更新区分 ( 新規 修正 ) 更新箇所更新内容更新者 1 2011/11/22
0. 目次 Ahkun EX Antimalware ソフト使用マニュアルデスクトップ上での操作方法 1. インストールについて P.3 2. 操作画面の起動方法 P.6 3. アップデートの手動実行 P.7 4. リアルタイム監視の操作 P.9 5. プログラム情報の表示方法 P ソフ
 NR-1000 1500 使用マニュアル ( デスクトップ上での操作 ) Ver.1.1 2014 年 11 月 4 日 1 Copyright 2012-2014 AhkunCO.,LTD. All Rights Reserved. 0. 目次 Ahkun EX Antimalware ソフト使用マニュアルデスクトップ上での操作方法 1. インストールについて P.3 2. 操作画面の起動方法 P.6
NR-1000 1500 使用マニュアル ( デスクトップ上での操作 ) Ver.1.1 2014 年 11 月 4 日 1 Copyright 2012-2014 AhkunCO.,LTD. All Rights Reserved. 0. 目次 Ahkun EX Antimalware ソフト使用マニュアルデスクトップ上での操作方法 1. インストールについて P.3 2. 操作画面の起動方法 P.6
Zoiper User Guide
 Zoiper Classic (Mac/Windows) 操作マニュアル Ver 1.0.0 2019/8/1 作成 *Zoiper は Zoiper software 社の製品です はじめに 本説明書は Zoiper についてご説明致します 当アプリケーションをご使用する際に 本説明書を読むことでご理解いただきお間違えの無いようご利用ください Zoiper は Zoiper software 社が提供する無料で使用できるソフトフォンです
Zoiper Classic (Mac/Windows) 操作マニュアル Ver 1.0.0 2019/8/1 作成 *Zoiper は Zoiper software 社の製品です はじめに 本説明書は Zoiper についてご説明致します 当アプリケーションをご使用する際に 本説明書を読むことでご理解いただきお間違えの無いようご利用ください Zoiper は Zoiper software 社が提供する無料で使用できるソフトフォンです
RW-4040 導入説明書 Windows 7 用 2017 年 7 月 シャープ株式会社
 Windows 7 用 2017 年 7 月 シャープ株式会社 はじめに 本書は IC カードリーダライタ RW-4040 を使用するため お使いのパソコンにデバイスドライバソフトウェア ( 以下 ドライバソフト と記載 ) をインストールする方法について記述しています このドライバソフトは Windows 7 SP1 で動作します 本書では ドライバソフトバージョン 2.27 のインストールについて説明します
Windows 7 用 2017 年 7 月 シャープ株式会社 はじめに 本書は IC カードリーダライタ RW-4040 を使用するため お使いのパソコンにデバイスドライバソフトウェア ( 以下 ドライバソフト と記載 ) をインストールする方法について記述しています このドライバソフトは Windows 7 SP1 で動作します 本書では ドライバソフトバージョン 2.27 のインストールについて説明します
TeamViewer マニュアル – Wake-on-LAN
 TeamViewer マニュアル Wake-on-LAN Rev 11.1-201601 TeamViewer GmbH Jahnstraße 30 D-73037 Göppingen www.teamviewer.com 目次 1 Wake-on-LANのバージョン情報 3 2 要件 5 3 Windowsのセットアップ 6 3 1 BIOSの設定 6 3 2 ネットワークカードの設定 7 3 3
TeamViewer マニュアル Wake-on-LAN Rev 11.1-201601 TeamViewer GmbH Jahnstraße 30 D-73037 Göppingen www.teamviewer.com 目次 1 Wake-on-LANのバージョン情報 3 2 要件 5 3 Windowsのセットアップ 6 3 1 BIOSの設定 6 3 2 ネットワークカードの設定 7 3 3
平成 31 年 2 月 22 日 岐阜県電子入札システムクライアント PC の Internet Explorer 11 設定手順 ( 受注者用 ) 岐阜県電子入札システムを利用するには インターネットエクスプローラーの設定を行う必要があります 設定項目の一覧 ( クリックすると説明箇所へジャンプし
 平成 3 年 月 日 岐阜県電子入札システムクライアント PC の Internet Explorer 設定手順 ( 受注者用 ) 岐阜県電子入札システムを利用するには インターネットエクスプローラーの設定を行う必要があります 設定項目の一覧 ( クリックすると説明箇所へジャンプします ) #. お気に入りへの追加 #. 信頼済みサイトへの追加 #3. セキュリティの設定画面よりレベルのカスタマイズを行う
平成 3 年 月 日 岐阜県電子入札システムクライアント PC の Internet Explorer 設定手順 ( 受注者用 ) 岐阜県電子入札システムを利用するには インターネットエクスプローラーの設定を行う必要があります 設定項目の一覧 ( クリックすると説明箇所へジャンプします ) #. お気に入りへの追加 #. 信頼済みサイトへの追加 #3. セキュリティの設定画面よりレベルのカスタマイズを行う
WinCT-AD4212D オペレーションマニュアルVer.1.01
 オペレーション マニュアル WinCT-AD4D Operation Manual_JP_ Ver..0 Windows 0 / Windows 8. / Windows 7 / Windows Vista 対応 Copyright (c) 08 A&D Company, limited 目次. 特徴. 接続方法 3. 起動方法 4. 操作方法 5. 各部の説明. 特徴 本ソフトウェアはエー アンド
オペレーション マニュアル WinCT-AD4D Operation Manual_JP_ Ver..0 Windows 0 / Windows 8. / Windows 7 / Windows Vista 対応 Copyright (c) 08 A&D Company, limited 目次. 特徴. 接続方法 3. 起動方法 4. 操作方法 5. 各部の説明. 特徴 本ソフトウェアはエー アンド
ReTRY HUB
 USB デバイス接続制御アダプター ReTRY HUB 型番 CT USB4HUB 設定ソフト Ver1.0 版 マニュアル http://www.centech.jp 2017/04/21 製品仕様 商品名 型番 ReTRY HUB CT USB4HUB サイズ 縦 75mm x 横 120mm x 高さ15mm( 突起部含まず ) 重量 約 230g( 本体のみ ) 消費電流 12V 30mA(
USB デバイス接続制御アダプター ReTRY HUB 型番 CT USB4HUB 設定ソフト Ver1.0 版 マニュアル http://www.centech.jp 2017/04/21 製品仕様 商品名 型番 ReTRY HUB CT USB4HUB サイズ 縦 75mm x 横 120mm x 高さ15mm( 突起部含まず ) 重量 約 230g( 本体のみ ) 消費電流 12V 30mA(
LAeq(LX)を10分毎に24時間繰り返し測定し自動保存する
 LA-1440 LA-4440 サウンドレベルメータ ( 騒音計 ) L Aeq (L X ) を 10 分毎に 24 時間繰り返し測定し自動保存する LA-1440 LA-4440 サウンドレベルメータ ( 騒音計 ) L Aeq (L X ) を 10 分毎に 24 時間繰り返し測定し自動保存する 交通騒音などでは朝 6 時から翌 6 時まで 24 時間測定するなど長時間の測定を行います ここでは
LA-1440 LA-4440 サウンドレベルメータ ( 騒音計 ) L Aeq (L X ) を 10 分毎に 24 時間繰り返し測定し自動保存する LA-1440 LA-4440 サウンドレベルメータ ( 騒音計 ) L Aeq (L X ) を 10 分毎に 24 時間繰り返し測定し自動保存する 交通騒音などでは朝 6 時から翌 6 時まで 24 時間測定するなど長時間の測定を行います ここでは
はじめに GeminiはMacの容量を消費する重複ファイルを検出し削除するためのツールです 高度なスキャンアルゴリズム 優れたデザイン 使いやすいインターフェイスで Macから驚くほど重複ファイルがなくなります Geminiで音楽 動画 ドキュメントなどの様々な重複したファイルを検出し 削除しましょ
 目次 チャプター 1. イントロダクションはじめに.......................................2 主な機能......................................2 動作環境......................................2 インストール ライセンス認証.............................3 チャプター
目次 チャプター 1. イントロダクションはじめに.......................................2 主な機能......................................2 動作環境......................................2 インストール ライセンス認証.............................3 チャプター
目次 第 1 章概要....1 第 2 章インストールの前に... 2 第 3 章 Windows OS でのインストール...2 第 4 章 Windows OS でのアプリケーション設定 TP-LINK USB プリンターコントローラーを起動 / 終了するには
 プリントサーバー 設定 ガイド このガイドは以下のモデルに該当します TL-WR842ND TL-WR1042ND TL-WR1043ND TL-WR2543ND TL-WDR4300 目次 第 1 章概要....1 第 2 章インストールの前に... 2 第 3 章 Windows OS でのインストール...2 第 4 章 Windows OS でのアプリケーション設定...7 4.1 TP-LINK
プリントサーバー 設定 ガイド このガイドは以下のモデルに該当します TL-WR842ND TL-WR1042ND TL-WR1043ND TL-WR2543ND TL-WDR4300 目次 第 1 章概要....1 第 2 章インストールの前に... 2 第 3 章 Windows OS でのインストール...2 第 4 章 Windows OS でのアプリケーション設定...7 4.1 TP-LINK
KEW Smart for KEW3552BT 取扱説明書
 KEW Smart for KEW3552BT 取扱説明書 KEW3552BT と接続する 次のページ 接続と切断 KEW3552BTと接続する P.3 KEW3552BTから切断する P.7 測定データの保存 測定データを保存する P.8 保存データの見方について P.10 測定データを自動保存する P.11 ファイルを変更する メニューについて P.13 ファイルを作成する P.15 ファイルを変更する
KEW Smart for KEW3552BT 取扱説明書 KEW3552BT と接続する 次のページ 接続と切断 KEW3552BTと接続する P.3 KEW3552BTから切断する P.7 測定データの保存 測定データを保存する P.8 保存データの見方について P.10 測定データを自動保存する P.11 ファイルを変更する メニューについて P.13 ファイルを作成する P.15 ファイルを変更する
モデム コマンドに関するガイドライン
 HP Tablet PC シリーズ 製品番号 : 335883-291 2003 年 10 月 このガイドでは お使いの Tablet PC のモデムでサポートされている AT コマンドセットを選択 アクセス および使用する方法について説明します 2003 Hewlett-Packard Development Company, L.P. MicrosoftおよびWindowsは 米国 Microsoft
HP Tablet PC シリーズ 製品番号 : 335883-291 2003 年 10 月 このガイドでは お使いの Tablet PC のモデムでサポートされている AT コマンドセットを選択 アクセス および使用する方法について説明します 2003 Hewlett-Packard Development Company, L.P. MicrosoftおよびWindowsは 米国 Microsoft
機能性表示食品制度届出データベース届出マニュアル ( 食品関連事業者向け ) 4-6. パスワードを変更する 画面の遷移 処理メニューより パスワード変更 を選択すると パスワード変更 画面が表示されます パスワード変更 画面において パスワード変更 をクリックすると パスワード変更詳細 画面が表示
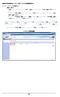 4-6. パスワードを変更する 画面の遷移 処理メニューより パスワード変更 を選択すると パスワード変更 画面が表示されます パスワード変更 画面において パスワード変更 をクリックすると パスワード変更詳細 画面が表示されます パスワード変更詳細 画面において 編集 ボタンを押すと パスワード変更編集 画面が表示され パスワードの変更ができます 処理メニュー [ ハ スワート 変更 ] [ ハ
4-6. パスワードを変更する 画面の遷移 処理メニューより パスワード変更 を選択すると パスワード変更 画面が表示されます パスワード変更 画面において パスワード変更 をクリックすると パスワード変更詳細 画面が表示されます パスワード変更詳細 画面において 編集 ボタンを押すと パスワード変更編集 画面が表示され パスワードの変更ができます 処理メニュー [ ハ スワート 変更 ] [ ハ
ドライバーを起動する 1 タスクトレイまたは通知領域のアイコンをクリックして 設定画面を開く をクリックします Windows 10 Windows 8.1/8 Windows 7 で通知領域にが表示されている場合は をクリックしてアイコンを右クリックし 設定画面を開く をクリックします 2 ドライ
 MMO ゲーミングキーボード TK-DUX30BK ドライバー設定ガイド このドライバー設定ガイドは TK-DUX30BK に付属のドライバーを使った すべてのキーへの機能割り当てやマクロの設定などの操作について説明しています ドライバーのインストール方法については TK-DUX30BK に付属のユーザーズマニュアルをご覧ください このドライバー設定ガイドは Windows 10 の画面で説明しています
MMO ゲーミングキーボード TK-DUX30BK ドライバー設定ガイド このドライバー設定ガイドは TK-DUX30BK に付属のドライバーを使った すべてのキーへの機能割り当てやマクロの設定などの操作について説明しています ドライバーのインストール方法については TK-DUX30BK に付属のユーザーズマニュアルをご覧ください このドライバー設定ガイドは Windows 10 の画面で説明しています
CLUSTERPRO MC RootDiskMonitor 1.0 for Windows インストールガイド 2013(Mar) NEC Corporation はじめに 製品導入の事前準備 本製品のインストール 本製品の初期設定 本製品のアンインストール
 CLUSTERPRO MC RootDiskMonitor 1.0 for Windows インストールガイド 2013(Mar) NEC Corporation はじめに 製品導入の事前準備 本製品のインストール 本製品の初期設定 本製品のアンインストール 改版履歴 版数 改版 内容 1.0 2012.9 新規作成 2.0 2013.3 FAQ 集 はじめての RootDiskMonitor テスト手順書
CLUSTERPRO MC RootDiskMonitor 1.0 for Windows インストールガイド 2013(Mar) NEC Corporation はじめに 製品導入の事前準備 本製品のインストール 本製品の初期設定 本製品のアンインストール 改版履歴 版数 改版 内容 1.0 2012.9 新規作成 2.0 2013.3 FAQ 集 はじめての RootDiskMonitor テスト手順書
P-touch Transfer Manager の使用方法 ご使用になる前に 必ず本書をお読みください 本書はお読みになったあとも いつでも手にとって参照できるようにしてください Version 0 JPN
 P-touch Transfer Manager の使用方法 ご使用になる前に 必ず本書をお読みください 本書はお読みになったあとも いつでも手にとって参照できるようにしてください Version 0 JPN はじめに 重要なお知らせ 本書の内容と本機の仕様は 予告なく変更されることがあります 弊社は 本書に記載されている仕様および内容を予告なく変更する権利を留保し 誤植やその他の出版関連の誤りを含む
P-touch Transfer Manager の使用方法 ご使用になる前に 必ず本書をお読みください 本書はお読みになったあとも いつでも手にとって参照できるようにしてください Version 0 JPN はじめに 重要なお知らせ 本書の内容と本機の仕様は 予告なく変更されることがあります 弊社は 本書に記載されている仕様および内容を予告なく変更する権利を留保し 誤植やその他の出版関連の誤りを含む
<発注書作成>
 easyhousing 環境設定 操作マニュアル ( 電子証明書お預かりサービス対応版 ) 第 1.1 版 2013 年 11 月 20 日 日本電気株式会社 - 1 - 改版履歴版 作成日 内容 初版 2013/11/12 新規作成 1.1 版 2013/11/20 補足 3 困ったときは? 拡張保護モードの記載を追加 - 2 - 目 次 1 はじめに... 4 2 インターネットエクスプローラの設定...
easyhousing 環境設定 操作マニュアル ( 電子証明書お預かりサービス対応版 ) 第 1.1 版 2013 年 11 月 20 日 日本電気株式会社 - 1 - 改版履歴版 作成日 内容 初版 2013/11/12 新規作成 1.1 版 2013/11/20 補足 3 困ったときは? 拡張保護モードの記載を追加 - 2 - 目 次 1 はじめに... 4 2 インターネットエクスプローラの設定...
Microsoft PowerPoint - ソフトウェア更新手順書_DAN-W62_mac_ _1.ppt
 スマホナビ対応ディスプレイ (DAN-W62) のソフトウェア更新手順書 (Mac 版 ) 2013/5 1. ソフトウェア更新手順の流れ ダウンロードツールをトヨタホームページから入手するバージョンアップデータを取得するためにはダウンロードツールが必要です スマホナビ対応ディスプレイの製品情報を取得する製品情報には 型番やソフトバージョン等の情報が入っています 正しくバージョンアップデータを取得するために必要な情報です
スマホナビ対応ディスプレイ (DAN-W62) のソフトウェア更新手順書 (Mac 版 ) 2013/5 1. ソフトウェア更新手順の流れ ダウンロードツールをトヨタホームページから入手するバージョンアップデータを取得するためにはダウンロードツールが必要です スマホナビ対応ディスプレイの製品情報を取得する製品情報には 型番やソフトバージョン等の情報が入っています 正しくバージョンアップデータを取得するために必要な情報です
業務用コンピュータサーバーに関する
 ENERGY STAR データセンター用ストレージ初期データ収集方法の草案 2009 年 11 月 概要 ENERGY STAR データセンター用ストレージ基準の策定作業の一環として EPA は関係者に対して 本書に規定される方法を使用した データセンター用ストレージに対する一連の試験と性能モデル化の実施を要請する この第 1 回データセンター用ストレージ消費電力試験の目的は 稼働およびアイドル状態の両方における
ENERGY STAR データセンター用ストレージ初期データ収集方法の草案 2009 年 11 月 概要 ENERGY STAR データセンター用ストレージ基準の策定作業の一環として EPA は関係者に対して 本書に規定される方法を使用した データセンター用ストレージに対する一連の試験と性能モデル化の実施を要請する この第 1 回データセンター用ストレージ消費電力試験の目的は 稼働およびアイドル状態の両方における
LTE-Advanced キャリア・アグリゲーションの測定 アプリケーションノート
 Application Note LTE-Advanced キャリア アグリゲーションの測定 シグナルアナライザとベクトル信号発生器を使ったデモ MX269020A-001 LTE-Advanced FDD ダウンリンク測定ソフトウェア MX370108A-001 LTE-Advanced FDD IQproducer MS2690A/MS2691A/MS2692A シグナルアナライザ MG3710A
Application Note LTE-Advanced キャリア アグリゲーションの測定 シグナルアナライザとベクトル信号発生器を使ったデモ MX269020A-001 LTE-Advanced FDD ダウンリンク測定ソフトウェア MX370108A-001 LTE-Advanced FDD IQproducer MS2690A/MS2691A/MS2692A シグナルアナライザ MG3710A
