不妊症Q&A
|
|
|
- なおみ そめや
- 5 years ago
- Views:
Transcription
1 不妊症 Q&A 平成 25 年 4 月 一般社団法人日本生殖医学会
2 はじめに 近年の晩婚化にともない 不妊治療を受ける方が増加し また不妊治療を受ける 患者さんの年齢も年々上昇しています 日本生殖医学会では 一般の方に広く不妊 に関する基礎的な知識を知っていただくことで 女性の妊娠 出産に伴う様々なリスク と健康づくりへの知識を広げていただきたいと考えています ここに不妊に関する一般的なよくある質問をまとめましたのでご活用いただけまし たら幸いです なお 個々人の不妊症の治療と診断については各医療機関を受診いただき 医師 の指導をお受けいただきますようお願いいたします 一般社団法人日本生殖医学会広報部
3 よくあるご質問 回答は次ページ以降に記載いたしました 妊娠の成立 1. 妊娠はどのように成立するのですか? 定義 2. 不妊症とはどういうものですか? 頻度 3. 不妊症の人はどのくらいいるのですか? 原因 4. 不妊症の原因にはどういうものがありますか? 1) 女性の不妊症の原因 2) 男性の不妊症の原因 リスク因子 5. どんな人が不妊症になりやすいのですか? 1) 女性側 2) 男性側 検査 6. どのくらい妊娠しないと不妊症の検査を受けたらいいですか? また どこに行けば不妊症の説明が受けられますか? 7. 不妊症の検査はどこで どんなことをするのですか? 1) 女性側 2) 男性側 治療 8. 不妊症の治療にはどんな方法があり どのように行うのですか? 9. 排卵誘発薬にはどんな種類がありますか? 10. 人工授精とはどういう治療ですか? 11. 生殖補助医療にはどんな種類があり どこに行くと受けられますか? 12. 体外受精とはどんな治療ですか? 13. 顕微授精とはどんな治療ですか? 14. 受精卵の凍結保存とはどんな治療ですか? 15. 男性不妊の場合の治療はどのようになるのですか? 16. 生殖補助医療の治療成績はどの程度なのですか? 年齢が不妊 不育症に与える影響 17. 女性の妊娠 分娩に最適な年齢はいくつくらいですか? 18. 女性の加齢は不妊症にどんな影響を与えるのですか? 19. 女性の加齢は流産にどんな影響を与えるのですか? 20. 加齢に伴う卵子の質の低下はどのような影響があるのですか? 21. 男性の加齢は不妊症 流産にどんな影響を与えるのですか?
4 妊娠の成立 1. 妊娠はどのように成立するのですか? 妊娠が成立するまでのおおよその過程は次のようになります 1 卵巣から卵子が排卵されます 2 卵子と精子が卵管内で出会い受精します 3 受精卵が卵管内で成長しながら子宮に向かって移動します 4 子宮に到達した受精卵が子宮内膜に着床します これが妊娠までのプロセスで 着床から妊娠がスタートします それでは 各プロセスについてもう少し詳しく解説しましょう 排卵卵子は 卵巣の卵胞という袋の中で排卵される日を待っています 脳の下垂体という器官から分泌されるホルモンの刺激によりいくつかの卵胞が成熟しはじまめますが その中から選ばれたただ1つの卵胞だけが成熟し この成熟卵胞から卵子が排出されます これが排卵です 図 1
5 ホルモンの動き 黄体形成ホルモン H 黄体ホルモン 卵胞刺激ホルモン エストロゲン 卵胞の成熟 基礎体温 排卵 月経 (5-7 日間 ) 月経 第 1 日目 14 日目 28 日目 排卵は 月経周期が 28 日の人の場合おおよそ 14 日目におこります ( 図 1) 排卵された卵 子の寿命は約 24 時間といわれています 卵子は卵管の先にある卵管采に取り込まれ 少し奥 に入った卵管膨大部という場所で精子を待ちます ( 図 2)
6 受精受精とは セックスによって女性の体内に精子が入り この精子と卵子が融合して一つの細胞 ( 受精卵 ) になるまでの過程をいいます 排卵が近づくと 子宮の入り口 ( 子宮口 頸管 ) には精子が通り抜けやすいように頸管粘液が満たされるようになります 腟内に射精された精子は この頸管から子宮内に泳ぎ上がり 卵管を通って卵管膨大部に達します 精子の女性体内での寿命は 72 時間といわれますので この寿命期間の間に運良く卵管膨大部にいる卵子と出会って初めて受精が成立します ( 図 2) 図 2 着床受精卵は2 個 4 個 8 個と細胞分裂をしながら 卵管の中を子宮に向かって移動してゆきます ( 図 3) この時期までに子宮では 受精卵が着床しやすいようにベッドメーキングをしています 受精後 5 日ほどすると 受精卵は子宮腔 ( 子宮の中 ) に到達し 7 日目には子宮内膜にもぐり込んで 根を張ってゆきます これが着床です ( 図 3) 図 3 通常着床を妊娠の開始と定義しています 図 3
7 定義 2. 不妊症とはどういうものですか? 不妊症 とは なんらかの治療をしないと それ以降自然に妊娠する可能性がほとんどない状態をいいます 特に病気のない健康な男女が妊娠を希望し 避妊をせず夫婦生活 ( セックス ) を営むと一定期間内に大多数の方が妊娠します しかし一定期間を過ぎても妊娠しない場合 その後いくらタイミングを取っても自然に妊娠する可能性は低くなるため 不妊症と診断することが出来ます それではどのくらいの期間妊娠しなかったら不妊症と考えられるのか すなわち この一定期間 とはどのくらいなのでしょうか 実は 不妊症と診断できる期間は 年齢によって異なっているのです 一般に 年齢が高い夫婦では妊娠できない期間 ( これを 不妊期間 とよぶことがあります ) が比較的短くても それ以降自然妊娠する可能性は低くなりますし 年齢が若い夫婦では不妊期間が比較的長くても その後自然に妊娠する可能性は残っていることが多いのです 日本産科婦人科学会では その期間については 1 年から 3 年までの諸説あり 2 年というのが一般的でしたが 1 年に短縮 としています ( 平成 27 年 8 月 29 日日本産科婦人科学会理事会決定 ) しかし世界中の人々を対象とする世界保健機構(World Health Organization: WHO) では 2009 年から不妊症を 1 年間の不妊期間を持つもの と定義しており さらに妊娠を考える夫婦の年齢がより高い米国の生殖医学会でも 2013 年に 不妊症と定義できるのは 1 年間の不妊期間を持つものであるが 女性の年齢が 35 歳以上の場合には 6 ヶ月の不妊期間が経過したあとは検査を開始することは認められる とを提唱しています 結婚年齢が高くなった日本でも 1 年以上妊娠しない場合に不妊症と診断し 年齢が高い場合にはより早期に検査と治療を開始したほうがよいという考えが一般化してきています 一方 女性側が月経不順や無月経期間が長く排卵がうまくいっていない場合 子宮内膜症や子宮筋腫があって月経が辛いなどの症状がある場合は 不妊症である可能性が高くなります また あとででてくるように女性が妊娠できる年齢は 40 代前半までと限られているため 早期に不妊症の診断や治療を開始しないとますます妊娠しにくくなることにもなります このように病気や不安な要素がある場合には 一定期間妊娠しないことを条件とせず 早めに産婦人科で不妊について相談して頂きたいと思います (2014 年 12 月 15 日一部内容を改訂 )
8 (2015 年 9 月 2 日一部内容を改訂 ) (2016 年 2 月 17 日一部内容を改訂 )
9 頻度 3. 不妊症の人はどのくらいいるのですか? 子どもを持ちたい と思いつつ なかなか妊娠しないカップルは 10 組に 1 組とも 5 組に 1 組とも言われています たとえば 世界中の過去の調査を 2007 年にまとめた報告では 不妊症の比率は 調査された時代や国により 1.3% から 26.4% に分布し 全体では約 9% と推定しています 妊娠しやすさ は 女性の年齢により大きく変化します 一般に もっとも女性が妊娠しやすい年齢は 20 歳前後とされています しかし 年齢が上がり 特に 30 歳台後半になると 年ごとに妊娠し難くなります したがって 子どもをもちたい と思っても なかなか妊娠しないカップル つまり不妊症の人は 年齢が上がると共にその割合が増加してくるのです そして 女性の年齢が 45 歳を過ぎると たとえ排卵や生理があっても 赤ちゃんを作ることの出来る強い卵子はできなくなってしまうために妊娠の可能性はほとんどなくなります わが国では 2010 年に 女性の平均初婚年齢が 28.8 歳となり 第一子出生時の母の平均年齢は 29.9 歳となりました 30 年前の 1980 年には これらの数字はそれぞれ 25.2 歳と 26.4 歳でしたから 子どもを持ちたい と思いつつ なかなか妊娠しないカップルの割合は 最近になって当然上昇しているものと思われます 実際 不妊治療の中でも 体外受精などの生殖補助医療を受けるカップルは 毎年著しく増加しています
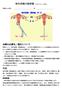
10 原因 4. 不妊症の原因にはどういうものがありますか? 妊娠が成立するためには 卵子と精子が出会い 受精して着床するまで 多くの条件がそろう必要が有ります そのため 不妊症の原因は 多くの因子が重複していたり 逆に検査をしても どこにも明らかな不妊の原因が見つからない原因不明のものもあります ここでは 女性 男性それぞれで認められる不妊の原因をご紹介します 1) 女性の不妊症の原因女性の不妊症の原因には 排卵因子 ( 排卵障害 ) 卵管因子( 閉塞 狭窄 癒着 ) 子宮因子 ( 子宮筋腫 子宮内膜ポリープ 先天奇形 ) 頸管因子( 子宮頸管炎 子宮頸管からの粘液分泌異常など ) 免疫因子( 抗精子抗体など ) などがあります このうち排卵因子 卵管因子に男性不因子を加えた 3 つは頻度が高く 不妊症の 3 大原因と言われています 女性側の不妊原因を図 1 に示しました これらを順に説明していきます (1) 排卵因子月経周期が 25 日 ~38 日型で 基礎体温が二相性の場合は心配ありませんが これにあてはまらない方 ( 月経不順 ) は 排卵障害の可能性が有るので 産婦人科医にご相談下さい 排卵障害の原因は様々ですが プロラクチンという乳汁を分泌させるホルモンの分泌亢進による高プロラクチン血症によるものや 男性ホルモンの分泌亢進を特徴とする多嚢胞性卵巣症候群によるものがあります その他 環境の変化等に伴う大きな精神的ストレス あるいは短期間に大幅なダイエットに成功した場合にも月経不順をきたし 不妊症になります 日本人の女性は 45 歳から 56 歳の間に閉経を迎えますが まれに 20 歳台や 30 歳台にもかかわらず卵巣機能が極端に低下し無排卵に陥る早発卵巣不全も不妊症の原因になります (2) 卵管因子性器クラミジア感染症は 卵管の閉塞や 卵管周囲の癒着によって卵管に卵子が取り込まれにくくなるために不妊症になります とくに女性ではクラミジアにかかっても無症状のことが多く 感染に気づかないことがあります 虫垂炎など骨盤内の手術を受けた経験がある方にも 卵管周囲の癒着をきたしていることがあります また月経痛が徐々に悪化し 鎮痛剤の使用量が増えている方は子宮内膜症の疑いがありますが この子宮内膜症の方の中に 卵管周囲の癒着がみつかることもあります (3) 子宮因子月経量が多く 血液検査で貧血を指摘された方は子宮筋腫 中でも子宮の内側へ隆起する粘膜下筋腫の疑いがあります 粘膜下筋腫は受精卵の子宮内膜への着床障害による不妊症に
11 なります なお 子宮筋腫は着床を妨げるだけでなく 精子が卵子へ到達するのを妨げて妊娠しにくくなることもあります 同様に子宮内膜ポリープも着床障害の原因になります 子宮内腔に癒着をきたし 月経量が減少する状態をアッシャーマン症候群と呼び 着床に影響することがあります 一方子宮奇形とは先天的に子宮が変形している状態ですが 不妊症の原因というより むしろ反復する流産の原因となるといわれています (4) 頸管因子排卵期に透明で粘調な帯下 ( おりもの ) の増加がありますが 子宮の奇形や子宮頸部の手術 子宮頸部の炎症などにより 頸管粘液量が少なくなった場合 精子が子宮内へ貫通しにくくなり 不妊症になります (5) 免疫因子何らかの免疫異常で抗精子抗体 ( 精子を障害する抗体 ) 特に精子不動化抗体( 精子の運動を止めてしまう抗体 ) を産生する女性では 抗体が頸管粘液内にも分泌され 例え運動性の良い精子でも通過を妨げてしまいます また卵管内にも精子不動化抗体は分泌され 人工授精で精子を子宮腔の奥まで注入しても 卵管内でその通過が妨げられてしまいます 受精の場面でも 精子不動化抗体は精子が卵子と結合することを妨害し 不妊症になることがあります (6) 原因不明不妊不妊症の検査をしても どこにも明らかな不妊の原因が見つからない場合を 原因不明不妊と呼んでいます 原因不明不妊は不妊症の 1/3 をしめるといわれていますが 本当に原因がないわけではなく 検査では見つからない原因が潜んでいます その原因のひとつは 何らかの原因で精子と卵子が体内で受精していない場合で 人工授精や体外受精治療の適応となります もう一つの原因は 精子あるいは卵子そのものの妊孕性 ( 赤ちゃんを作る力 ) が低下している あるいはなくなっている場合です 後述する加齢などがこの原因となると考えられており その一つの証拠として原因不明不妊は夫婦の年齢が上昇すると一般に割合が高くなることが報告されています この力は年齢とともに低下し 女性の場合おおむね 37 歳かtら 44 歳の間のどこかの時点で消失します いったん精子や卵子の力が消失してしまうと 現在の医学では有効な治療はほとんどありません そのため そうなる前に治療を開始することが唯一の対処法となります
12 図 1. 女性側の不妊原因
13 2) 男性の不妊症の原因男性の不妊症の原因は 射精がうまくいかない場合 ( 性機能障害 ) と 射精される精液の中の精子の数や運動率が悪くなっている場合 ( 精液性状低下 ) にわけられ 後者は軽度 中等度のものと 高度および無精子症にわけられます (1) 性機能障害性機能障害には ストレス等により 有効な勃起が起こらず性行為がうまくいかない勃起障害 (ED) や性行為は出来ても腟内射精が困難な腟内射精障害があります 不妊の治療としてタイミング指導を行う場合 タイミングに固執してしまうと性行為そのものの障害を来たしたりする場合もあります その他 動脈硬化や糖尿病も性機能障害の原因になります 糖尿病は軽症でも勃起障害となり 重症となると射精障害や精液量が減少し逆行性射精 ( 一部の精液が膀胱内に射出される ) や精液が出なくなる無精液症を来します (2) 軽度 ~ 中等度の精液性状低下精子は精巣 ( 睾丸 ) の中で作られ 精巣上体という細い管を通り抜ける間に運動能力をえて 受精を行うことの出来る完全な精子となります 精巣での精子形成や 精巣上体での運動能獲得過程に異常があると 精子の数が少なくなったり 精子の動きが悪くなったり ( 精子運動率低下 ) 奇形率が多くなったりして 受精する力が低下します このような病態を 造精機能障害 と呼びますが その一部の方は精索静脈瘤が関与すると言われています 精索静脈瘤は外科的手術によって造精機能障害が回復し得る可能性があります (3) 高度の精液性状低下 無精子症精液中の精子の数が極端 ( 通常の 1/100 以下など ) に少ない あるいは運動率が極端に低い (20-30% 以下 ) の場合は 高度の精液性状低下です 上記の造精機能障害のほかに 視床下部 - 下垂体で造精機能を司るホルモンの分泌低下による低ゴナドトロピン性性腺機能低下症 停留精巣の手術後やおたふく風邪による耳下腺炎性精巣炎によっても 高度の精液性状低下が見られることがあります 無精子症とは 射出された精液の中に精子が全く見られない状態をいいますが この中に精巣内では精子が作られているのに精液中に精子が出てこない閉塞性無精子症があります 代表的な疾患として先天性両側精管欠損症や精巣上体炎後の炎症性閉塞 鼠径ヘルニア手術等があります 一方閉塞がないのに精子が全く作られていない無精子症もあり そのほとんどは原因不明ですが 10-19% に染色体異常であるクラインフェルター症候群 (47XXY) がみられます 無精子症だからと言われて決して諦めてはいけません 閉塞した精路を再建したり 精巣内の精子を回収して顕微授精することにより 挙児の可能性が出てきます
14 図 1. 男性側の不妊原因
15 リスク因子 5. どんな人が不妊症になりやすいのですか? 1) 女性側一般には 結婚あるいは同居後タイミングを取り始めて 1 年たって妊娠が成立しなかったときに 不妊症として病院へ行く と考えられています しかし 以下のような症状がある場合 病院に行けば不妊症かもしれない という診断がついて はやくに治療が開始されて無駄な時間を過ごす危険性がなくなるかもしれません このような場合 6 ヵ月程度妊娠しなかったら病院を受診しても良いと考えられます また 年齢が 35 歳以上の場合も同様です (18. 女性の加齢は不妊症にどんな影響を与えるのですか?) (1) 月経の異常がある女性 1 月経周期の異常 : 月経の間隔が長い (39 日以上あく ) またはほとんど来ない (90 日以上あく ) 方 逆に極端に短い (24 日以内に来る ) 方は排卵をしていないことが多くあります 極端な肥満や 逆にやせ過ぎでこのような月経周期の異常が起こることがあります このような方は不妊症のリスクが高いので基礎体温を1 2 ヶ月つけて早めに受診して下さい 2 月経量 期間の異常 : 月経の量が極端に多い あるいは長い (8 日以上 ) 方は子宮筋腫などで子宮の内腔 ( 受精卵が着床するところ ) の形が変形していることがあります 逆に月経の量が極端に少ない あるいは短い (2 日以内 ) 方は月経があっても排卵していなかったり 過去に人工妊娠中絶や流産の処置を受けたことがある方は子宮の内腔の一部が癒着していることがあります このような症状がある方は不妊症のリスクが高いと考えられます 3 月経にともなう症状の異常 : 月経の際の痛みが若いころに比べてどんどん強くなる 月経時に下痢をいつも起こす あるいはセックスの時に以前になかった痛みが出て来た などは子宮内膜症の症状の可能性があります 子宮内膜症の方が妊娠しないわけではありませんが1 周期あたりの妊娠率は 1/10 ぐらいと言われており 不妊症のリスクが高くなる病気です (2) 性感染症 骨盤腹膜炎クラミジアや淋菌といった性行為感染症にかかったことがある方 以前に骨盤腹膜炎を起こしたことのある方は主に卵管が原因の不妊症のリスクを上昇させます とくに 腹部の手術後で腹膜炎やイレウス ( 腸閉塞 ) を起こした既往のある方は要注意です
16 (3) 以前に子宮筋腫 子宮内膜症を指摘されている場合以前 健康診断などで子宮筋腫 子宮内膜症と言われている場合 早めの受診が適当です とくに 子宮内膜症によるチョコレートのう腫がある場合には 卵子の老化が年齢より進むこともあると言われているので 要注意です 2) 男性側男性側の不妊のリスク因子としては まず小児期の病気に注意する必要があります 小さい頃にヘルニアの手術や 停留睾丸の手術を受けている場合 精子を運ぶ管が詰まったり 精子の数が少なくなることがあります また おたふく風邪に罹患したあと 高熱が続いたり 睾丸炎を起こした既往がある場合には 精子をつくる力が低下している場合があります 子どもの頃にがん等の治療を受けている場合は 精子をつくる力が極端に減っている場合があります 成人期の病気としては 糖尿病が重要です 糖尿病は 軽度の場合には勃起障害や射精障害と言った性機能障害を起こしますが 病気が進んでくると精子をつくる力そのものが低下します このような既往歴 あるいは病気がある場合には 念のため早めに泌尿器科 あるいは産婦人科で精液検査を受けておいた方がよいでしょう
17 検査 6. どのくらい妊娠しないと不妊症の検査を受けたらいいですか? また どこに行けば不妊症の説明が受けられますか? ある研究では排卵日とその前 2 日ぐらいを狙ってセックスをすると 妊娠した人の 89% が 6 周期までに 99% が 12 周期までに妊娠した と報告されています このデータからも 妊娠を望むカップルが 1 年を経過した時点で妊娠していなかったら 不妊症の検査を受けることを勧めます ただし 子宮内膜症 子宮筋腫 極端な月経不順などがある場合などには これより早くに受診するほうが 妊娠の確率は高くなると考えられます (5. 不妊のリスク因子 ) とくに 35 才以上でリスク因子がある場合 あるいはリスク因子がなくても 40 才以上の場合 6 ヵ月程度タイミングを取って妊娠しない場合には産婦人科を受診したほうがよいでしょう これは 35 才以上では 少しずつ卵子の老化によって体外受精でも妊娠しない方が増えてくるためです なお妊娠を望む時点で基礎体温を測定し記録しておくことは たとえつけているうちにめでたく妊娠が成立したとしても 自身の卵巣機能のサイクルの状況を知ることに役立ちます さらに不妊症で受診する際には 医師から求められる検査の中に必ず含まれているので 医療機関を受診する準備として基礎体温を測定 記録することを勧めます もっとも妊娠しやすい時期の推定にも応用できるので 活用していただくとよいと思います 不妊症を疑う場合は お近くの産婦人科または不妊専門相談センターに相談してみましょう
18 7. 不妊症の検査はどこで どんなことをするのですか? 1) 女性側女性側の検査はほとんどの方が受ける一般的な検査と 一般的な検査で疾患が疑われる場合等に受ける特殊な検査があります (1) 一般的な検査 1 内診 経腟超音波検査婦人科診察室の診察台 ( 内診台 ) の上でおこないます 子宮 卵巣を産婦人科的に診察しておして痛いところがあるかどうかを見るとともに 細い ( 直径約 cm) 超音波プローブを腟から挿入して子宮筋腫 卵巣のう腫 子宮内膜症などの異常がないかを確認します 2 子宮卵管造影検査 X 線造影室で行います 子宮卵管造影検査は X 線による透視をしながら子宮口から造影剤を注入し 子宮の形や卵管が閉塞していないかを見る検査です 少し痛みのある検査ですが この検査の後自然に妊娠することもすくなくないこともあり 大変大事な検査です 3 血液検査外来の採血室で血液を採取して ホルモン検査や糖尿病など全身疾患に関係する検査を行います ホルモン検査の中には 女性ホルモン 男性ホルモンや卵巣を刺激する卵胞刺激ホルモン 黄体形成ホルモンが含まれますが その他にも母乳を分泌するプロラクチンや甲状腺ホルモンの検査も行います ホルモンは月経周期によっても変化しますので 月経期 黄体期などに分けて検査します (2) 特殊な検査 1 腹腔鏡検査 子宮鏡検査腹腔鏡検査は臍部からカメラをいれてお腹の中を観察する手術で 全身麻酔をかけ手術室で行います これにより子宮 卵巣をはじめとする骨盤内臓器の状態が確認でき 子宮内膜症や卵管周囲の癒着などのいままで分からなかった不妊原因がわかることがあります また 卵巣嚢腫や子宮筋腫などがある場合には切除することが可能で 多嚢胞性卵巣症候群の治療 ( 卵巣多孔術 ) を行うこともできます 子宮鏡検査は卵が着床する場所を直接観察する検査で 麻酔をかけずに行うことが多いため外来で行うこともできます この検査で ポリープや筋腫などの腫瘍性病変や内腔の癒着など確認することができます 2MRI 検査
19 磁場を用いて CT 検査のように体の断面像を撮ることのできる検査で 子宮や卵巣形態の詳細な情報が得られます そのため 子宮筋腫や子宮内膜症病変の診断に有用で さらには卵管水腫など他の不妊原因となる疾患も見つけることができます 2) 男性側男性側の検査は 精液検査と 泌尿器科的な検査に分けられます 精液検査は 受診されたほとんどの方が受ける一般的な検査です 泌尿器科的な検査は 精液検査で疾患が疑われる場合等に行われます 不妊症カップルの 50% 程度には男性側の原因もあるとされており ぜひとも泌尿器科で男性の検査を受けることをお勧めします 多くの専門の泌尿器科では 専用の精液採取室を準備するなど プライバシーに配慮した診療が行われています (1) 精液検査精液量 精子濃度 運動率 運動の質 精子の形態 感染の有無などを検討します 精液は 2-7 日の禁欲期間 ( 射精しない期間 ) の後に 用手法 ( マスターベーション ) で全量を採取します 病院で取るのが望ましいのですが 20 から 30 程度に保持することが出来れば 自宅で採取して 2 時間以内に検査すればほぼ病院で採取した場合と同様の結果が得られることが多いと言われています 男性の精液性状は日に日に変動するため 悪い結果が出た場合でも 再度検査をして問題ないとされることもあります なお基準値は 近年世界標準が変更されました ( 表 1) 表 1. 精液検査の正常値 (WHO ラボマニュアル - ヒト精液検査と手技 -5 版より ) 検査項目精液量精子濃度総精子数前進運動率総運動率正常精子形態率 ( 厳密な検査法で ) 白血球数 下限基準値 1.5ml 以上 1500 万 /ml 以上 3900 万 / 射精以上 32% 以上 40% 以上 4% 以上 100 万 /ml 未満 (2) 泌尿器科的検査精液検査で異常を認めた場合に行います
20 1 診察不妊症に関連する病気の既往の有無 勃起や射精などの現在の性生活の状況を確認するとともに 精巣 ( こう丸 ) などの外陰部の診察 精巣サイズの測定 男性不妊症の原因として最も頻度の高い精索静脈瘤の有無などを触診で行います 2 内分泌検査血液中の 男性ホルモン ( テストステロン ) や性腺刺激ホルモン (LH FSH) 場合によってはプロラクチンなどを調べます これによって精液異常の原因を検索することができますし 勃起障害や射精障害がある場合にもぜひとも必要です 3 染色体 遺伝子検査精子数が極端に少なかったり無精子症の場合には 染色体検査や遺伝子検査をお勧めすることがあります 染色体の軽微な変化や遺伝子異常が 精子形成障害の原因になっていることがあるからです また 精巣内精子採取術などの治療の可能性を検討するうえでも大切です 4 特殊な検査精子の機能を調べる検査 精嚢や射精管の形態を調べる MRI 精巣での精子形成の状態を詳しく調べる精巣生険 勃起能力を調べる検査などが 病状によって行われます
21 治療 8. 不妊症の治療にはどんな方法があり どのように行うのですか? 不妊症に対しては 原因に応じた治療を行います 治療は 保険適用のものから自費のものまであります ( 図 1) 排卵と受精を補助する方法には タイミング法 排卵誘発法 人工授精 そして体外受精などの生殖補助医療があり 順番にステップアップして行われることが多いです 腹腔鏡検査は タイミング法 排卵誘発法 人工授精などの一般不妊治療で妊娠されなかった方に対して行われます 腹腔鏡検査では 子宮内膜症などの病気が見つかることがあり 検査と同時に子宮内膜症の治療を行えるメリットがあります タイミング法は 排卵日の 2 日前から排卵日までに性交渉があると妊娠しやすいと言われているため 排卵日を診断して性交のタイミングを合わせる治療です 排卵予定日数日前に経腟超音波検査により 卵巣内の卵胞という卵子が入っている袋の大きさを測定します 卵胞の直径が 20 ミリくらいになると排卵するといわれているため これを元に排卵日を推定します 補助的に 尿中の排卵ホルモン ( 黄体化ホルモン, LH) を検査して 排卵日を正確に予測する方法もあります 基礎体温は女性ホルモンの分泌状態や排卵を知る簡便な方法ですので 出来るだけつけるようにしてください 排卵誘発法は 内服薬や注射で卵巣を刺激して排卵をおこさせる方法です 通常 排卵のない患者さんに排卵をおこすために使われますが 人工授精の妊娠率を高めるためや 体外受精などの生殖補助医療の際にも使われることがあります 詳しくは 9. 排卵誘発薬にはどんな種類がありますか? を参考にして下さい 人工授精は 用手的に採取した精液から運動している成熟精子だけを洗浄 回収して 上記の妊娠しやすい期間に細いチューブで子宮内にこれを注入して妊娠を試みる方法です 厚生科学研究 ( 生殖補助医療の適応及びそのあり方に関する研究 ) によると 人工授精で妊娠する例の80% は 7 回目以内に妊娠し それまでの治療回数の平均は 4.6±3.6 回でした 詳しくは 10. 人工授精とはどういう治療ですか? を参考にして下さい 生殖補助医療には 体外受精と顕微授精がありますが いずれも経腟的に卵巣から卵子を取り出して ( 採卵 ) 体外で精子と受精させ 数日後に受精卵を子宮内に返します( 胚移植 ) 日本では 1982 年から臨床応用されました 人工授精等の治療によって妊娠しない難治性不妊症に対して行われます 詳しくは治療の 12. 体外受精とはどんな治療ですか? 13. 顕微授精とはどんな治療ですか? を参考にしてください ここで注意していただきたいのは 上記の不妊治療があくまで精子と卵子に妊孕性が残っている場合にのみ有効であるということです たとえ体外受精や顕微授精を行っても 精子や卵子に力が消失していれば赤ちゃんを得ることはできなくなります また不妊の原因は一つとは限らず たとえば頸管因子があったとしても 年齢が一定以上になった場合には精子や卵子の力が
22 下がってくるという原因が重なって来ることもあります このようなことから 卵子や精子の力が低下していることが疑われる場合 順を追った治療を切り上げても 早期に体外受精を考える必要があります 図 1. 不妊治療の流れ
23 9. 排卵誘発薬にはどんな種類がありますか? 不妊治療で排卵誘発剤を使う場合には 1) 排卵していない場合 ( 排卵障害 ) 2) 排卵障害はないが タイミング指導などでは妊娠しないので治療をステップアップする場合 ( 原因不明不妊も入ります ) あるいは人工授精を行う場合 3) 生殖補助医療を行うために採卵をする場合が考えられます 排卵障害がある場合には その障害の発生部位と重症度で排卵誘発剤を選択します 生殖補助医療では多数の成熟卵を採取するのが目的ですから 一般的にはゴナドトロピン製剤などを用いて強力に刺激します これを調節卵巣刺激といいます 1) クロミフェンおよびシクロフェニル脳から放出される卵巣を刺激するホルモン ( 黄体化ホルモン (LH) 卵胞刺激ホルモン(FSH)) の分泌を促進して 卵巣を刺激します これらの薬は内服剤で 通院回数が少なく副作用が少ないので投与しやすいため 軽度から中等度の比較的軽い視床下部性排卵障害によく使われます また 排卵があっても妊娠しないような症例 あるいは人工授精を行う周期で適切な排卵日を設定するため などにも頻用されています 副作用は少ないですが 多胎妊娠がやや増加することが報告されています 2) ゴナドトロピン製剤注射剤であるゴナドトロピン製剤は 脳から放出される卵巣を刺激するホルモンそのものです クロミフェンやシクロフェニルが無効な排卵障害に使用されます ゴナドトロピン製剤は強力な排卵誘発効果が報告されている一方で 副作用として多発排卵による多胎妊娠の増加や 卵巣過剰刺激症候群などの発生頻度が高いことが報告されているので 使用にあたっては十分な注意が必要です ゴナドトロピン製剤には (1) 閉経後の女性の尿から精製した FSH と LH の療法を含有する hmg 製剤 (2)hMG 製剤から LH 成分を除去して FSH のみにした精製 FSH 製剤 (3) 遺伝子組換型 FSH 製剤があります 遺伝子組換型 FSH 製剤は特殊な注射器を用いて安全 簡便に自己注射が可能となっています 一般に hmg や FSH 製剤を連日投与して卵胞の発育を促し 一定の大きさに達したら LH 作用のあるヒト絨毛性ゴナドトロピン (human chorionic gonadotropin: hcg) を投与して排卵を誘起させます 3) 高プロラクチン性排卵障害に使用するドーパミン作動薬産後に母乳を分泌させるホルモンをプロラクチンといいますが このホルモンが産後以外の時期に高くなると 排卵障害の原因となります これを高プロラクチン血症といいます この場合は 麦角アルカロイド誘導体であるブロモクリプチンやテルグリド カルベゴリンを用います 内服により高い確率で排卵させます
24 10. 人工授精とはどういう治療ですか? 人工授精 (AIH) は受精の場である卵管膨大部に受精に必要十分な精子を届けるため子宮腔内に精子を注入する治療法です 精液を直接注入すると感染や精漿中に含まれるプロスタグランディンにより子宮のけいれんを起こし痛みを生じる可能性があるため 普通は精液を洗浄してプロスタグランディンなどを除去し 運動良好精子を選別しした後に ml 程度注入します 乏精子症 ( 精子濃度 1,500 万 /ml 以下 ) 精子無力症( 運動率 40% 以下 ) 性交障害 精子頸管粘液不適合 ( フーナーテスト不良 ) 抗精子抗体保有症例 原因不明不妊症例が適応となります しかし 調整後の総運動精子数が 100 から 500 万が AIH の限界とされており この場合は顕微授精の適応となります AIH では授精のタイミングを排卵日にできるだけ一致させることが重要で 基礎体温 頸管粘液性状 超音波による卵胞径計測 尿中 LH 血中 LH E2 測定などを参考に排卵日を推定し実施します 実際には尿中 LH サージ陽性日の翌日 hcg を投与する場合は投与後 時間後に行います 自然周期で行う場合のほか クロミフェンやゴナドトロピンによる排卵誘発と併用する場合があります 原因不明不妊の周期毎の妊娠率は AIH のみに比べ排卵誘発を併用した AIH の方が高く とくにゴナドトロピンを併用した場合が最も妊娠率が高いとされています 一方排卵誘発を併用する場合は多胎妊娠や卵巣過剰刺激症候群に対する注意が必要です AIH の施行回数は 6 回程度で累積妊娠率が頭打ちとなりますので 妊娠に至らない場合は体外受精を考えた方が良いと思います AIH の副作用として出血 疼痛 感染があり 感染予防のため 2-3 日間抗菌剤を投与することもあります
25 11. 生殖補助医療にはどんな種類があり どこに行くと受けられますか? 生殖補助医療 (ART) とは 体外受精をはじめとする 近年進歩した新たな不妊治療法を指します 1) 生殖補助医療の種類 (1) 体外受精 胚移植 (IVF-ET) 採卵により未受精卵を体外に取り出し 精子と共存させる ( 媒精 ) ことにより得られた受精卵を 数日培養後 子宮に移植する ( 胚移植 ) 治療法です 最初は卵管の障害が原因の不妊治療に用いられてきましたが 現在はその他の不妊原因の治療としても使われています (2) 顕微授精 ( 卵細胞質内精子注入法 ICSI) 体外受精では受精が起こらない男性不妊の治療のため 卵子の中に細い針を用いて 精子を 1 匹だけ人工的に入れる治療法です (3) 凍結胚 融解移植体外受精を行った時に 得られた胚を凍らせてとっておき その胚をとかして移植することにより 身体に負担のかかる採卵を避けながら 効率的に妊娠の機会を増やすことができます 移植する胚の数を 1 つにしておけば 多胎妊娠となるリスクを減らすことができます 2) 生殖補助医療を受けるための施設生殖補助医療が始まった 1980 年代は この治療をおこなえるのは大学病院や 大病院のような先端的な医療が可能な施設のみでした しかし 技術が安定し 培養のための器具や試薬が一般化したことから 現在わが国においては 全国のどこの病院や ART 専門クリニックで治療を受けても 大きな違いがないレベルまで不妊治療は発展してきています 日本産科婦人科学会では 生殖補助医療を行っている施設 ( 生殖医療登録施設 ) の一覧を毎年発表しています ( また 日本生殖医学会では 生殖医療を専門医とし資格を持つ医師 ( 生殖医療専門医 ) を認定しています (
26 12. 体外受精とはどんな治療ですか? 体外受精は 採卵手術により排卵前に体内から取り出した卵子と精子の受精を体外で行う治療です 受精が正常に起こり細胞分裂を順調に繰り返して発育した良好胚を体内に移植すると妊娠率がより高くなることから 一般的には 2-5 日間の体外培養後に可能な限り良好な胚を選んで腟の方から子宮内に胚移植します 採卵手術に先立ってしばしば調節卵巣刺激という方法で数個 ~10 個前後の成熟卵を得るべく排卵誘発剤が 1 週間前後使用されます 卵巣の反応は個人差が大きく 卵巣過剰刺激症候群という副作用が生じることもあります この副作用は妊娠成立により悪化と長期化を生じやすいので 胚移植を回避し全胚凍結を必要とすることがあります 採卵手術は 経腟エコーで観察しながら腟の方から卵胞を穿刺し 卵胞液とともに卵子を吸引して行います 予測される採卵数や採卵の困難さをもとに麻酔下で行うか無麻酔で行うかが決定されます 採卵手術後には 着床に適した子宮内膜を作る目的で黄体サポートという薬物投与法が行われます 良好な子宮内膜を得られなければ 全胚凍結が選択されます 日本産科婦人科学会は 2008 年 4 月に妊娠 分娩における母児リスクが高くなる多胎を防止する目的で移植胚数 1 個を原則とする見解を示しています 体外受精による出生児は全世界で 400 万人を超えたともいわれ 世界初の成功例で生まれた女性を含めて初期の体外受精による出生児が多数成人となり 体外受精を必要とせず次世代の児を得ていることが報告されています これまでの報告では 体外受精そのものによって明らかに生まれた子どもに異常が多くなるということは証明されていませんが 体外受精による出生児の長期予後については その後の技術革新の影響も含めてまだまだ不明な点も多く わが国でも大規模な出生後調査が進行中です 体外受精 ( あるいは次項の 顕微授精 ) の大きな特徴として 精子と卵子を確実に受精させることができることがあります 確実に受精を起こさせることができれば 精子と卵子に妊孕性が残っている限り ほとんどの場合それ以降受精卵が正しく育ち 妊娠が成立します つまり 精子と卵子に力があれば 体外受精をすればほとんどの場合妊娠 出産が可能なのです これに対して他のすべての不妊治療では 妊娠しない場合にそれが体内で受精が起こっていないからなのか それとも精子や卵子の力が落ちているからからなのかがわかりません もし後者も原因の一つだった場合 体外受精以外の不妊治療は妊娠する時期を遅らし 出産するチャンスをさらに減らしてしまう危険性があります このため 精子あるいは卵子の妊孕性が低下していることが疑われる場合 精子や卵子の力が完全になくなって妊娠することができなくなる事を避けるため 場合によって他の不妊治療を早めに切り上げて体外受精に進むことがあります
27 13. 顕微授精とはどんな治療ですか? 体外受精を行っても受精が成立しない夫婦に対して行う治療です 体外受精では卵子が入っている培養液に精子浮遊液を加えて受精するのを待ちますが 顕微授精では細いガラス針の先端に 1 個の精子を入れて卵子に顕微鏡で確認しながら直接注入します ( 卵細胞質内精子注入法 ICSI) 1) 治療を受けるのはどんな夫婦でしょうか体外受精を実施しても受精が成立しなかった場合と 体外受精をしても受精しないと判断される場合に顕微授精を実施します 後者は 男性の精液中の精子濃度や運動率が低い場合です 2) 具体的な方法について精子は運動精子回収法という処理で運動精子を集めます 採卵した時には卵子は卵丘細胞という小さな細胞に取り囲まれていますので この細胞を酵素処理で除去します 顕微鏡で観察しながら細いガラス針に運動している精子を 1 個吸引して入れ ガラス針を卵子に刺して精子を注入します 一般的にこの方法での受精率は平均で 50-70% です また卵子の細胞膜が弱いと 卵子がダメージを受けて変性することもあります 3) 体外受精と異なるところ体外受精では受精させるための精子を卵子が入った培養液に加え その中の 1 個の受精できる条件を満たした精子だけが受精しますが 顕微授精ではただ単に元気に運動している形が正常な精子を 1 個捕まえて 受精させる精子として選択するのです 現状として この選んだ精子がベストな精子かを明確に検査することができません 以上のような点で 顕微授精は体外受精と異なりますが 現時点で 顕微授精で生まれた子供に形態異常や染色体異常が体外受精と比べて多いとは言われていませんが まだ私たちがわからないリスクがある可能性があります したがって 顕微授精はこの方法を行わないとどうしても受精できないという夫婦に対して実施する治療法であると考えられています
28 14. 受精卵の凍結保存とはどんな治療ですか 受精卵の凍結保存は 体外受精や顕微授精で受精 発育した受精卵を凍らせて長期間保存しておく方法です 受精卵の凍結は 受精卵を特殊な溶液に浸した後 ストローに入れた受精卵を-196 という超低温の液体窒素に浸して凍結し 保存します -196 という温度ではほとんどの化学変化が起こらないため 何十年も全く状態を変化させないままで保存することが出来ます したがって 食品を冷蔵庫で保存する場合と異なり 保存時間が長くなるほど融解して生まれる出生児に異常が多くなることはありません この方法を用いれば 一回の採卵で採取した複数の受精卵で兄弟姉妹を作ることも考えられます この方法は当初は多胎妊娠を防止するために開発されました 一回の採卵で多数の卵子が採取されて多数の受精卵が発育しても 移植する胚の数をたとえば 1 個に制限すれば多胎妊娠を防ぐことが出来ます 最近では 採卵で得られた受精卵をその周期には一つも移植せず 全て凍結して別の周期に移植する方法もとられることがあります ( 全胚凍結法 ) これは採卵した周期に移植すると女性に危険が及ぶと判断される場合や 凍結して移植した方が採卵した周期に ( 凍結しないで ) 移植した場合より着床率が高いと考えられる場合に行われます 受精卵を凍結しても その凍結受精卵から生まれてくる赤ちゃんには異常は多くならないと考えられています 凍結保存法はこのように数々の利点がある方法ですが いくつか気をつけなければならない注意点もあります まず 一旦凍結して融解するという 物理的に大きな変化を受精卵に起こすため 一定の確率 (5-10% 程度 ) で受精卵が凍結融解後に変性してしまうことがあります さらに大きな変化を起こすと 受精卵そのものが破裂してなくなってしまうこともあります また 保存温度が上昇して一旦融解してしまうと 再度凍結しても細胞は死滅してしまうため 天災や火事の場合などは受精卵を失うことになります これらの際の取り扱いは治療を受ける際にクリニックとあらかじめ取り決めておくことになります 受精卵の保存期間は通常は 1 年ですが ほとんどのクリニックでは保存期間内に手続きをすればこれを延長することが出来ます 延長は奥様の生殖年齢の範囲内 つまり通常は閉経するまで 認められています 連絡をしないで保存期間が過ぎた場合には 御夫婦から廃棄の申し出がなくてもクリニックが廃棄するように最初に同意を取り交わしているのが普通ですので もし将来使用する希望があるときには 忘れずに御夫婦の責任で延長の手続きをしてください 受精卵はお二人のものですので たとえ保存期間中であっても 奥様の子宮に移植する際も 破棄する際も お二人の同意が必要です 御夫婦のどちらか一方が同意しない場合 移植に使用することは出来ません また現在は 御夫婦のどちらか一方がなくなった場合には その受精卵を用いて妊娠をはかることは認められていません
29 15. 男性不妊の場合の治療はどのようになるのですか? 男性不妊の場合は 原因に応じて 内科的治療 ( 薬物療法 ) や外科的治療 ( 手術 ) が行われます 1) 性機能障害 (1) 抗うつ薬射精時 精液が膀胱に逆流する逆行性射精の症例に対して用いることがあります (2)PDE-5 阻害薬勃起不全 (ED) の治療薬として用いられ ED が不妊原因の一つである場合に用います (3) 射精障害に対する治療精子形成に問題がなくても 誤ったマスターベーションの方法に慣れてしまっているため 性交時に射精できない場合があります 器具を用いてマスターベーションの方法を矯正できるか試みますが 場合により人工授精を必要なこともあります (4) 人工授精性機能障害の治療を行っても無効な場合 あるいは希望しない場合や高齢の夫婦で妊娠を急がなければならない場合 人工授精を行います 2) 軽度 ~ 中等度の精液性状低下 (1) 内科的治療 1 生活習慣等 男性不妊の原因になりうる因子の除去精子形成や射精を障害する可能性がある薬剤 喫煙 アルコール過剰摂取等 男性不妊の原因になりうると考えられるものがあれば 可能な範囲で中止します また 長時間の高温環境はできるだけ避けるべきです 2 非内分泌療法 ( 漢方薬 ビタミン剤 血流改善薬等 ) 精子の数が少ない症例や 運動率が低い症例に投与することがありますが 統計学的に精液所見や妊娠率の改善に対する明確な有効性が示された治療法は少なく 経験的治療が主体となっています 3 内分泌療法 (hcg FSH 療法 ) 脳の視床下部あるいは下垂体の機能不全が原因でおこる精巣機能不全症例 ( 低ゴナドトロピン性性腺機能低下症 ) に対して行います 先天性のものと脳手術後など後天的なものがあります 定期的な注射が必要ですので 患者さん自身に自己注射をしていただく場合が多いです 低ゴナドトロピン性性腺機能低下症は 治療前の状態が無精子症であっても 薬物療法により著明な精液所見の改善が望める 数少ない疾患の一つと言えま
30 す (2) 人工授精軽度 ~ 中等度の精液性状低下の場合 人工授精で妊娠することがあります (3) 精索静脈瘤に対する手術精索静脈瘤を有し 精子形成障害をきたしている もしくは将来の精子形成障害が危惧される症例に対して行います 手術方法としては 逆流の原因となっている精巣の静脈を結紮しますが その位置によって高位結紮術と低位結紮術があります 一般的には 手術用顕微鏡を用いた顕微鏡下低位結紮術が多く行われ 術後に精子形成能の改善による精液所見の改善と妊娠率の向上が期待されます 3) 高度の精液性状低下 無精子症 (1) 精巣精子採取術 + 顕微授精様々な方法を試みても精液中から精子を回収することができない場合に行います これらの方法で採取した精子は生殖補助医療 ( 顕微授精法 ) で卵子と受精させることになります 1 精巣精子採取術 (simple-tese) 陰嚢の皮膚を小さく切開し 精巣組織の一部を採取する方法です 採取した精巣組織に精子が確認されれば 顕微授精に使用します 閉塞性無精子症の症例で 精路再建術が困難もしくは不成功であった症例に行います 閉塞性無精子症の場合は精巣内での精子形成が盛んなため 多くの場合は精子の採取が可能です 2 顕微鏡下精巣精子採取術 (micro-tese) 非閉塞性無精子症の場合は 精巣内での精子形成が極度に障害されていることが多いため 陰嚢の皮膚切開から精巣を体外に出し 手術用顕微鏡を用いて精子形成のある場所を綿密に探し 精子の採取を試みます 非閉塞無精子症の場合は この方法を用いても残念ながら精子を採取できないこともあります (2) 精路再建手術精路 ( 精子の通り道 ) に閉塞がある場合にその部を取り除いて精路を再建します その閉塞部位によって方法が異なります 精路再建手術は 精路通過障害を解除できれば 射出精液中に精子が認められ 自然妊娠が期待できる治療法です 1 精管精管吻合術
31 パイプカット術後や鼠径ヘルニア術後など 精管の閉塞が原因で無精子症を呈している症例に行います 閉塞部位の末梢側と中枢側の開通している精管同士をつなぎあわせる顕微鏡下精管精管吻合術が行われます 閉塞していた期間や原因等にもよりますが 術後には約 80-90% の症例で精液中に精子の出現が認められます 2 精管精巣上体吻合術精巣上体炎後等 精巣上体での閉塞が原因で無精子症を呈している症例に行います 精巣上体の一部を切開し 精管とつなぎあわせる顕微鏡下精管精巣上体吻合術が行われます 閉塞の原因にもよりますが 約 40% 程度の症例で 術後に精液中に精子が出現します 3 射精管解放術前立腺嚢胞等が原因で 射精管 ( 前立腺にある精液が尿道に出てくる部位 ) の閉塞がある症例では 経尿道的内視鏡を用いた射精管解放術を行います これにより 精液量と精液所見の改善が見られます (3) 非配偶者間人工授精精巣精子採取術を行っても精子の得られない無精子症や 高度の精液性状の低下 無精子症の方で (1) (2) に示したような治療をおこなっても妊娠に至らない場合 御夫婦の強い希望があれば非配偶者 ( 夫以外の提供者 ) の精子を用いた人工授精治療を考慮することも出来ます ただ この治療法では父親と子どもに遺伝的なつながりがなくなること 子どもにその事実を伝えるかどうかなど 子どもが出来てからも考え続けなければならない問題が多く どの御夫婦にも勧められる治療法ではありません 専門医に相談して 施行するかどうか慎重に考えて下さい
32 16. 生殖補助医療の治療成績はどの程度なのですか? 日本産科婦人科学会の調査によると 生殖補助医療を用いた治療は 2010 年には全国で 552 施設 242,161 治療周期が行われました このうち生産分娩にまで至った治療周期は 27,682 周期 (11.4%) でした 新鮮胚治療周期と凍結融解卵 胚治療周期の治療に分けると 新鮮胚治療周期で生産分娩にまで至った治療周期は 6.0%(9,471/158,391) 凍結融解卵 胚周期治療で 21.7% (18,211/83,779) でありました 新鮮胚治療では難しい症例が多いことが推測されます 出生児数は 28,945 人であり この数値は約 36 人に一人が生殖補助医療で出生していることになります これは小学校の1 教室に 1 人は生殖補助医療で出生した児がいることになります 2010 年の治療成績について治療を受けた女性の年齢によって分け分析しました 治療成績の表現には 成績の分子 分母に用いられている項目が異なるので注意が必要です 図 1 には 治療開始周期あたりの生産率 ( 児が生きて産まれる率 ) または妊娠率 胚移植周期あたりの妊娠率と妊娠周期あたりの流産率を記載しました 妊娠率 生産率は若い年齢では高く 年齢が高くなるにつれて低くなりました 治療あたりの生産率でみると 32 歳ぐらいはではほぼ一定で 約 20% の生産率がありますが 32 歳より高齢になると徐々に下降し ( 約 1%/ 歳 ) 37 歳からは下降率も急激 ( 約 2%/ 歳 ) となっています 39 歳では治療開始周期あたりの生産率は 10.2% ですが 40 歳では 7.7% 44 歳で 1.3% と 40 歳を超えると生殖補助医療での生児獲得もかなり厳しくなります また 妊娠後の流産率をみると 31 歳ぐらいまでは約 16-18% で推移しますが 32 歳から徐々に上昇し 37 歳ぐらいからは急激な上昇となります 39 歳で 30.4% 40 歳で 35.1% 43 歳で 55.2% となっています このように生殖補助医療の治療成績は 年齢がその成績に大きく影響していることがわかります 生殖補助医療を受ける場合でも可能ならばより若い時期に受けることが大切になります 90.0% 80.0% 70.0% 60.0% 50.0% 40.0% 30.0% 20.0% 10.0% 0.0% 妊娠 / 治療妊娠 /ET 生産 / 治療流産 / 妊娠
33 図 年生殖補助医療の治療成績 ( 年齢別 ) ET: 胚移植 より引用
34 年齢が不妊 不育症に与える影響 17. 女性の妊娠 分娩に最適な年齢はいくつくらいですか? 女性が妊娠 分娩を考えるとき 自分自身の就学状況 婚姻 ( またはパートナー ) の状況 就労状況など 多くの家庭や社会の周囲の要因を考慮して 個別に計画を立てていくことが重要です しかし 健康な子どもを自然に授かるということだけに目を向けて 純粋に生物学的にみると 妊娠 分娩に最適な年齢は 20 歳代 おそくとも 35 歳までと考えられます 30 歳を超えると女性が自然に妊娠する可能性は少しずつ低下し 35 歳くらいから急激に低下します 自然妊娠を強く望むのであれば できるだけ 30 才前に妊娠 分娩する事をおすすめします 45 歳を過ぎるとこ体外受精や顕微授精を行っても妊娠することはほとんどありません また 35 才以上では流産や ダウン症などの胎児異常がおおくなることから 35 才までには妊娠 分娩をおこなうことが望ましいと考えられます 子宮内膜症や子宮筋腫等の場合は より早くに妊娠を考えた方が無難です とくに内膜症では 卵巣機能が低下する年齢は 内膜症がない女性より低いと考えられていることから 主治医の先生と妊娠の時期についてよく相談することがすすめられます 注 : 妊孕能 卵巣予備能についてどれくらいの卵胞が残っているかをさまざまな方法で推定する工夫がなされていて 総称として卵巣予備能と呼ばれています 血液中のホルモンなどの物質 ( 卵胞刺激ホルモン (FSH) インヒビン 抗ミューラー管ホルモン (AMH) など ) を測定したり 超音波検査を用いて 卵巣の大きさや卵胞数を計測したりする方法です また 体外受精がさかんに行われるようになりましたから その診療の過程で採取できた卵子の個数や受精して妊娠に至った率などの検討から研究が進みました それによると 女性の卵胞の数は年齢とともに徐々に減っていくけれども 30 歳代の後半からはその減り方が特に急になっていくことがわかってきました ここでいう卵胞は 1 個ずつ卵子を容れているわけですから 卵胞の数は卵子の数を表していることになります 卵子は胎児期に作られ 出生後には新しく作られることはないことから 後から排卵される卵子はそれだけ年数を経た いわば古い卵子ということになります 卵子には 質 という因子もあり 上に述べたような理由で年齢とともに 卵子の質 も低下していくことが示唆されるようになりました しかし 卵子の質 を正確に表す指標は 現在のところありません 卵子の数と質の両面からみて 妊孕能 ( 妊娠のしやすさ ) は若い人ほど高いと言えるのです
35 18. 女性の加齢は不妊症にどんな影響を与えるのですか? 1) 女性は年齢が増加すると妊孕性 ( 妊娠する力 ) が低下します女性の加齢と不妊症を考えるデータとして 避妊法が確立されていない 17~20 世紀における女性の年齢と出産数の変化について調べた研究があります 出産数は 30 歳から徐々に減少し 35 歳を過ぎるとその傾向は顕著になり 40 歳を過ぎると急速に減少します ( 図 1) つまり 女性の年齢による妊孕性の低下は 平均寿命がのびてもあまりその変化は変わらない現象であることがわかります このような年齢の上昇による妊孕力の低下は 必然的に不妊症を増加させることになります 具体的には 不妊の頻度は 25 歳 ~29 歳では 8.9% 30~34 歳では 14.6% 35 ~39 歳 21.9% 40~44 歳では 28.9% と報告されており 30 歳から不妊症が増加 つまり自然に妊娠する確率が減っていることがわかります 女性の年齢の影響を見るには もうひとつ 非配偶者間人工授精 (AID) の治療成績が適しています この治療は夫が無精子症の場合に健康な男性から提供された精子を用いて妊娠をはかるもので 女性はほとんどの場合不妊ではないと考えられます しかし前に述べた自然妊娠の場合と同様に AID による妊娠率は女性の年齢の増加に伴い低下し 35 歳以上ではその低下は顕著に認められます 図 1. 女性の年齢と妊孕力の変化 妊孕率は 女性 1,000 人あたりの出生数 (17~20 世紀のアメリカ ヨーロッパ イランなど 10 ヶ所のデータ :Henry, L. (1961). Some data on natural fertility. Eugenics Quarterly, 8(2), ) を元に 歳を 100% として計算した 年齢の増加に伴い ( 特に 35 歳以降 ) 妊孕率の低下が認められる データは平均 ± 標準偏差で示した (2016 年 12 月 12 日一部内容を改訂 )
36 2) 女性は年齢が増加すると婦人科疾患の罹患率が増加します年齢が増加すると 卵管炎 子宮筋腫 子宮内膜症等に罹患する確率が増し 長期化して増悪し 形態学的異常のリスクが増大することも考えられています クラミジアなどによる卵管炎においては 卵管やその周囲の炎症が起こり 卵管が狭くなったり 塞がったり または 卵管周囲の癒着が生じるため 卵管妊娠や卵管因子による不妊が起こります 子宮筋腫は年齢とともに罹患率が増加し 筋腫核が増大し 子宮腔内に突出して着床や成長を障害することが考えられます 子宮内膜症においても 卵管周囲の癒着により 卵管の動きが制限され 卵子が卵管に入れなくなることが考えられます また 子宮内膜症における骨盤内環境の悪化が胚の成長や着床を障害することが指摘されています 3) 女性は年齢が増加すると生殖補助医療による妊娠率 生産率が低下します女性は 30 歳以降妊娠率が低下します 35 歳前後からは 妊娠率の低下と流産率の増加が起こり たとえ体外受精や顕微授精などの生殖補助医療を行って受精を起こさせることができても 妊娠率 生産率は低下します ( 図 2) 図 2. 年齢別生殖補助医療の治療成績 わが国における生殖補助医療による治療成績を示した ( 年齢の増加に伴い ( 特に 35 歳以降 ) 妊娠率 生産率の低下と流産率の増加が認められる ET: 胚移植 (2016 年 12 月 12 日一部内容を改訂 ) 4) 女性は年齢が増加すると赤ちゃんの死亡率が上昇します 女性の年齢が上昇すると 周産期死亡率 ( 妊娠 22 週以降の胎児や生後 1 ヶ月以内の新生児の死亡率 ) が上昇します もっとも 周産期死亡率が低いのは 25~29 歳です ( 図 3)
37 周産期死亡率は 25~29 歳で最低で 母の年齢が高くなると周産期死亡率も高くなる ( 出産千対 ) 年齢 周産期死亡 : 妊娠満 22 週以後の死産と早期新生児死亡の合計資料 : 厚生労働省人口動態統計 ( 平成 22 年 ) 図 3. 母の年齢と周産期死亡率
38 19. 女性の加齢は流産にどんな影響を与えるのですか? 流産の頻度は平均的には 15% ですが 加齢とともに増加します ( 図 1) 40 歳代前半では 50% という報告もあります 流産の 80% は胎児染色体異常によって起こります 卵子 精子は染色体減数分裂を経て成熟します 精子が生涯作られ続けるのに対し 卵子は発生 ( 減数分裂 ) の途中で形成が止まっており そのままの形で何十年もじっとしています その時間が長いと 染色体の構造が不安定になって 染色体異常が発生しやすくなるといわれています 染色体の異常にはその程度が大きいものと小さいものがあり 異常が大きい卵子は着床する前の早い時期に死滅してしまうために妊娠に至りません 異常が小さいと妊娠しますが 着床後発生が止まり その結果が流産となります このような理由から 女性の加齢とともに不妊症 流産ともに増加します このように 卵子は存在するだけでなく 染色体異常を起こさない強い力を持っている間だけ赤ちゃんを作ることができます 従って 50 歳で閉経するまでに卵子数は充分あったとしても その卵子は妊娠能力をもたないので 月経がある限り妊娠できるわけではありません 卵巣機能は生命維持に直結しない代わりにヒトの臓器の中で最も早く廃絶します なお 欧米では高齢女性に対して体外受精を施行する場合 染色体異常を調べる受精卵診断 ( 着床前診断 ) が実施されています これは異常な受精卵を廃棄するだけで 高齢女性の正常卵が増加することはあり得ませんから 出産できるようになる技術ではありません 一見よさそうなために欧米で流行しましたが 高額な割に出産に結びつかないことが理解され 減少し始めたところです
39 図 1. 加齢による流産の頻度 Andersen AMN et al. Maternal age and fetal loss: population based register linkage study. BMJ 320: , 2000 よりデータを引用し作成
40 20. 加齢に伴う卵子の質の低下はどのような影響があるのですか? 女性は 35 歳以上になると 妊娠率の低下だけでなく流産率が増加します これは 加齢による卵の染色体異常や受精後の胚発育の悪化により起こると考えられています メカニズムは明らかではなく 残念ながらその予防方法もないのが現状です 女性の年齢の増加による妊孕力の低下の主な原因は 卵子の質の低下です自身の卵子を用いた治療では 女性の年齢の増加に伴って 妊娠率 生産率は低下しますが 年齢の若い女性から卵子提供を受けると 女性の年齢の増加による妊娠率 生産率の低下は見られなくなります ( 図 1) つまり 女性の年齢の増加に伴う妊孕力の低下は 加齢による 卵の質の低下 が主な原因であることがわかります 図 1. 提供 ( ドナー ) 卵子と自身の卵子を用いた生殖補助医療による治療成績 患者自身の卵子を用いた場合 ( 青色 ) と若年女性からの提供 ( ドナー ) 卵子を用いた場合 ( 赤色 ) の生殖補助医療による生産率を示した 患者自身の卵子を用いた場合は 年齢の増加に伴い生産率は低下しますが ドナー卵子を用いた場合は 年齢による生産率の低下は認められません アメリカ疾病予防管理センター (CDC) が発表した 2003 ART Success Rates in USA のデータを用いて作成 女性の卵巣内にある卵子は生まれる前に作られ その後新たに補充されることはありません卵子の元になる卵母細胞は 女児がまだ母体内にいる胎生 5ヶ月頃に最も多く 約 700 万個作られますが その後急速にその数が減少し 出生時には 約 200 万個となり 排卵が起こり始める思春期頃には 30 万個まで減少します ( 図 2) そのうち 排卵する卵子の数は 400~500 個 (1% 以下 ) です つまり 排卵する卵子の年齢は実年齢とほぼ同じであることになります このように卵母細胞の数は増加することはなく 37 歳頃を過ぎると急速に減少し 卵母細胞の数が約 1,000 個以下になると閉経します
41 図 2. 年齢による卵細胞数の変化 卵細胞は妊娠 5 ヶ月まで 700 万個 ( 両側卵巣 ) と著しく増加するが その後減少し 出生時には約 200 万個となる さらに 初経の時期には 30 万個まで減少する Baker の論文 (Baker TG. A Quantitative and Cytological Study of Germ Cells in Human Ovaries. Proc R Soc Lond B Biol Sci. 158: , 1963) を改変し図を作成 加齢に伴い卵子の染色体異常が増加します体の細胞は 46 本の染色体を持っていますが 卵子や精子の染色体は各々 23 本であり 受精して受精卵になると染色体は 46 本になります 卵母細胞が排卵する卵子になるまで 2 回の分裂 ( 第一 第二減数分裂 ) を経て 23 本の染色体になります 卵母細胞は排卵周期が開始するまでの間 第一減数分裂の途中で停止しています 女性の年齢の増加に伴い 卵巣内で卵子が老化すると 卵子の第一減数分裂の異常である染色体不分離という現象が認められるようになり 染色体異常が増加すると考えられています ( 図 3) 卵子の質が低下するメカニズムは現在のところ不明です女性の年齢の増加により卵子の質の低下が起きていることは様々な事実から明らかです ミトコンドリアは細胞内のエネルギー調節を行う重要な細胞内小器官であり 細胞のエネルギー源であるアデノシン三リン酸 (ATP) を産生します ミトコンドリアの機能低下と 卵子の老化 を関連付ける研究結果が報告されています しかしながら 卵子の老化 の詳細なメカニズムは現在のところ不明です
42 図 3. 染色体の不分離による卵子の染色体異常 卵母細胞は 2 回の分裂 ( 第一 第二減数分裂 ) を経て 23 本の染色体になります 23 本の染色体を持った精子と受精すると 受精卵の染色体は 46 本となります 一方 卵子の老化により染色体の不分離が起こることが知られていますが 染色体の不分離の起こった卵子の染色体は 24 本となります 23 本の染色体を持った精子と受精すると 受精卵の染色体は 47 本となり染色体異常の受精卵ができます
43 21. 男性の加齢は不妊症 流産にどんな影響を与えるのですか? 成人男性の精巣では 生涯を通じて精子がつくられますが 加齢とともに少しずつその機能が低下します 精巣の大きさも少しずつ小さくなり 男性ホルモンをつくる力も緩やかに低下しますが 両方の精巣が無くならない限り 去勢 状態になることはありません 女性でみられる閉経のような変化が無いことや 個々の健康状態にも違いがあることから 男性では年齢で不妊症に区切りをつけることはなかなかうまくできません 体外受精や顕微授精などの生殖補助医療の成績と男性の加齢との関係について様々な報告がされています その中のいくつかを簡単に紹介します 1) 精子数は減るのでしょうか? 1 日あたりにつくられる精子数は加齢とともに減少するとされていますが 精液量も減ってしまうため精子濃度はあまり変わらないとされています 最近の報告例を表 1に示します 過去の報告をまとめたものでも 30 歳代と比較すると 50 歳代では精液量は 3~22% 精子運動率は 3~37% 精子正常形態率は 4~18% 低下すると報告されています 一般に高齢の男性の配偶者は高齢であることから 精液所見の低下がどの程度不妊症に関係するかを知るのは難しいと考えられます また 運動精子を認めれば体外受精や顕微授精などで妊娠出産を期待できますので 精子減少と不妊症を結びつけるのはさらに複雑です 2) 体外受精や顕微授精の成功率は下がるのでしょうか? 運動精子が存在しても その精子の機能が低下していれば 体外受精や顕微授精などの生殖補助技術によるによる受精率や妊娠率が低下する可能性があります 男性の加齢と生殖補助技術の成績に関する過去の報告には 加齢により成績が低下するというものもあればあまり変わらないとするものがあり 統一された見解がないのが現状です 配偶者の年齢も考慮する必要がありますが 最近の報告の中には女性と同様 男性でも 35 歳を過ぎると生殖補助医療による出産率が低下するとするものもみられています 3) 流産に影響を与えてしまうのでしょうか? 比較的多数の症例対照研究によると 女性の年齢や他の要因の影響を除いても 男性の加齢によって自然流産の確率が上昇すると報告されています また 45 歳より高齢の男性では 25 歳未満と比較して自然流産の確率が約 2 倍になるとするものや 自然流産に与える影響は男性の 40 歳以上は女性の 30 歳以上に相当するとの報告もあります
44 表 1. 年齢階層別の精液所見 ( 平均 ± 標準偏差 ) 年代 < 40 歳 40~49 歳 >50 歳 人数 年齢 35.5± ± ±4.5 精液量 (ml) 3.7± ± ±1.5 精子濃度 (10 6 /ml) 76±55 76±63 59±57 精子運動率 (%) 57±14 53±16 43±18 総運動精子数 (10 6 ) 262± ± ±152 Stewart AF and Kim ED. Fertility concerns for the aging male. Urology 78: , 2011 よりデータを引用し作成
45 執筆者一覧 ( 敬称略 ) 安藤寿夫 豊橋市民病院総合生殖医療センターセンター長 石川博通 東京歯科大学市川総合病院泌尿器科教授 石原理 埼玉医科大学産婦人科学教授 市川智彦 千葉大学医学部泌尿器科学教授 苛原稔 徳島大学大学院ヘルスバイオサイエンス研究部産科婦人科学分野教授 岩本晃明 国際医療福祉大学病院リプロダクションセンター男性不妊部門教授 木村 正 大阪大学大学院医学系研究科産科学婦人科学教授 久具宏司 東邦大学医療センター大橋病院産科婦人科学講座教授 久慈直昭 慶応義塾大学医学部産婦人科講師 久保田俊郎東京医科歯科大学大学院生殖機能協関学教授 倉智博久 山形大学医学部産科婦人科学教授 齊藤英和 国立成育医療センター周産期診療部不妊診療科医長 柴原浩章 兵庫医科大学産科婦人科主任教授 菅沼信彦 京都大学大学院医学研究科人間健康科学科 ( 産婦人科学 ) 教授 杉浦真弓 名古屋市立大学医学部産婦人科学教授 千石一雄 旭川医科大学医学部産婦人科学産婦人科学講座教授 竹下俊行 日本医科大学産婦人科学教授 堤 治 医療法人財団順和会山王病院病院長 楢原久司 大分大学医学部産科婦人科学教授 原田省 鳥取大学医学部女性診療科教授 藤澤正人 神戸大学大学院医学研究科腎泌尿器科学分野教授 松田公志 関西医科大学腎泌尿器外科教授 峯岸敬 群馬大学大学院医学系研究科産科婦人科学教授 栁田薫 国際医療福祉大学病院リプロダクションセンター教授 不妊症 Q&A 平成 25 年 4 月作成 : 一般社団法人日本生殖医学会広報部 一般社団法人日本生殖医学会掲載されている情報 写真 イラストなど文字 画像等のコンテンツの著作権は日本生殖医学会に帰属します 本内容の転用 複製 転載 頒布 切除 販売することは一切禁じます
体外受精についての同意書 ( 保管用 ) 卵管性 男性 免疫性 原因不明不妊のため 体外受精を施行します 体外受精の具体的な治療法については マニュアルをご参照ください 当施設での体外受精の妊娠率については別刷りの表をご参照ください 1) 現時点では体外受精により出生した児とそれ以外の児との先天異常
 生殖補助医療に関する同意書 体外受精 顕微授精 受精卵の凍結保存 融解移植に際しては 下記の同意書 が必要です ご夫婦で署名捺印した上で提出してください 体外受精に関する同意書 ( 初回採卵に必要 ) 顕微授精に関する同意書 ( 初回採卵に必要 ) 受精卵凍結保存に関する同意書 ( 初回採卵に必要 ) 凍結受精卵融解胚移植に関する同意書 ( その都度必要 ) 同意書は 保管用 と 提出用 の 2 部からなります
生殖補助医療に関する同意書 体外受精 顕微授精 受精卵の凍結保存 融解移植に際しては 下記の同意書 が必要です ご夫婦で署名捺印した上で提出してください 体外受精に関する同意書 ( 初回採卵に必要 ) 顕微授精に関する同意書 ( 初回採卵に必要 ) 受精卵凍結保存に関する同意書 ( 初回採卵に必要 ) 凍結受精卵融解胚移植に関する同意書 ( その都度必要 ) 同意書は 保管用 と 提出用 の 2 部からなります
2 注釈 1 精液検査とは? 射精した精液中の精子の数や運動性 形などを調べる検査で これらの結果を 精液所見 といい 治療方針が決められることが多い 精液検査の標準値として左図のWHOラボマニュアルに準拠している場合が多い 注釈 2 フーナーテストとは? 代表的な精子 - 子宮頸管粘液適合試験であ
 1 老化する精子 射精されない精子 不妊に悩むカップルは 一般的に 10 組に 1 組といわれるが 今までのところ日本には大規模な 不妊の調査研究が存在せず 6 から 7 組に 1 組と推定している研究者もいるほどであり 子ども を望むにもかかわらず授からないことは珍しいことではない WHO( 世界保健機関 ) の報告によると その原因は女性のみ 41% 男性のみ 24% 男女とも が 24% であり
1 老化する精子 射精されない精子 不妊に悩むカップルは 一般的に 10 組に 1 組といわれるが 今までのところ日本には大規模な 不妊の調査研究が存在せず 6 から 7 組に 1 組と推定している研究者もいるほどであり 子ども を望むにもかかわらず授からないことは珍しいことではない WHO( 世界保健機関 ) の報告によると その原因は女性のみ 41% 男性のみ 24% 男女とも が 24% であり
1 卵胞期ホルモン検査 ホルモン分泌に関して卵巣や脳が正常に機能しているかを知る目的で測定します FSH; 卵胞刺激ホルモン脳の下垂体から分泌されて 卵子を含む卵胞を成長させる作用を持ちます 低いと卵胞の成長がおきませんが 卵巣の予備能力が低下している時には反応性に高くなります LH; 黄体化ホルモ
 亀田総合病院 ART センター 1 卵胞期ホルモン検査 FSH LH PRL E2 (AMH 空腹時血糖 インスリン値) 2 胞状卵胞数の計測 ( 超音波検査 ) 3 子宮卵管造影 4 卵胞計測 ( 超音波検査 ) 8 黄体期ホルモン検査 P4 E2 (5 尿中 LH 検査 ) 7 排卵確認 月経 6 性交後検査 初診時検査 9 内診 10 経膣超音波検査 11クラミジア抗原検査 12 子宮頚部細胞診
亀田総合病院 ART センター 1 卵胞期ホルモン検査 FSH LH PRL E2 (AMH 空腹時血糖 インスリン値) 2 胞状卵胞数の計測 ( 超音波検査 ) 3 子宮卵管造影 4 卵胞計測 ( 超音波検査 ) 8 黄体期ホルモン検査 P4 E2 (5 尿中 LH 検査 ) 7 排卵確認 月経 6 性交後検査 初診時検査 9 内診 10 経膣超音波検査 11クラミジア抗原検査 12 子宮頚部細胞診
妊よう性とは 妊よう性とは 妊娠する力 のことを意味します がん治療の影響によって妊よう性が失われたり 低下することがあります 妊よう性を残す方法として 生殖補助医療を用いた妊よう性温存方法があります 目次 はじめにがん治療と妊よう性温存治療抗がん剤治療に伴う卵巣機能低下について妊娠の可能性を残す方
 妊よう性とは 妊よう性とは 妊娠する力 のことを意味します がん治療の影響によって妊よう性が失われたり 低下することがあります 妊よう性を残す方法として 生殖補助医療を用いた妊よう性温存方法があります 目次 はじめにがん治療と妊よう性温存治療抗がん剤治療に伴う卵巣機能低下について妊娠の可能性を残す方法妊よう性温存方法がん治療後の妊娠に関して生殖医療機関を受診するまでの流れ生殖医療機関を探すには受診するまでにかかる費用マイカレンダー紹介状への記載内容について
妊よう性とは 妊よう性とは 妊娠する力 のことを意味します がん治療の影響によって妊よう性が失われたり 低下することがあります 妊よう性を残す方法として 生殖補助医療を用いた妊よう性温存方法があります 目次 はじめにがん治療と妊よう性温存治療抗がん剤治療に伴う卵巣機能低下について妊娠の可能性を残す方法妊よう性温存方法がん治療後の妊娠に関して生殖医療機関を受診するまでの流れ生殖医療機関を探すには受診するまでにかかる費用マイカレンダー紹介状への記載内容について
リプロダクション部門について
 ( 大学ホームページ用 ) リプロダクション部門 不妊 ( リプロ ) 外来について 女性低侵襲外科 リプロダクションセンターが開設されました 平成 29 年 1 月よりリプロダクションセンターの運営が開始しております 採卵 胚移植室 培養室 採精室 を完備し 体外受精により不妊症に悩む患者さんに安定し 安心できる不妊治療を提供しております 人工授精 体外受精を含む生殖補助医療の料金が変更します リプロダクションセンターの開設に伴い
( 大学ホームページ用 ) リプロダクション部門 不妊 ( リプロ ) 外来について 女性低侵襲外科 リプロダクションセンターが開設されました 平成 29 年 1 月よりリプロダクションセンターの運営が開始しております 採卵 胚移植室 培養室 採精室 を完備し 体外受精により不妊症に悩む患者さんに安定し 安心できる不妊治療を提供しております 人工授精 体外受精を含む生殖補助医療の料金が変更します リプロダクションセンターの開設に伴い
不妊外来を受診される方へ
 不妊外来を受診される方へ 松戸市立病院産婦人科不妊外来 妊娠の成立について *1 *2 性交により腟内に射出された精液から精子のみが排卵期になると頚管粘液に満たされた子宮頚管を通って子宮内に入り 更に卵管の先端 ( 卵管膨大部 ) *3 にまで達します *4 *5 一方 卵巣から排卵された卵子を卵管が捕捉し 卵管膨大部に取り込みます 卵管膨大部で精子と卵子が出会い その場で受精が成立します 受精した卵は卵管を精子の進んできた方向とは逆に
不妊外来を受診される方へ 松戸市立病院産婦人科不妊外来 妊娠の成立について *1 *2 性交により腟内に射出された精液から精子のみが排卵期になると頚管粘液に満たされた子宮頚管を通って子宮内に入り 更に卵管の先端 ( 卵管膨大部 ) *3 にまで達します *4 *5 一方 卵巣から排卵された卵子を卵管が捕捉し 卵管膨大部に取り込みます 卵管膨大部で精子と卵子が出会い その場で受精が成立します 受精した卵は卵管を精子の進んできた方向とは逆に
AID 4 6 AID ; 4 : ; 4 : ; 44 : ; 45 : ; 46 :
 6 9 7 6 8 6 4 58 6 6 7 6 4 4 4 4 5 58 5 IVF-ET : in vitro fertilization and embryo transfer GIFT : gamete intrafallopian transfer ZIFT : zygote intrafallopian transfer 9 766 8 6 6 6 677 9 7 IVF-ETGIFTZIFT
6 9 7 6 8 6 4 58 6 6 7 6 4 4 4 4 5 58 5 IVF-ET : in vitro fertilization and embryo transfer GIFT : gamete intrafallopian transfer ZIFT : zygote intrafallopian transfer 9 766 8 6 6 6 677 9 7 IVF-ETGIFTZIFT
不妊治療は女性のもの 一昔前まで そう思われていましたが最近では男性に原因があることも多いという事が知られるようになってきました 不妊は 実に4-5 割の確率で男性にも原因があるという事が分かってきています 夫婦がお互いをいたわりながら よりよい不妊治療ができるように 男性も男性不妊症についての基礎
 はなぶさ英ウィメンズクリニック男性不妊治療テキスト 不妊治療は女性のもの 一昔前まで そう思われていましたが最近では男性に原因があることも多いという事が知られるようになってきました 不妊は 実に4-5 割の確率で男性にも原因があるという事が分かってきています 夫婦がお互いをいたわりながら よりよい不妊治療ができるように 男性も男性不妊症についての基礎知識を身につけましょう この教室では 男性不妊症の実際について
はなぶさ英ウィメンズクリニック男性不妊治療テキスト 不妊治療は女性のもの 一昔前まで そう思われていましたが最近では男性に原因があることも多いという事が知られるようになってきました 不妊は 実に4-5 割の確率で男性にも原因があるという事が分かってきています 夫婦がお互いをいたわりながら よりよい不妊治療ができるように 男性も男性不妊症についての基礎知識を身につけましょう この教室では 男性不妊症の実際について
はじめに 近年 がんに対する治療の進歩によって 多くの患者さんが がん を克服することができるようになっています しかし がん治療の内容によっては 造精機能 ( 精子をつくる機能のことです ) が低下し 妊娠しにくくなったり 妊娠できなくなることがあります また 手術の内容によっては術後に性交障害を
 はじめに 近年 がんに対する治療の進歩によって 多くの患者さんが がん を克服することができるようになっています しかし がん治療の内容によっては 造精機能 ( 精子をつくる機能のことです ) が低下し 妊娠しにくくなったり 妊娠できなくなることがあります また 手術の内容によっては術後に性交障害を引き起こすことがあります このようながん治療に伴う生殖機能の低下の可能性とその温存方法について理解したうえで
はじめに 近年 がんに対する治療の進歩によって 多くの患者さんが がん を克服することができるようになっています しかし がん治療の内容によっては 造精機能 ( 精子をつくる機能のことです ) が低下し 妊娠しにくくなったり 妊娠できなくなることがあります また 手術の内容によっては術後に性交障害を引き起こすことがあります このようながん治療に伴う生殖機能の低下の可能性とその温存方法について理解したうえで
児に対する母体の甲状腺機能低下症の影響を小さくするためにも 甲状腺機能低下症を甲状腺ホル モン薬の補充でしっかりとコントロールしておくのが無難と考えられます 3) 胎児 新生児の甲状腺機能低下症 胎児の甲状腺が生まれながらに ( 先天的に ) 欠損してしまう病気があります 通常 妊娠 8-10 週頃
 甲状腺機能低下症の妊娠に対する影響 1) 甲状腺機能低下症が母体に与える影響 甲状腺機能低下症があると流産 早産 胎盤早期剥離 産後甲状腺炎の頻度が増えると考えられています ただし流産や早産に関しては甲状腺機能低下症とはほとんど関連がなく甲状腺抗体陽性 ( 橋本病 ) と関連が深いとの考え方もあります 子癇前症や妊娠性高血圧 ( 妊娠中毒症 ) 児の出生時体重の異常 周産期死亡率は甲状腺機能低下症で頻度が上がるという報告とそうでない報告があり
甲状腺機能低下症の妊娠に対する影響 1) 甲状腺機能低下症が母体に与える影響 甲状腺機能低下症があると流産 早産 胎盤早期剥離 産後甲状腺炎の頻度が増えると考えられています ただし流産や早産に関しては甲状腺機能低下症とはほとんど関連がなく甲状腺抗体陽性 ( 橋本病 ) と関連が深いとの考え方もあります 子癇前症や妊娠性高血圧 ( 妊娠中毒症 ) 児の出生時体重の異常 周産期死亡率は甲状腺機能低下症で頻度が上がるという報告とそうでない報告があり
胎児計測と胎児発育曲線について : 妊娠中の超音波検査には大きく分けて 5 種類の検査があります 1. 妊娠初期の超音波検査 : 妊娠初期に ( 異所性妊娠や流産ではない ) 正常な妊娠であることを診断し 分娩予定日を決定するための検査です 2. 胎児計測 : 妊娠中期から後期に胎児の発育が正常であ
 胎児計測と胎児発育曲線について : 妊娠中の超音波検査には大きく分けて 5 種類の検査があります 1. 妊娠初期の超音波検査 : 妊娠初期に ( 異所性妊娠や流産ではない ) 正常な妊娠であることを診断し 分娩予定日を決定するための検査です 2. 胎児計測 : 妊娠中期から後期に胎児の発育が正常であることを確認するための検査です 3. 子宮 胎盤 臍帯 羊水等の検査 : 子宮や胎盤 臍帯 羊水量等についての異常を見つけるための検査です
胎児計測と胎児発育曲線について : 妊娠中の超音波検査には大きく分けて 5 種類の検査があります 1. 妊娠初期の超音波検査 : 妊娠初期に ( 異所性妊娠や流産ではない ) 正常な妊娠であることを診断し 分娩予定日を決定するための検査です 2. 胎児計測 : 妊娠中期から後期に胎児の発育が正常であることを確認するための検査です 3. 子宮 胎盤 臍帯 羊水等の検査 : 子宮や胎盤 臍帯 羊水量等についての異常を見つけるための検査です
これらの検査は 月経周期の中で下記のような時期に行われます ( いつでも検査できるわけではありません ) 図中のグラフは基礎体温の変動を示し 印は月経を示します 月経周期における検査の時期 高温期 低温期 月経 月経 血液検査 LH FSH E2( エストラジオール ) AMH 精液検査 排卵日 血
 当院における不妊治療 検査について不妊症とは不妊症とは 生殖年齢のご夫婦が避妊をせず お子さんを望みながらも 2 年間 妊娠に至らない場合 と定義されています 不妊治療を必要とするご夫婦は 7 8 組に 1 組の割合とも言われており 不妊治療が特別な事ではないと考えられています 不妊の原因は 一説によると 女性因子が 45% 男性因子が 40% 原因不明が 15% の割合です 女性側の原因( 女性因子
当院における不妊治療 検査について不妊症とは不妊症とは 生殖年齢のご夫婦が避妊をせず お子さんを望みながらも 2 年間 妊娠に至らない場合 と定義されています 不妊治療を必要とするご夫婦は 7 8 組に 1 組の割合とも言われており 不妊治療が特別な事ではないと考えられています 不妊の原因は 一説によると 女性因子が 45% 男性因子が 40% 原因不明が 15% の割合です 女性側の原因( 女性因子
総論0116不妊専門相談センター
 厚生労働の現場から 不妊のこと 1 人で悩まないで 不妊専門相談センター の相談対応を 中心とした取組に関する調査 平成 30 年 1 月 厚生労働省政策統括官付政策評価官室 アフターサービス推進室 目次 第 1 不妊に関する現状 1 はじめに- 不妊に悩む方の状況 - 1 2 不妊治療の現状 1 (1) 増加する不妊治療 (2) 不妊治療の方法 (3) 不妊治療の治療費 (4) 不妊治療で生じる悩み
厚生労働の現場から 不妊のこと 1 人で悩まないで 不妊専門相談センター の相談対応を 中心とした取組に関する調査 平成 30 年 1 月 厚生労働省政策統括官付政策評価官室 アフターサービス推進室 目次 第 1 不妊に関する現状 1 はじめに- 不妊に悩む方の状況 - 1 2 不妊治療の現状 1 (1) 増加する不妊治療 (2) 不妊治療の方法 (3) 不妊治療の治療費 (4) 不妊治療で生じる悩み
謔」閠・錐
 受精卵 ( 胚 ) 卵子凍結の説明書 2009 年 9 月 28 日作成 患者氏名 ID 治療の必要性 / 適応について 受精卵 ( 胚 ) の凍結は 体外受精または顕微授精において 以下のような場合に行われる治療です 胚移植後に 妊娠につながる可能性のある受精卵 ( いわゆる余剰胚 ) が残っていた場合 採卵数が多い 血中エストロゲン値が高いなど 卵巣過剰刺激症候群を起こす可能性が高いために 胚移植がキャンセルとなった場合
受精卵 ( 胚 ) 卵子凍結の説明書 2009 年 9 月 28 日作成 患者氏名 ID 治療の必要性 / 適応について 受精卵 ( 胚 ) の凍結は 体外受精または顕微授精において 以下のような場合に行われる治療です 胚移植後に 妊娠につながる可能性のある受精卵 ( いわゆる余剰胚 ) が残っていた場合 採卵数が多い 血中エストロゲン値が高いなど 卵巣過剰刺激症候群を起こす可能性が高いために 胚移植がキャンセルとなった場合
妊娠・出産MyBook.indd
 2 3 ちゃんと 知ってた 妊娠の知識チェック 答え 解説 Q3 勘違いしてなかった 正しい知識を身につけることが大事 タバコや過度のアルコール 無理なダイエットで 妊娠しにくくなることがある 若いときの生活習慣や体験が 妊娠に影響することがあります 男性の場合 タバコを吸う人は吸わない人と比べて 精子の 知って る 肥 満とやせ 太 りす ぎやや せすぎ は 妊 の女性 娠にか かわる の バラ
2 3 ちゃんと 知ってた 妊娠の知識チェック 答え 解説 Q3 勘違いしてなかった 正しい知識を身につけることが大事 タバコや過度のアルコール 無理なダイエットで 妊娠しにくくなることがある 若いときの生活習慣や体験が 妊娠に影響することがあります 男性の場合 タバコを吸う人は吸わない人と比べて 精子の 知って る 肥 満とやせ 太 りす ぎやや せすぎ は 妊 の女性 娠にか かわる の バラ
系統看護学講座 クイックリファレンス 2012年 母性看護学
 母性看護学 母性看護学 目標 Ⅰ. 母性看護の対象となる人々 関連する保健医療の仕組み 倫理的問題 人間の性と生殖のしくみについての理解を問う 1 母性看護の概念 母性看護の主な概念 a 母性の概念 母性の発達 母性看護学 [1]( 母性看護学概論 ): 第 1 章 母性とは (p.2 12) 公衆衛生 : 第 5 章 C リプロダクティヴ ヘルス / ライツ (p.115 130) 家族論 家族関係論
母性看護学 母性看護学 目標 Ⅰ. 母性看護の対象となる人々 関連する保健医療の仕組み 倫理的問題 人間の性と生殖のしくみについての理解を問う 1 母性看護の概念 母性看護の主な概念 a 母性の概念 母性の発達 母性看護学 [1]( 母性看護学概論 ): 第 1 章 母性とは (p.2 12) 公衆衛生 : 第 5 章 C リプロダクティヴ ヘルス / ライツ (p.115 130) 家族論 家族関係論
Microsoft PowerPoint - 男性不妊症の治療4印刷用
 2018/1/28 栃木県男性不妊講演会 妊活中のカップルの皆さんへ ~ 男性不妊治療の実際 ~ 本日の内容 筑波学園病院泌尿器科山崎一恭 男性不妊症の原因 一般的な診断 治療の流れ その他 0.7% 停留精巣 0.5% 染色体異常 2.5% ( 勃起障害 射精障害 ) 2.4% その他精路通過障害 1.5% 5.3% 精子形成障害精索静脈瘤 90.8% 23.4% 特発性 63.7% 三浦東邦医学会雑誌
2018/1/28 栃木県男性不妊講演会 妊活中のカップルの皆さんへ ~ 男性不妊治療の実際 ~ 本日の内容 筑波学園病院泌尿器科山崎一恭 男性不妊症の原因 一般的な診断 治療の流れ その他 0.7% 停留精巣 0.5% 染色体異常 2.5% ( 勃起障害 射精障害 ) 2.4% その他精路通過障害 1.5% 5.3% 精子形成障害精索静脈瘤 90.8% 23.4% 特発性 63.7% 三浦東邦医学会雑誌
Microsoft PowerPoint - 栃木男女参画センター1月28日スライド最終版
 栃木県男女共同参画センター事業 平成 30 年 1 月 28 日 男性不妊診療の一般的な認識 -1 不妊の原因は男性側にもある 診断 治療方法もある 学ぼう不妊症を! 男性諸君 愛するパートナーのために進んで受診を!! 山王病院リプロダクションセンター男性不妊部門岩本晃明 これまで不妊は女性の問題とされ 現在に至ってもいまだ一般通念として世に憚るものと思われる 一方男性不妊は不妊カップルの約半数に認められることは男性不妊医療従事者の間では常識である
栃木県男女共同参画センター事業 平成 30 年 1 月 28 日 男性不妊診療の一般的な認識 -1 不妊の原因は男性側にもある 診断 治療方法もある 学ぼう不妊症を! 男性諸君 愛するパートナーのために進んで受診を!! 山王病院リプロダクションセンター男性不妊部門岩本晃明 これまで不妊は女性の問題とされ 現在に至ってもいまだ一般通念として世に憚るものと思われる 一方男性不妊は不妊カップルの約半数に認められることは男性不妊医療従事者の間では常識である
平成14年度研究報告
 平成 14 年度研究報告 研究テーマ 多嚢胞性卵巣発症に関する遺伝性素因の解析 - PCO の解析 - 北海道大学大学院医学研究科 助手菅原照夫 現所属 : 北海道大学大学院医学研究科 医学部連携研究センター サマリー 多嚢胞性卵巣 (PCO) は生殖可能年齢の婦人の 5 10% に発症する内分泌疾患である 臨床症状は 月経不順 多毛 肥満 排卵障害が主な特徴であり 難治性の不妊症の主な原因である
平成 14 年度研究報告 研究テーマ 多嚢胞性卵巣発症に関する遺伝性素因の解析 - PCO の解析 - 北海道大学大学院医学研究科 助手菅原照夫 現所属 : 北海道大学大学院医学研究科 医学部連携研究センター サマリー 多嚢胞性卵巣 (PCO) は生殖可能年齢の婦人の 5 10% に発症する内分泌疾患である 臨床症状は 月経不順 多毛 肥満 排卵障害が主な特徴であり 難治性の不妊症の主な原因である
福島赤十字病院 ART不妊センター
 福島赤十字病院産婦人科 ART 不妊治療 について 1 はじめに : 福島赤十字病院産婦人科では 不妊症治療を行う専門部門として ART 不妊センター を開設いたしております 当センターは 不妊 妊娠等に関する気軽なご相談から 最先端の不妊治療までを一貫して行えるスタッフ 設備を備え 不妊でお悩みの方々が少しでも早く妊娠する機会を得られますことを目的として開設いたしました また 本ホームページをご覧いただくことにより不妊症治療に関しての理解を深めることの一助となれば幸いと思っております
福島赤十字病院産婦人科 ART 不妊治療 について 1 はじめに : 福島赤十字病院産婦人科では 不妊症治療を行う専門部門として ART 不妊センター を開設いたしております 当センターは 不妊 妊娠等に関する気軽なご相談から 最先端の不妊治療までを一貫して行えるスタッフ 設備を備え 不妊でお悩みの方々が少しでも早く妊娠する機会を得られますことを目的として開設いたしました また 本ホームページをご覧いただくことにより不妊症治療に関しての理解を深めることの一助となれば幸いと思っております
その最初の日と最後の日を記入して下さい なお 他の施設で上記人工授精を施行し妊娠した方で 自施設で超音波断層法を用いて 妊娠週日を算出した場合は (1) の方法に準じて懐胎時期を推定して下さい (3)(1) にも (2) にも当てはまらない場合 1 会員各自が適切と考えられる方法を用いて各自の裁量の
 懐胎時期に関する証明書 記載の手引き 2007.5.15 日本産婦人科医会は 法務省民事局長通達における 懐胎時期に関する証明書 の作成に つき 日本産科婦人科学会と協議のうえ 本会としての 懐胎時期に関する証明書 記載の 手引きを作成しましたので ホームページに掲載します なお 本会の会員へは支部長を通じて 各会員へ通知するとともに 日産婦医会報 6 月号 をもって会員全員に周知しますが その運用が全て上手くできるようになるまでには若干の
懐胎時期に関する証明書 記載の手引き 2007.5.15 日本産婦人科医会は 法務省民事局長通達における 懐胎時期に関する証明書 の作成に つき 日本産科婦人科学会と協議のうえ 本会としての 懐胎時期に関する証明書 記載の 手引きを作成しましたので ホームページに掲載します なお 本会の会員へは支部長を通じて 各会員へ通知するとともに 日産婦医会報 6 月号 をもって会員全員に周知しますが その運用が全て上手くできるようになるまでには若干の
<4D F736F F D208CFA90B6984A93AD8FC A CF8D5882C98C5782E BD90AC E82528C8E825593FA817A2E646F63>
 不妊に悩む方への特定治療支援事業 Q&A 事例集 総論 Q1. どうして今回助成制度を見直すこととしたのか A1. 近年の結婚年齢の上昇等に伴い 特定不妊治療を受ける方の年齢も上昇しており 一方で 一般的に 高年齢での妊娠 出産は 様々なリスクが高まるとともに 出産に至る確率も低くなることが医学的に明らかになっています そのため こうした最新の医学的知見も踏まえ 本人の身体的 精神的負担の軽減や より安心
不妊に悩む方への特定治療支援事業 Q&A 事例集 総論 Q1. どうして今回助成制度を見直すこととしたのか A1. 近年の結婚年齢の上昇等に伴い 特定不妊治療を受ける方の年齢も上昇しており 一方で 一般的に 高年齢での妊娠 出産は 様々なリスクが高まるとともに 出産に至る確率も低くなることが医学的に明らかになっています そのため こうした最新の医学的知見も踏まえ 本人の身体的 精神的負担の軽減や より安心
福島赤十字病院 ART不妊センター
 福島赤十字病院産婦人科 ART 不妊治療 について 1 はじめに : 福島赤十字病院産婦人科では 不妊症治療を行う専門部門として ART 不妊センター を開設いたしております 当センターは 不妊 妊娠等に関する気軽なご相談から 最先端の不妊治療までを一貫して行えるスタッフ 設備を備え 不妊でお悩みの方々が少しでも早く妊娠する機会を得られますことを目的として開設いたしました また 本ホームページをご覧いただくことにより不妊症治療に関しての理解を深めることの一助となれば幸いと思っております
福島赤十字病院産婦人科 ART 不妊治療 について 1 はじめに : 福島赤十字病院産婦人科では 不妊症治療を行う専門部門として ART 不妊センター を開設いたしております 当センターは 不妊 妊娠等に関する気軽なご相談から 最先端の不妊治療までを一貫して行えるスタッフ 設備を備え 不妊でお悩みの方々が少しでも早く妊娠する機会を得られますことを目的として開設いたしました また 本ホームページをご覧いただくことにより不妊症治療に関しての理解を深めることの一助となれば幸いと思っております
PowerPoint プレゼンテーション
 将来お子さんをお考えの方へ 精子凍結保存のご案内 Dokkyo Medical University KOSHIGAYA HOSPITAL Reproduction center はじめに この冊子は白血病やがんとこれから向き合っていく男性とそのご家族に向けて作成しました 白血病やがんの治療は年々飛躍的に進歩しています 病気を乗り越え さらにその先の人生を歩んでいくために希望を持って治療に取り組んでいただきたいと願っています
将来お子さんをお考えの方へ 精子凍結保存のご案内 Dokkyo Medical University KOSHIGAYA HOSPITAL Reproduction center はじめに この冊子は白血病やがんとこれから向き合っていく男性とそのご家族に向けて作成しました 白血病やがんの治療は年々飛躍的に進歩しています 病気を乗り越え さらにその先の人生を歩んでいくために希望を持って治療に取り組んでいただきたいと願っています
検査のタイミング ご自分の生理 ( 月経 ) 周期から換算して 次の生理 ( 月経 ) 開始予定日の 17 日前から検査を 開始してください 検査開始日から 1 日 1 回 毎日ほぼ同じ時間帯に検査してください ( 過去に検査してLHサージがうまく確認できなかった場合や 今回検査をしたところ陽性か陰
 < 薬局 販売店様用解説書 > 添付文書をよく読んでご使用いただくよう ご指導ください 第 1 類医薬品 排卵日予測検査薬一般用黄体形成ホルモンキット クリアブルー排卵日予測テスト < 黄体形成モルモンキットとは?( 測定原理 )> 黄体形成ホルモン (LH) は 普段から少量分泌されているホルモンですが 卵子が成熟した頃 大量分泌がおこり (LHサージ) それが引き金となってLHサージの約 40
< 薬局 販売店様用解説書 > 添付文書をよく読んでご使用いただくよう ご指導ください 第 1 類医薬品 排卵日予測検査薬一般用黄体形成ホルモンキット クリアブルー排卵日予測テスト < 黄体形成モルモンキットとは?( 測定原理 )> 黄体形成ホルモン (LH) は 普段から少量分泌されているホルモンですが 卵子が成熟した頃 大量分泌がおこり (LHサージ) それが引き金となってLHサージの約 40
婦人科63巻6号/FUJ07‐01(報告) M
 図 1 調査前年 1 年間の ART 実施周期数別施設数 図 4 ART 治療周期数別自己注射の導入施設数と導入率 図 2 自己注射の導入施設数と導入率 図 5 施設の自己注射の使用目的 図 3 導入していない理由 図 6 製剤種類別自己注射の導入施設数と施設率 図 7 リコンビナント FSH を自己注射された症例の治療成績は, 通院による注射症例と比較し, 差があるか 図 10 リコンビナント FSH
図 1 調査前年 1 年間の ART 実施周期数別施設数 図 4 ART 治療周期数別自己注射の導入施設数と導入率 図 2 自己注射の導入施設数と導入率 図 5 施設の自己注射の使用目的 図 3 導入していない理由 図 6 製剤種類別自己注射の導入施設数と施設率 図 7 リコンビナント FSH を自己注射された症例の治療成績は, 通院による注射症例と比較し, 差があるか 図 10 リコンビナント FSH
甲状腺機能が亢進して体内に甲状腺ホルモンが増えた状態になります TSH レセプター抗体は胎盤を通過して胎児の甲状腺にも影響します 母体の TSH レセプター抗体の量が多いと胎児に甲状腺機能亢進症を引き起こす可能性が高まります その場合 胎児の心拍数が上昇しひどい時には胎児が心不全となったり 胎児の成
 甲状腺機能亢進症が女性に与える影響 1) バセドウ病と生理 ( 月経 ) バセドウ病になると生理の周期が短くなったり 生理の量が少なくなったりします バセドウ病では 甲状腺機能亢進症の状態となります 甲状腺ホルモンは卵胞の成長にも影響しますので 甲状腺機能亢進症の状態では 卵胞の成長が早くなり生理の周期が短くなることがあります そのため生理が頻回に生じる頻発月経になったりしますが 逆に全身状態が悪くなったり
甲状腺機能亢進症が女性に与える影響 1) バセドウ病と生理 ( 月経 ) バセドウ病になると生理の周期が短くなったり 生理の量が少なくなったりします バセドウ病では 甲状腺機能亢進症の状態となります 甲状腺ホルモンは卵胞の成長にも影響しますので 甲状腺機能亢進症の状態では 卵胞の成長が早くなり生理の周期が短くなることがあります そのため生理が頻回に生じる頻発月経になったりしますが 逆に全身状態が悪くなったり
Microsoft Word - ARTセンター_ver.2.1_.doc
 福島赤十字病院産婦人科 ART 不妊センター ホームページ 1 はじめに : 福島赤十字病院産婦人科では 不妊症治療を行う専門部門として ART 不妊センター を開設いたしております 当センターは 不妊 妊娠等に関する気軽なご相談から 最先端の不妊治療までを一貫して行えるスタッフ 設備を備え 不妊でお悩みの方々が少しでも早く妊娠する機会を得られますことを目的として開設いたしました また 本ホームページをご覧いただくことにより不妊症治療に関しての理解を深めることの一助となれば幸いと思っております
福島赤十字病院産婦人科 ART 不妊センター ホームページ 1 はじめに : 福島赤十字病院産婦人科では 不妊症治療を行う専門部門として ART 不妊センター を開設いたしております 当センターは 不妊 妊娠等に関する気軽なご相談から 最先端の不妊治療までを一貫して行えるスタッフ 設備を備え 不妊でお悩みの方々が少しでも早く妊娠する機会を得られますことを目的として開設いたしました また 本ホームページをご覧いただくことにより不妊症治療に関しての理解を深めることの一助となれば幸いと思っております
妊娠 出産 不妊に関する知識の普及啓発について 埼玉県参考資料 現状と課題 初婚の年齢は男女とも年々上昇している 第一子の出生時年齢も同時に上昇している 理想の子ども数を持たない理由として 欲しいけれどもできないから と回答する夫婦は年々上昇している 不妊を心配している夫婦の半数は病院へ行っていない
 平成 28 年 10 月 26 日 妊娠 出産 不妊に関する知識の普及啓発について 埼玉県知事上田清司 人口動態統計によると 初婚の年齢は男性 女性とも年々上昇し 晩婚化が進んでいる 女性においては 平成 7 年の 26.3 歳が 20 年で約 3 歳上昇し 29.4 歳となっている 第一子の平均出生時年齢も上昇し 平成 27 年で 30.7 歳となっている また 第 15 回出生動向基本調査によると
平成 28 年 10 月 26 日 妊娠 出産 不妊に関する知識の普及啓発について 埼玉県知事上田清司 人口動態統計によると 初婚の年齢は男性 女性とも年々上昇し 晩婚化が進んでいる 女性においては 平成 7 年の 26.3 歳が 20 年で約 3 歳上昇し 29.4 歳となっている 第一子の平均出生時年齢も上昇し 平成 27 年で 30.7 歳となっている また 第 15 回出生動向基本調査によると
精子・卵子・胚研究の現状(久慈 直昭 慶應義塾大学医学部産婦人科学教室 講師提出資料)
 精子 卵子 胚研究の現状 慶應義塾大学医学部産婦人科学教室 久慈直昭 背景 2004 年 7 月 総合科学技術会議は 生殖補助医療研究 に限定して ヒト胚の研究目的での新たな作成と利用を認めた しかし海外には ヒト個体発生が可能であるため 実験目的での新たな胚作成を認めない国も存在する 現在わが国における胚研究を規制する指針は日本産科婦人科学会会告と クローン規制法のみである ここでは今後のわが国の新しい研究の枠組みを構築するための基礎資料として
精子 卵子 胚研究の現状 慶應義塾大学医学部産婦人科学教室 久慈直昭 背景 2004 年 7 月 総合科学技術会議は 生殖補助医療研究 に限定して ヒト胚の研究目的での新たな作成と利用を認めた しかし海外には ヒト個体発生が可能であるため 実験目的での新たな胚作成を認めない国も存在する 現在わが国における胚研究を規制する指針は日本産科婦人科学会会告と クローン規制法のみである ここでは今後のわが国の新しい研究の枠組みを構築するための基礎資料として
配偶子凍結終了時 妊孕能温存施設より直接 妊孕能温存支援施設 ( がん治療施設 ) へ連絡がん治療担当医の先生へ妊孕能温存施設より妊孕能温存治療の終了報告 治療内容をご連絡します 次回がん治療の為の患者受診日が未定の場合は受診日を御指示下さい 原疾患治療期間中 妊孕能温存施設より患者の方々へ連絡 定
 - がん治療を担当される妊孕性温存支援施設の医療者の方々へ - 患者が妊孕能温存を希望する時 適応の確認担当されている患者の妊孕能温存の適応を確認して下さい ( ホームページ内 男性の皆様へ 女性の皆様へ にあります男性 女性各々の化学療法および放射線療法の性腺毒性によるリスク分類を参照 ) 妊孕能温存施設への紹介 1. 妊孕能温存施設 ( 生殖医療施設 ) へ直接紹介することを希望する場合ホームページ内
- がん治療を担当される妊孕性温存支援施設の医療者の方々へ - 患者が妊孕能温存を希望する時 適応の確認担当されている患者の妊孕能温存の適応を確認して下さい ( ホームページ内 男性の皆様へ 女性の皆様へ にあります男性 女性各々の化学療法および放射線療法の性腺毒性によるリスク分類を参照 ) 妊孕能温存施設への紹介 1. 妊孕能温存施設 ( 生殖医療施設 ) へ直接紹介することを希望する場合ホームページ内
妊娠のしくみ 妊娠は以下のようなステップで成立します Step1 卵胞発育脳にある下垂体から分泌される 卵胞刺激ホルモン (FSH) が卵巣内の卵胞を発育させます Step2 射精 精子の子宮内侵入性交により精液が腟内に入ります 腟に入った精子は 子宮を通過して 卵管を登っていきます Step3 排
 生殖補助医療の際の黄体補充療法ハンドブック ~ ルテウム 腟用坐剤を使用される方へ ~ 監修 : セント ルカ産婦人科院長 宇津宮隆史先生 妊娠のしくみ 妊娠は以下のようなステップで成立します Step1 卵胞発育脳にある下垂体から分泌される 卵胞刺激ホルモン (FSH) が卵巣内の卵胞を発育させます Step2 射精 精子の子宮内侵入性交により精液が腟内に入ります 腟に入った精子は 子宮を通過して
生殖補助医療の際の黄体補充療法ハンドブック ~ ルテウム 腟用坐剤を使用される方へ ~ 監修 : セント ルカ産婦人科院長 宇津宮隆史先生 妊娠のしくみ 妊娠は以下のようなステップで成立します Step1 卵胞発育脳にある下垂体から分泌される 卵胞刺激ホルモン (FSH) が卵巣内の卵胞を発育させます Step2 射精 精子の子宮内侵入性交により精液が腟内に入ります 腟に入った精子は 子宮を通過して
PowerPoint プレゼンテーション
 ホルモン感受性陰性乳がん患者さんのために 将来 子供が欲しいあなたに医師からのメッセージ はじめに 乳がんと診断されてから 病気のこと 手術のこと 抗がん剤治療のこと 不安で頭がいっぱい そんな今だからこそ 治療が終わったときのことを一緒に考えてみませんか? 将来赤ちゃんを希望するあなたと 今 考えたい事があります 目次 将来赤ちゃんを抱くチャンスをつかむ 2 妊孕性温存の方法 5 卵子 胚凍結という選択
ホルモン感受性陰性乳がん患者さんのために 将来 子供が欲しいあなたに医師からのメッセージ はじめに 乳がんと診断されてから 病気のこと 手術のこと 抗がん剤治療のこと 不安で頭がいっぱい そんな今だからこそ 治療が終わったときのことを一緒に考えてみませんか? 将来赤ちゃんを希望するあなたと 今 考えたい事があります 目次 将来赤ちゃんを抱くチャンスをつかむ 2 妊孕性温存の方法 5 卵子 胚凍結という選択
顕微授精に関する承諾書
 顕微授精に関する説明書 乾マタニティクリニック TEL:024-925-0705 説明者 ( ) はじめに 1992 年 パレルモらによって1 個の精子細胞を直接卵子細胞質内に注入して受精させる卵細胞質内精子注入法 (ICSI) が開発されました 日本産科婦人科学会では 顕微授精法の臨床実施に関する見解において 顕微授精法を実施する医療機関は 既に体外受精 胚移植などによる分娩成功例を有することを必要とする
顕微授精に関する説明書 乾マタニティクリニック TEL:024-925-0705 説明者 ( ) はじめに 1992 年 パレルモらによって1 個の精子細胞を直接卵子細胞質内に注入して受精させる卵細胞質内精子注入法 (ICSI) が開発されました 日本産科婦人科学会では 顕微授精法の臨床実施に関する見解において 顕微授精法を実施する医療機関は 既に体外受精 胚移植などによる分娩成功例を有することを必要とする
凍結胚の融解と胚移植の説明書 平成 27 年 8 月改定版 治療の必要性 / 適応について受精卵 ( 胚 ) の凍結は 体外受精または顕微授精において 以下のような場合に行なわれる治療です 新鮮胚移植後に 妊娠につながる可能性のある受精卵 ( いわゆる余剰胚 ) が残っていた場合 採卵数が多い 血中
 凍結胚の融解と胚移植の説明書 治療の必要性 / 適応について受精卵 ( 胚 ) の凍結は 体外受精または顕微授精において 以下のような場合に行なわれる治療です 新鮮胚移植後に 妊娠につながる可能性のある受精卵 ( いわゆる余剰胚 ) が残っていた場合 採卵数が多い 血中エストロゲン値が高いなど 卵巣過剰刺激症候群を起こす可能性が高いために 新鮮胚移植がキャンセルとなった場合 その他の理由により新鮮胚移植がキャンセルとなった場合
凍結胚の融解と胚移植の説明書 治療の必要性 / 適応について受精卵 ( 胚 ) の凍結は 体外受精または顕微授精において 以下のような場合に行なわれる治療です 新鮮胚移植後に 妊娠につながる可能性のある受精卵 ( いわゆる余剰胚 ) が残っていた場合 採卵数が多い 血中エストロゲン値が高いなど 卵巣過剰刺激症候群を起こす可能性が高いために 新鮮胚移植がキャンセルとなった場合 その他の理由により新鮮胚移植がキャンセルとなった場合
Microsoft PowerPoint - komatsu 2
 Surgical Alternatives to Hysterectomy in the Management of Leiomyomas 子宮摘出術に代わる子宮筋腫の外科的選択肢 ACOG PRACTICE BULLETIN 2000 M6 31 番小松未生 子宮筋腫 女性の骨盤内腫瘍で最も頻度が高い 大部分は無症状 治療は子宮摘出術が一般的 挙児希望 子宮温存希望の女性も多い 治療法の選択肢は増えているが
Surgical Alternatives to Hysterectomy in the Management of Leiomyomas 子宮摘出術に代わる子宮筋腫の外科的選択肢 ACOG PRACTICE BULLETIN 2000 M6 31 番小松未生 子宮筋腫 女性の骨盤内腫瘍で最も頻度が高い 大部分は無症状 治療は子宮摘出術が一般的 挙児希望 子宮温存希望の女性も多い 治療法の選択肢は増えているが
全な生殖補助医療を含めて, それぞれの選択肢を示す必要がある. 3 種類の HIV 感染カップルの組み合わせとそれぞれの対応 1. 男性が HIV 陽性で女性が陰性の場合 体外受精この場合, もっとも考慮しなければいけないことは女性への感染予防である. 上記のように陽性である男性がすでに治療を受けて
 HIV 感染者の妊娠と出産 山本政弘 Summary 挙児希望のある HIV 感染カップルにおいては, 十分なウイルス抑制が得られている場合, 通常の性交渉による挙児でも : 二次感染のリスクはかなり軽減されていることが明らかになってきているが, 100% 安全というわけではなく, より安全な方法 ( 生殖補助医療 ) も検討する必要がある. また, 母子感染も十分な準備や対応を行えばかなりの確率で予防が可能となっている.
HIV 感染者の妊娠と出産 山本政弘 Summary 挙児希望のある HIV 感染カップルにおいては, 十分なウイルス抑制が得られている場合, 通常の性交渉による挙児でも : 二次感染のリスクはかなり軽減されていることが明らかになってきているが, 100% 安全というわけではなく, より安全な方法 ( 生殖補助医療 ) も検討する必要がある. また, 母子感染も十分な準備や対応を行えばかなりの確率で予防が可能となっている.
別紙 体外受精胚移植 (IVF-ET) の流れ をご参照ください. まず, 実際に IVF-ET を行う前の周期までに, 治療の説明をお聞きいただき, 術前検査として心電図と血液検査 ( 血液型, 感染症, 血液凝固機能等 ) を行います. 後に採卵という手術が必要になりますので, それが安全に行え
 体外受精 胚移植に関する説明書 はじめに体外受精胚移植 (in vitro fertilization-embryo transfer :IVF-ET) は, 卵管性不妊症の患者さんに考案された不妊治療の手法で,1978 年に世界で第 1 号の IVF による赤ちゃんがイギリスにて誕生しました. 現在では卵管性不妊のみならず, 原因不明不妊 ( 不妊期間が長期に及び, 一般的な不妊症に対する検査を行っても不妊原因が特定されない不妊のこと
体外受精 胚移植に関する説明書 はじめに体外受精胚移植 (in vitro fertilization-embryo transfer :IVF-ET) は, 卵管性不妊症の患者さんに考案された不妊治療の手法で,1978 年に世界で第 1 号の IVF による赤ちゃんがイギリスにて誕生しました. 現在では卵管性不妊のみならず, 原因不明不妊 ( 不妊期間が長期に及び, 一般的な不妊症に対する検査を行っても不妊原因が特定されない不妊のこと
<4D F736F F D2091CC8A4F8EF390B8E3F388DA904182C982C282A282C48140>
 体外受精胚移植について (IVF-ET) 焼津市立総合病院 産婦人科平成 22 年 1 月 1 このパンフレットは 不妊症の治療として体外受精を受ける方に少しでも体外受精に関する理解を深めていただくために作られた説明書であります 1978 年 7 月 イギリスで最初の体外受精児 ( 試験管ベビーとも呼ばれています ) が誕生して以来 オーストラリア アメリカ フランス 西ドイツをはじめ多くの国々でもその誕生が報告されております
体外受精胚移植について (IVF-ET) 焼津市立総合病院 産婦人科平成 22 年 1 月 1 このパンフレットは 不妊症の治療として体外受精を受ける方に少しでも体外受精に関する理解を深めていただくために作られた説明書であります 1978 年 7 月 イギリスで最初の体外受精児 ( 試験管ベビーとも呼ばれています ) が誕生して以来 オーストラリア アメリカ フランス 西ドイツをはじめ多くの国々でもその誕生が報告されております
多量の性器出血があったとき 装着後数ヵ月以降に月経時期以外の 発熱をともなう下腹部痛があったとき 性交時にパートナーが子宮口の除去糸に触れ 陰茎痛を訴えたとき 脱出やずれが疑われる * 症状があるとき ( 出血や下腹部の痛み 腰痛の症状が続くなど ) * ご自身で腟内の除去糸を確認して脱出の有無を確
 https://whc.bayer.jp/mirena/ (201809)MRN 3.0(I I/HH) PP-MIR-JP-0038-06-09 MRN180704 2018 年 9 月作成 多量の性器出血があったとき 装着後数ヵ月以降に月経時期以外の 発熱をともなう下腹部痛があったとき 性交時にパートナーが子宮口の除去糸に触れ 陰茎痛を訴えたとき 脱出やずれが疑われる * 症状があるとき ( 出血や下腹部の痛み
https://whc.bayer.jp/mirena/ (201809)MRN 3.0(I I/HH) PP-MIR-JP-0038-06-09 MRN180704 2018 年 9 月作成 多量の性器出血があったとき 装着後数ヵ月以降に月経時期以外の 発熱をともなう下腹部痛があったとき 性交時にパートナーが子宮口の除去糸に触れ 陰茎痛を訴えたとき 脱出やずれが疑われる * 症状があるとき ( 出血や下腹部の痛み
公募情報 平成 28 年度日本医療研究開発機構 (AMED) 成育疾患克服等総合研究事業 ( 平成 28 年度 ) 公募について 平成 27 年 12 月 1 日 信濃町地区研究者各位 信濃町キャンパス学術研究支援課 公募情報 平成 28 年度日本医療研究開発機構 (AMED) 成育疾患克服等総合研
 公募情報 平成 28 年度日本医療研究開発機構 (AMED) 成育疾患克服等総合研究事業 ( 平成 28 年度 ) 公募について 平成 27 年 12 月 1 日 信濃町地区研究者各位 信濃町キャンパス学術研究支援課 公募情報 平成 28 年度日本医療研究開発機構 (AMED) 成育疾患克服等総合研究事業 ( 平成 28 年度 ) 公募について 11 月 27 日付で平成 28 年度 成育疾患克服等総合研究事業
公募情報 平成 28 年度日本医療研究開発機構 (AMED) 成育疾患克服等総合研究事業 ( 平成 28 年度 ) 公募について 平成 27 年 12 月 1 日 信濃町地区研究者各位 信濃町キャンパス学術研究支援課 公募情報 平成 28 年度日本医療研究開発機構 (AMED) 成育疾患克服等総合研究事業 ( 平成 28 年度 ) 公募について 11 月 27 日付で平成 28 年度 成育疾患克服等総合研究事業
人工授精について
 人工授精について 大宮レディスクリニック 人工授精とは 排卵のタイミングに合わせて洗浄 濃縮した精子を専用のカテーテルを使い 子宮内に注入する方法です 精子が膣から子宮内に入るところを補助するのが人工授精です 夫婦生活を持った場合よりも子宮内に入る精子濃度が濃いというだけで 極めて自然妊娠に近い方法です 適応 精子の数が少ない 動きが弱い 頚管粘液 ( おりもの ) が少ない 状態が良くない 夫婦生活を持つことが困難
人工授精について 大宮レディスクリニック 人工授精とは 排卵のタイミングに合わせて洗浄 濃縮した精子を専用のカテーテルを使い 子宮内に注入する方法です 精子が膣から子宮内に入るところを補助するのが人工授精です 夫婦生活を持った場合よりも子宮内に入る精子濃度が濃いというだけで 極めて自然妊娠に近い方法です 適応 精子の数が少ない 動きが弱い 頚管粘液 ( おりもの ) が少ない 状態が良くない 夫婦生活を持つことが困難
女性用問診票
 初診申込書 検査記録 ( 正確にご記入ください ) ID ID 年月日ふりがな生年月日大 昭 平年月日生氏名 ( ) ( - ) 現住所 住民票の場所自宅 携帯電話 和歌山市 その他 ( ) 職業職種身長血液型 適当な所を記入または で囲んでください 子供が欲しい 治療を希望する 血圧 BMI 型 RH 相談を希望する 下記の枠内は記入せず 2 枚目以降の 不妊外来問診票 の記入にお進みください G
初診申込書 検査記録 ( 正確にご記入ください ) ID ID 年月日ふりがな生年月日大 昭 平年月日生氏名 ( ) ( - ) 現住所 住民票の場所自宅 携帯電話 和歌山市 その他 ( ) 職業職種身長血液型 適当な所を記入または で囲んでください 子供が欲しい 治療を希望する 血圧 BMI 型 RH 相談を希望する 下記の枠内は記入せず 2 枚目以降の 不妊外来問診票 の記入にお進みください G
Microsoft PowerPoint - 疾患と治療1204解答改.pptx
 不妊症 1 不妊症 (Sterility) 疾患概念 定義 疫学 通常 夫婦間で避妊をしなければ1 年間で80% 2 年間で 90% が妊娠することが統計学的に示されている したがって 挙児を希望し通常の性生活を送りながら 2 年以上経過しても妊娠が成立しない夫婦 が不妊症と診断される 明らかな不妊因子が存在する場合には 不妊期間の長短にかかわらず不妊症とされる 不妊症の頻度は10 組に1 組の割合で10%
不妊症 1 不妊症 (Sterility) 疾患概念 定義 疫学 通常 夫婦間で避妊をしなければ1 年間で80% 2 年間で 90% が妊娠することが統計学的に示されている したがって 挙児を希望し通常の性生活を送りながら 2 年以上経過しても妊娠が成立しない夫婦 が不妊症と診断される 明らかな不妊因子が存在する場合には 不妊期間の長短にかかわらず不妊症とされる 不妊症の頻度は10 組に1 組の割合で10%
手術や薬品などを用いて 人工的に胎児とその付属物を母体外に排出することです 実施が認められるのは 1 妊娠の継続又は分娩が 身体的又は経済的理由により母体の健康を著しく害する恐れがあるもの 2 暴行もしくは脅迫によって妊娠の場合母体保護法により母体保護法指定医だけが施行できます 妊娠 22 週 0
 性犯罪被害に遭ったときや避妊に失敗した時などに 内服薬で緊急的に避妊する方法です ポイント 性交から内服まで 72 時間 (3 日間 ) を超えないようにしましょう 受診時のポイント 受診する場合は 事前に産婦人科に連絡しましょう 健康保険は適応されません( 犯罪被害の場合 警察に届けることで公費負担の制度を利用することができます ) 16 手術や薬品などを用いて 人工的に胎児とその付属物を母体外に排出することです
性犯罪被害に遭ったときや避妊に失敗した時などに 内服薬で緊急的に避妊する方法です ポイント 性交から内服まで 72 時間 (3 日間 ) を超えないようにしましょう 受診時のポイント 受診する場合は 事前に産婦人科に連絡しましょう 健康保険は適応されません( 犯罪被害の場合 警察に届けることで公費負担の制度を利用することができます ) 16 手術や薬品などを用いて 人工的に胎児とその付属物を母体外に排出することです
染症であり ついで淋菌感染症となります 病状としては外尿道口からの排膿や排尿時痛を呈する尿道炎が最も多く 病名としてはクラミジア性尿道炎 淋菌性尿道炎となります また 淋菌もクラミジアも検出されない尿道炎 ( 非クラミジア性非淋菌性尿道炎とよびます ) が その次に頻度の高い疾患ということになります
 2015 年 3 月 4 日放送 淋菌 クラミジア感染症の現状と問題点 産業医科大学泌尿器科講師濵砂良一主な性感染症淋菌感染症およびクラミジア感染症は 性感染症の一つであり 性感染症のなかで最も頻度の高い疾患です 性感染症とは 主に性的な行為によって病原体が感染する疾患であり この淋菌 クラミジア感染症の他に 梅毒 性器ヘルペス 尖圭コンジローマ HIV 感染症など数多くの疾患が含まれます これらの疾患の一部は
2015 年 3 月 4 日放送 淋菌 クラミジア感染症の現状と問題点 産業医科大学泌尿器科講師濵砂良一主な性感染症淋菌感染症およびクラミジア感染症は 性感染症の一つであり 性感染症のなかで最も頻度の高い疾患です 性感染症とは 主に性的な行為によって病原体が感染する疾患であり この淋菌 クラミジア感染症の他に 梅毒 性器ヘルペス 尖圭コンジローマ HIV 感染症など数多くの疾患が含まれます これらの疾患の一部は
特定不妊治療費助成制度 の利用の手引き ( 申請案内 ) 平成 23 年 8 月 1 日から特定不妊治療に対する助成制度を創設しました 富田林市では 不妊治療の経済的負担の軽減を図るため 大阪府及びその他の都道府県 指定都市 中核市 ( 以下 大阪府等 という ) が実施する 特定不妊治療費助成制度
 特定不妊治療費助成制度 の利用の手引き ( 申請案内 ) 平成 23 年 8 月 1 日から特定不妊治療に対する助成制度を創設しました 富田林市では 不妊治療の経済的負担の軽減を図るため 大阪府及びその他の都道府県 指定都市 中核市 ( 以下 大阪府等 という ) が実施する 特定不妊治療費助成制度 を受けられた方に 助成 金を交付します < 目次 > 1 特定不妊治療について (P2) (1) 特定不妊治療とは?
特定不妊治療費助成制度 の利用の手引き ( 申請案内 ) 平成 23 年 8 月 1 日から特定不妊治療に対する助成制度を創設しました 富田林市では 不妊治療の経済的負担の軽減を図るため 大阪府及びその他の都道府県 指定都市 中核市 ( 以下 大阪府等 という ) が実施する 特定不妊治療費助成制度 を受けられた方に 助成 金を交付します < 目次 > 1 特定不妊治療について (P2) (1) 特定不妊治療とは?
化を明らかにすることにより 自閉症発症のリスクに関わるメカニズムを明らかにすることが期待されます 本研究成果は 本年 京都において開催される Neuro2013 において 6 月 22 日に発表されます (P ) お問い合わせ先 東北大学大学院医学系研究科 発生発達神経科学分野教授大隅典
 報道機関各位 2013 年 6 月 19 日 日本神経科学学会 東北大学大学院医学系研究科 マウスの超音波発声に対する遺伝および環境要因の相互作用 : 父親の加齢や体外受精が自閉症のリスクとなるメカニズム解明への手がかり 概要 近年 先進国では自閉症の発症率の増加が社会的問題となっています これまでの疫学研究により 父親の高齢化や体外受精 (IVF) はその子供における自閉症の発症率を増大させることが報告されています
報道機関各位 2013 年 6 月 19 日 日本神経科学学会 東北大学大学院医学系研究科 マウスの超音波発声に対する遺伝および環境要因の相互作用 : 父親の加齢や体外受精が自閉症のリスクとなるメカニズム解明への手がかり 概要 近年 先進国では自閉症の発症率の増加が社会的問題となっています これまでの疫学研究により 父親の高齢化や体外受精 (IVF) はその子供における自閉症の発症率を増大させることが報告されています
検査項目情報 1171 一次サンプル採取マニュアル 4. 内分泌学的検査 >> 4F. 性腺 胎盤ホルモンおよび結合蛋白 >> 4F090. トータル HCG-β ( インタクト HCG+ フリー HCG-β サブユニット ) トータル HCG-β ( インタクト HCG+ フリー HCG-β サブ
 chorionic gonadotropin 連絡先 : 3483 基本情報 4F090 HCGβサブユニット (β-hcg) 分析物 JLAC10 診療報酬 識別 材料 023 血清 測定法 結果識別 第 2 章 特掲診療料 D008 第 3 部 検査 第 1 節 検体検査料 第 1 款 検体検査実施料 ( 生化学的検査 (Ⅱ) ) 18 ヒト絨毛性ゴナドトロピン -β サブユニット (HCG-β)
chorionic gonadotropin 連絡先 : 3483 基本情報 4F090 HCGβサブユニット (β-hcg) 分析物 JLAC10 診療報酬 識別 材料 023 血清 測定法 結果識別 第 2 章 特掲診療料 D008 第 3 部 検査 第 1 節 検体検査料 第 1 款 検体検査実施料 ( 生化学的検査 (Ⅱ) ) 18 ヒト絨毛性ゴナドトロピン -β サブユニット (HCG-β)
第59回日本生殖医学会学術講演会 プログラム
 第 5 会場 第 6 会場 ポスター会場 展示会場 南館 4F 本館 4F 本館 43F 本館 4F 錦 花 A スターライト / ムーンライト 花 B C D 7:00 8:00 9:0 0 ~ 1 0:0 0 統計 (1) ART のアウトカム (O-073~O-078) 座長 : 遠藤俊明 1 0:0 0 ~ 1 1:0 0 統計 (2) 男性不妊 (O-079~O-084) 座長 : 松田公志
第 5 会場 第 6 会場 ポスター会場 展示会場 南館 4F 本館 4F 本館 43F 本館 4F 錦 花 A スターライト / ムーンライト 花 B C D 7:00 8:00 9:0 0 ~ 1 0:0 0 統計 (1) ART のアウトカム (O-073~O-078) 座長 : 遠藤俊明 1 0:0 0 ~ 1 1:0 0 統計 (2) 男性不妊 (O-079~O-084) 座長 : 松田公志
検査項目情報 トータルHCG-β ( インタクトHCG+ フリー HCG-βサブユニット ) ( 緊急検査室 ) chorionic gonadotropin 連絡先 : 基本情報 ( 標準コード (JLAC10) ) 基本情報 ( 診療報酬 ) 標準コード (JLAC10)
 chorionic gonadotropin 連絡先 : 3479 2-2908 基本情報 ( 標準コード (JLAC10) ) 基本情報 ( 診療報酬 ) 標準コード (JLAC10) 診療報酬 分析物 9186 4. 内分泌学的検査 >> 4F. 性腺 胎盤ホルモンおよび結合蛋白 >> 4F090. Ver.2 4F090 HCGβ サブユニット (β-hcg) 特掲診療料 >> 検査 >> 検体検査料
chorionic gonadotropin 連絡先 : 3479 2-2908 基本情報 ( 標準コード (JLAC10) ) 基本情報 ( 診療報酬 ) 標準コード (JLAC10) 診療報酬 分析物 9186 4. 内分泌学的検査 >> 4F. 性腺 胎盤ホルモンおよび結合蛋白 >> 4F090. Ver.2 4F090 HCGβ サブユニット (β-hcg) 特掲診療料 >> 検査 >> 検体検査料
CW6_A2200A01.indd
 4 月経について 1 月経 ( 生理 ) とは 月経とは 約 1ヶ月の間隔で起こり 限られた日数で自然に止まる子宮内膜からの周期的出血 であり 周期的に腟を通って出血し 数日で止まるという現象と定義されています そのしくみは大変複雑にコントロールされています 女性は生まれたときから おなかの中にある左右の卵巣に無数の原始卵胞を持っています 思春期になると 脳内にある視床下部から卵胞刺激ホルモンを出すよう脳下垂体に命令が出され
4 月経について 1 月経 ( 生理 ) とは 月経とは 約 1ヶ月の間隔で起こり 限られた日数で自然に止まる子宮内膜からの周期的出血 であり 周期的に腟を通って出血し 数日で止まるという現象と定義されています そのしくみは大変複雑にコントロールされています 女性は生まれたときから おなかの中にある左右の卵巣に無数の原始卵胞を持っています 思春期になると 脳内にある視床下部から卵胞刺激ホルモンを出すよう脳下垂体に命令が出され
16_研修医講義.ppt
 ,. 2016.10.19 1978Steptoe & Edwards 36 393,745 2010 46,008 HP AMH :, AMH AMH Inhibin B FSH Estradiol 120 85 14 La Marca. Hum Repro 2009 Seifer. Fertil Steli 2011 AMH,... MnSOD(. MnSOD ,, 1992Palermo et
,. 2016.10.19 1978Steptoe & Edwards 36 393,745 2010 46,008 HP AMH :, AMH AMH Inhibin B FSH Estradiol 120 85 14 La Marca. Hum Repro 2009 Seifer. Fertil Steli 2011 AMH,... MnSOD(. MnSOD ,, 1992Palermo et
2017 年 3 月臨時増刊号 [No.165] 平成 28 年のトピックス 1 新たに報告された HIV 感染者 AIDS 患者を合わせた数は 464 件で 前年から 29 件増加した HIV 感染者は前年から 3 件 AIDS 患者は前年から 26 件増加した ( 図 -1) 2 HIV 感染者
![2017 年 3 月臨時増刊号 [No.165] 平成 28 年のトピックス 1 新たに報告された HIV 感染者 AIDS 患者を合わせた数は 464 件で 前年から 29 件増加した HIV 感染者は前年から 3 件 AIDS 患者は前年から 26 件増加した ( 図 -1) 2 HIV 感染者 2017 年 3 月臨時増刊号 [No.165] 平成 28 年のトピックス 1 新たに報告された HIV 感染者 AIDS 患者を合わせた数は 464 件で 前年から 29 件増加した HIV 感染者は前年から 3 件 AIDS 患者は前年から 26 件増加した ( 図 -1) 2 HIV 感染者](/thumbs/88/117187080.jpg) 217 年 3 月臨時増刊号 [No.165] 平成 28 年のトピックス 1 新たに報告された HIV 感染者 AIDS 患者を合わせた数は 464 で 前年から 29 増加した HIV 感染者は前年から 3 AIDS 患者は前年から 26 増加した 図 -1 2 HIV 感染者 AIDS 患者を合わせた報告数の概要として 主に以下のことが挙げられる 図 -2 3 4 外国籍男性は前年から 11
217 年 3 月臨時増刊号 [No.165] 平成 28 年のトピックス 1 新たに報告された HIV 感染者 AIDS 患者を合わせた数は 464 で 前年から 29 増加した HIV 感染者は前年から 3 AIDS 患者は前年から 26 増加した 図 -1 2 HIV 感染者 AIDS 患者を合わせた報告数の概要として 主に以下のことが挙げられる 図 -2 3 4 外国籍男性は前年から 11
晶形成することなく固化 ( ガラス化 ) します この方法は 前核期胚などの早期胚 の凍結に対して高い生存率が多数報告されています また 次に示します vitrification 法に比べて 低濃度の凍結保護剤で済むという利点があります 2) Vitrification( ガラス化保存 ) 法 細胞
 受精卵 ( 胚 ) 卵子凍結 凍結胚の融解と胚移植の説明書 胚および卵子の凍結保存と凍結胚の移植についてのご説明 2010.06.01 当院では 以下の場合 胚 ( 受精卵 ) および卵子の凍結保存を行っています 胚および卵子の凍結保存と移植の実施にあたっては 日本産科婦人科学会のヒト胚および卵子の凍結保存と移植に関する見解を遵守し 当院倫理委員会の承認のもとにご夫婦のインフォームド コンセントをいただいて行います
受精卵 ( 胚 ) 卵子凍結 凍結胚の融解と胚移植の説明書 胚および卵子の凍結保存と凍結胚の移植についてのご説明 2010.06.01 当院では 以下の場合 胚 ( 受精卵 ) および卵子の凍結保存を行っています 胚および卵子の凍結保存と移植の実施にあたっては 日本産科婦人科学会のヒト胚および卵子の凍結保存と移植に関する見解を遵守し 当院倫理委員会の承認のもとにご夫婦のインフォームド コンセントをいただいて行います
胚(受精卵)移植をお受けの方へ
 胚 ( 受精卵 ) 卵子の凍結保存及び融解胚移植に関する説明書 乾マタニティクリニック TEL:024-925-0705 説明者 ( ) はじめに 生殖補助医療技術の進歩により 体外受精 ( 顕微授精 ) 胚移植時に得られた胚 ( 受精卵 ) の凍結保存をおこなうことができます 胚の凍結保存の原理は 細胞の生存性を保持し 凍害を生じないようにするため 細胞内氷晶形成を起こさず かつ溶液効果を起こさない範囲で
胚 ( 受精卵 ) 卵子の凍結保存及び融解胚移植に関する説明書 乾マタニティクリニック TEL:024-925-0705 説明者 ( ) はじめに 生殖補助医療技術の進歩により 体外受精 ( 顕微授精 ) 胚移植時に得られた胚 ( 受精卵 ) の凍結保存をおこなうことができます 胚の凍結保存の原理は 細胞の生存性を保持し 凍害を生じないようにするため 細胞内氷晶形成を起こさず かつ溶液効果を起こさない範囲で
 ~ 副腎に腫瘍がある といわれたら ~ 副腎腫瘍? そもそも 副腎って何? 小さいけれど働き者の 副腎 副腎は 左右の腎臓の上にある臓器です 副腎皮質ホルモンやカテコラミンと呼ばれる 生命や血圧を維持するために欠かせない 重要なホルモンを分泌している大切な臓器です 副腎 副腎 NEXT ホルモンって 何? 全身を調整する大切な ホルモン 特定の臓器 ( 内分泌臓器 ) から血液の中に出てくる物質をホルモンと呼びます
~ 副腎に腫瘍がある といわれたら ~ 副腎腫瘍? そもそも 副腎って何? 小さいけれど働き者の 副腎 副腎は 左右の腎臓の上にある臓器です 副腎皮質ホルモンやカテコラミンと呼ばれる 生命や血圧を維持するために欠かせない 重要なホルモンを分泌している大切な臓器です 副腎 副腎 NEXT ホルモンって 何? 全身を調整する大切な ホルモン 特定の臓器 ( 内分泌臓器 ) から血液の中に出てくる物質をホルモンと呼びます
注射すると 1 個だけでなく複数の卵胞が大きくなり 10 日くらいで直径 18 mm前後となります この時期に 卵子の成熟と排卵を促す HCG と呼ばれるもう一つのホルモンを注射します 採卵の直前である HCG 投与後 34 時間から 36 時間ころに卵胞を穿刺し 卵子を採取します これを採卵といい
 体外受精 胚移植の説明書 ミューズレディスクリニック 1. 体外受精 胚移植 (IVF-ET) はどんな場合におこなわれるのですか? 赤ちゃんを希望されているご夫婦で これまでの一般的な不妊治療では妊娠が困難あるいは不可能と判断される場合です 1 タイミング指導 2 排卵誘発療法 3 人工授精 4 腹腔鏡治療 これらの方法を十分試みたが妊娠にいたらなかった場合 あるいはこれらの方法による妊娠がほぼ不可能と判断される場合です
体外受精 胚移植の説明書 ミューズレディスクリニック 1. 体外受精 胚移植 (IVF-ET) はどんな場合におこなわれるのですか? 赤ちゃんを希望されているご夫婦で これまでの一般的な不妊治療では妊娠が困難あるいは不可能と判断される場合です 1 タイミング指導 2 排卵誘発療法 3 人工授精 4 腹腔鏡治療 これらの方法を十分試みたが妊娠にいたらなかった場合 あるいはこれらの方法による妊娠がほぼ不可能と判断される場合です
体外受精手術の説明と同意書
 体外受精療法を希望される方へ 1. 体外受精胚移植療法の種類と方法について 2016 年 4 月 5 日 松戸市立病院産婦人科 1) 体外受精胚移植療法の適応について 2) 体外受精胚移植 (IVF-ET) 顕微授精(ICSI) 配偶子卵管内移植 (GIFT) 及び受精卵凍結保存の概略 3) 卵胞刺激から移植までの各種体外受精の流れについて 4) 卵胞刺激法について 5) 体外受精スケジュール 6)
体外受精療法を希望される方へ 1. 体外受精胚移植療法の種類と方法について 2016 年 4 月 5 日 松戸市立病院産婦人科 1) 体外受精胚移植療法の適応について 2) 体外受精胚移植 (IVF-ET) 顕微授精(ICSI) 配偶子卵管内移植 (GIFT) 及び受精卵凍結保存の概略 3) 卵胞刺激から移植までの各種体外受精の流れについて 4) 卵胞刺激法について 5) 体外受精スケジュール 6)
<4D F736F F D204E AB38ED2976C90E096BE A8C9F8DB88A B7982D1928D88D38E968D >
 Cooper Genomics 社 Serenity 検査について 検査概要 検査名称 :Serenity Basic / Serenty24 検査機関 :Cooper Genomics 社 ( イギリス ) 検査実施国 : イギリス検体 : 血液 10ml 検査対象 妊娠 10 週目以降 ( 採血時 ) で単胎または双胎妊娠の妊婦 Serenity Basic 検査項目 21 トリソミー ( ダウン症候群
Cooper Genomics 社 Serenity 検査について 検査概要 検査名称 :Serenity Basic / Serenty24 検査機関 :Cooper Genomics 社 ( イギリス ) 検査実施国 : イギリス検体 : 血液 10ml 検査対象 妊娠 10 週目以降 ( 採血時 ) で単胎または双胎妊娠の妊婦 Serenity Basic 検査項目 21 トリソミー ( ダウン症候群
謗。蜊オ縺ョ蜷梧э譖ク
 体外受精の説明書 2009 年 9 月 29 日作成 患者さん氏名 ID 治療の必要性 / 適応について 原則として 体外受精 胚移植法は これ以外の医療行為によっては妊娠成立の見込みがないと判断される場合に行われる治療です 具体的には 一般的な不妊治療であるタイミング法 排卵誘発法 人工授精等を十分行ったが妊娠できなかったご夫婦 精子濃度が低い 精子運動性が不良など 男性因子がある場合 両側卵管切除後の場合や
体外受精の説明書 2009 年 9 月 29 日作成 患者さん氏名 ID 治療の必要性 / 適応について 原則として 体外受精 胚移植法は これ以外の医療行為によっては妊娠成立の見込みがないと判断される場合に行われる治療です 具体的には 一般的な不妊治療であるタイミング法 排卵誘発法 人工授精等を十分行ったが妊娠できなかったご夫婦 精子濃度が低い 精子運動性が不良など 男性因子がある場合 両側卵管切除後の場合や
不妊治療について Ⅰ 一般的な不妊治療 1 排卵誘発剤などの薬物療法 2 卵管疎通障害に対する卵管通気法 卵管形成術 3 精管機能障害に対する精管形成術 Ⅱ 生殖補助医療 1. 人工授精 2. 体外での受精 精液を注入器を用いて直接子宮腔に注入し 妊娠を図る方法 夫側の精液の異常 性交障害等の場合に
 生殖補助医療を巡る現状について 平成 30 年 11 月 28 日 厚生労働省 不妊治療について Ⅰ 一般的な不妊治療 1 排卵誘発剤などの薬物療法 2 卵管疎通障害に対する卵管通気法 卵管形成術 3 精管機能障害に対する精管形成術 Ⅱ 生殖補助医療 1. 人工授精 2. 体外での受精 精液を注入器を用いて直接子宮腔に注入し 妊娠を図る方法 夫側の精液の異常 性交障害等の場合に用いられる 精子提供者の種類によって
生殖補助医療を巡る現状について 平成 30 年 11 月 28 日 厚生労働省 不妊治療について Ⅰ 一般的な不妊治療 1 排卵誘発剤などの薬物療法 2 卵管疎通障害に対する卵管通気法 卵管形成術 3 精管機能障害に対する精管形成術 Ⅱ 生殖補助医療 1. 人工授精 2. 体外での受精 精液を注入器を用いて直接子宮腔に注入し 妊娠を図る方法 夫側の精液の異常 性交障害等の場合に用いられる 精子提供者の種類によって
ヒト胚の研究体制に関する研究(吉村 泰典 委員提出資料)
 ヒト胚の研究体制に関する研究 慶應義塾大学医学部産婦人科吉村泰典 わが国の生殖医療の歩み 1949 年 8 月 非配偶者間人工授精 (AID) 児誕生 ( 慶應義塾大学 ) 1983 年 8 月 減数手術 (4 胎 双胎 )( 長野県 ) 1983 年 10 月 体外受精児誕生 ( 東北大学 ) 1986 年 5 月 パーコール法による男女生み分け法の公開 1989 年 12 月 凍結受精卵による妊娠
ヒト胚の研究体制に関する研究 慶應義塾大学医学部産婦人科吉村泰典 わが国の生殖医療の歩み 1949 年 8 月 非配偶者間人工授精 (AID) 児誕生 ( 慶應義塾大学 ) 1983 年 8 月 減数手術 (4 胎 双胎 )( 長野県 ) 1983 年 10 月 体外受精児誕生 ( 東北大学 ) 1986 年 5 月 パーコール法による男女生み分け法の公開 1989 年 12 月 凍結受精卵による妊娠
PowerPoint プレゼンテーション
 生殖年齢後期からの不妊治療 女性の年齢による妊娠率の低下 ヨーロッパ泌尿器科学会のガイドラインの中に 以下のような記載があります Compared to a woman at 25 years old, the fertility potential is reduced to 50% at the age 35, to 25% by 38 years and
生殖年齢後期からの不妊治療 女性の年齢による妊娠率の低下 ヨーロッパ泌尿器科学会のガイドラインの中に 以下のような記載があります Compared to a woman at 25 years old, the fertility potential is reduced to 50% at the age 35, to 25% by 38 years and
系統看護学講座 クイックリファレンス 2013年7月作成
 母性看護学 母性看護学 目標 Ⅰ. 母性看護の概念および人間の性と生殖について基本的な理解を問う 大項目中項目小項目系統看護学講座の該当箇所 1 母性看護の概念 A 母性看護の主な概念 a 母性 父性 母性看護の概念 母性看護学 [1]( 母性看護学概論 ): 第 1 章 A 母性とは (p.2 12) 公衆衛生 : 第 5 章 C リプロダクティヴ ヘルス / ライツ (p.115 130) 家族論
母性看護学 母性看護学 目標 Ⅰ. 母性看護の概念および人間の性と生殖について基本的な理解を問う 大項目中項目小項目系統看護学講座の該当箇所 1 母性看護の概念 A 母性看護の主な概念 a 母性 父性 母性看護の概念 母性看護学 [1]( 母性看護学概論 ): 第 1 章 A 母性とは (p.2 12) 公衆衛生 : 第 5 章 C リプロダクティヴ ヘルス / ライツ (p.115 130) 家族論
5_使用上の注意(37薬効)Web作業用.indd
 34 ビタミン主薬製剤 1 ビタミン A 主薬製剤 使用上の注意と記載条件 1. 次の人は服用前に医師又は薬剤師に相談することあ医師の治療を受けている人 い妊娠 3 ヵ月以内の妊婦, 妊娠していると思われる人又は妊娠を希望する人 ( 妊娠 3 ヵ月前から妊娠 3 ヵ月までの間にビタミン A を 1 日 10,000 国際単位以上摂取した妊婦から生まれた児に先天異常の割合が上昇したとの報告がある )
34 ビタミン主薬製剤 1 ビタミン A 主薬製剤 使用上の注意と記載条件 1. 次の人は服用前に医師又は薬剤師に相談することあ医師の治療を受けている人 い妊娠 3 ヵ月以内の妊婦, 妊娠していると思われる人又は妊娠を希望する人 ( 妊娠 3 ヵ月前から妊娠 3 ヵ月までの間にビタミン A を 1 日 10,000 国際単位以上摂取した妊婦から生まれた児に先天異常の割合が上昇したとの報告がある )
検査のご案内
 検査のご案内 Dokkyo Medical University KOSHIGAYA HOSPITAL Reproduction center 不妊で悩んでいるご夫婦は 現在 6 組に 1 組と言われています そのカップルの半数近くは 男性にも原因があるのです 妊娠は女性だけではできません 男性もまずは検査を ご夫婦一緒に始めることが妊娠への近道です ご夫婦一緒に検査を受け 早く原因を見つけて さっそく適切な治療を始めましょう
検査のご案内 Dokkyo Medical University KOSHIGAYA HOSPITAL Reproduction center 不妊で悩んでいるご夫婦は 現在 6 組に 1 組と言われています そのカップルの半数近くは 男性にも原因があるのです 妊娠は女性だけではできません 男性もまずは検査を ご夫婦一緒に始めることが妊娠への近道です ご夫婦一緒に検査を受け 早く原因を見つけて さっそく適切な治療を始めましょう
10 年相対生存率 全患者 相対生存率 (%) (Period 法 ) Key Point 1
 (ICD10: C81 85, C96 ICD O M: 9590 9729, 9750 9759) 治癒モデルの推定結果が不安定であったため 治癒モデルの結果を示していない 203 10 年相対生存率 全患者 相対生存率 (%) 71 68 50 53 52 45 47 1993 1997 1998 2001 2002 2006 2002 2006 (Period 法 ) 43 38 41 76
(ICD10: C81 85, C96 ICD O M: 9590 9729, 9750 9759) 治癒モデルの推定結果が不安定であったため 治癒モデルの結果を示していない 203 10 年相対生存率 全患者 相対生存率 (%) 71 68 50 53 52 45 47 1993 1997 1998 2001 2002 2006 2002 2006 (Period 法 ) 43 38 41 76
news a
 20 60 歳代の男 を対象とした 別添資料 ED( 勃起障害 ) に関する現代 の意識調査 2016 年版結果 2016 年 10 月 バイエル薬品株式会社 1 20 60 歳代の男 を対象とした ED( 勃起障害 ) に関する現代 の意識調査 2016 年版 概要 調査概要 目的対象地域方法 EDが日本人に及ぼす影響を考察する 20 69 歳の男 全国インターネットによるアンケート調査 調査期間
20 60 歳代の男 を対象とした 別添資料 ED( 勃起障害 ) に関する現代 の意識調査 2016 年版結果 2016 年 10 月 バイエル薬品株式会社 1 20 60 歳代の男 を対象とした ED( 勃起障害 ) に関する現代 の意識調査 2016 年版 概要 調査概要 目的対象地域方法 EDが日本人に及ぼす影響を考察する 20 69 歳の男 全国インターネットによるアンケート調査 調査期間
平成 27 年 8 月改定版こともあります [ アンタゴニスト法 ] 月経が開始してから2~3 日目 ( 前の周期に経口避妊薬を使うこともあります ) から卵巣刺激の注射 (hmg 製剤 FSH 製剤 ) を開始します 原則として連日注射し 数日間の注射の後には超音波検査やホルモン測定により 卵巣の
![平成 27 年 8 月改定版こともあります [ アンタゴニスト法 ] 月経が開始してから2~3 日目 ( 前の周期に経口避妊薬を使うこともあります ) から卵巣刺激の注射 (hmg 製剤 FSH 製剤 ) を開始します 原則として連日注射し 数日間の注射の後には超音波検査やホルモン測定により 卵巣の 平成 27 年 8 月改定版こともあります [ アンタゴニスト法 ] 月経が開始してから2~3 日目 ( 前の周期に経口避妊薬を使うこともあります ) から卵巣刺激の注射 (hmg 製剤 FSH 製剤 ) を開始します 原則として連日注射し 数日間の注射の後には超音波検査やホルモン測定により 卵巣の](/thumbs/88/114669713.jpg) 体外受精 胚移植の説明書 平成 27 年 8 月改定版 はじめに生殖補助医療 ( 体外受精 顕微授精 胚凍結融解移植など ) は 今や不妊治療にとって欠かせない治療となっています 日本産科婦人科学会倫理委員会の登録 調査小委員会報告によると 日本においては 2011 年は 治療周期総数 173.895 周期 採卵総回数 169.169 新鮮胚移植総回数 65.382 であり 凍結胚を用いた移植総回数
体外受精 胚移植の説明書 平成 27 年 8 月改定版 はじめに生殖補助医療 ( 体外受精 顕微授精 胚凍結融解移植など ) は 今や不妊治療にとって欠かせない治療となっています 日本産科婦人科学会倫理委員会の登録 調査小委員会報告によると 日本においては 2011 年は 治療周期総数 173.895 周期 採卵総回数 169.169 新鮮胚移植総回数 65.382 であり 凍結胚を用いた移植総回数
PowerPoint プレゼンテーション
 NIPT の概要 この検査は臨床研究の一環として行われ 研究参加には一定の条件が あります 妊婦さんから 20mL の血液を採取し 血液中を浮遊している DNA 断片を 分析することで 赤ちゃんが 3 つの染色体疾患かどうかを検査します 赤ちゃんの染色体疾患を確定診断する検査ではありません ( 非確定的 検査という位置づけの検査です ) 妊娠 10 週以降の妊婦さんが対象です 検査結果はおよそ 2~3
NIPT の概要 この検査は臨床研究の一環として行われ 研究参加には一定の条件が あります 妊婦さんから 20mL の血液を採取し 血液中を浮遊している DNA 断片を 分析することで 赤ちゃんが 3 つの染色体疾患かどうかを検査します 赤ちゃんの染色体疾患を確定診断する検査ではありません ( 非確定的 検査という位置づけの検査です ) 妊娠 10 週以降の妊婦さんが対象です 検査結果はおよそ 2~3
胚(受精卵)移植をお受けの方へ
 胚 ( 受精卵 ) 卵子の凍結保存及び融解胚移植に関する説明書 乾マタニティクリニック TEL:024-925-0705 説明者 ( ) はじめに 生殖補助医療技術の進歩により 体外受精 ( 顕微授精 ) 胚移植時に得られた胚 ( 受精卵 ) の凍結保存をおこなうことができます 胚の凍結保存の原理は 細胞の生存性を保持し 凍害を生じないようにするため 細胞内氷晶形成を起こさず かつ溶液効果を起こさない範囲で
胚 ( 受精卵 ) 卵子の凍結保存及び融解胚移植に関する説明書 乾マタニティクリニック TEL:024-925-0705 説明者 ( ) はじめに 生殖補助医療技術の進歩により 体外受精 ( 顕微授精 ) 胚移植時に得られた胚 ( 受精卵 ) の凍結保存をおこなうことができます 胚の凍結保存の原理は 細胞の生存性を保持し 凍害を生じないようにするため 細胞内氷晶形成を起こさず かつ溶液効果を起こさない範囲で
 平成 25 年度山口大学大学院医学系研究科産婦人科学高年次臨床重点コース臨床系特別専門講義 2013 年 10 月 3 日 不妊症 ( 生殖医療の最前線 ) 医療法人蔵本ウイメンズクリニック蔵本武志 2010 年 10 月 5 日 ( 火 ) 朝日新聞 1 面より ロバート エドワーズ博士 2010 年ノーベル医学 生理学賞受賞 受賞理由 : 体外受精技術の開発 体外受精の技術が確立され 安全性が認められた
平成 25 年度山口大学大学院医学系研究科産婦人科学高年次臨床重点コース臨床系特別専門講義 2013 年 10 月 3 日 不妊症 ( 生殖医療の最前線 ) 医療法人蔵本ウイメンズクリニック蔵本武志 2010 年 10 月 5 日 ( 火 ) 朝日新聞 1 面より ロバート エドワーズ博士 2010 年ノーベル医学 生理学賞受賞 受賞理由 : 体外受精技術の開発 体外受精の技術が確立され 安全性が認められた
豊川市民病院 バースセンターのご案内 バースセンターとは 豊川市民病院にあるバースセンターとは 医療設備のある病院内でのお産と 助産所のような自然なお産という 両方の良さを兼ね備えたお産のシステムです 部屋は バストイレ付きの畳敷きの部屋で 産後はご家族で過ごすことができます 正常経過の妊婦さんを対
 バースセンターはじめます! バースセンターって? バースセンターとは 医療設備のある病院内でのお産と 助産所のような自然なお産という両方の良さを兼ね備えたお産のシステムです 正常経過の妊婦さんを対象に お母さん 赤ちゃん ご家族の意向に沿ったお産ができるよう助産師がサポートしていきます お産に医師の立ち会いや必要以上の医療行為はありませんが 途中で異常となった場合は すぐに産科医師が立ち会います 当院では
バースセンターはじめます! バースセンターって? バースセンターとは 医療設備のある病院内でのお産と 助産所のような自然なお産という両方の良さを兼ね備えたお産のシステムです 正常経過の妊婦さんを対象に お母さん 赤ちゃん ご家族の意向に沿ったお産ができるよう助産師がサポートしていきます お産に医師の立ち会いや必要以上の医療行為はありませんが 途中で異常となった場合は すぐに産科医師が立ち会います 当院では
将来の出産をご希望の患者さんへ.indd
 乳 がん 治療 にあたり 将来の出産をご希望の患者さんへ contents はじめに 乳がんは若い年齢の女性がかかることのある病気です 欧米に比べて日本やアジアでは若年での発症も多く 女性としていちばん忙しい世代といわれる30 ~ 40 歳代の方が患うことは珍しくはありません 乳がんという病と向き合うと同時に ご自身の人生観や価値観を見つめ直したと患者さんから伺うことが数多くあります その中には がんを克服し
乳 がん 治療 にあたり 将来の出産をご希望の患者さんへ contents はじめに 乳がんは若い年齢の女性がかかることのある病気です 欧米に比べて日本やアジアでは若年での発症も多く 女性としていちばん忙しい世代といわれる30 ~ 40 歳代の方が患うことは珍しくはありません 乳がんという病と向き合うと同時に ご自身の人生観や価値観を見つめ直したと患者さんから伺うことが数多くあります その中には がんを克服し
検査項目情報 1174 一次サンプル採取マニュアル 4. 内分泌学的検査 >> 4F. 性腺 胎盤ホルモンおよび結合蛋白 >> 4F090.HCGβ サブユニット (β-hcg) ( 遊離 ) HCGβ サブユニット (β-hcg) ( 遊離 ) Department of Clinical Lab
 chorionic gonadotropin beta-subunit (free) 連絡先 : 3495 基本情報 4F090 HCGβサブユニット (β-hcg) 分析物 JLAC10 診療報酬 識別 材料 023 血清 測定法 006 ラジオイムノアッセイ (RIA) (IRMA 法 ) 結果識別 第 2 章 特掲診療料 D008 18 ヒト絨毛性ゴナドトロピン-βサブユニット (HCG-β)
chorionic gonadotropin beta-subunit (free) 連絡先 : 3495 基本情報 4F090 HCGβサブユニット (β-hcg) 分析物 JLAC10 診療報酬 識別 材料 023 血清 測定法 006 ラジオイムノアッセイ (RIA) (IRMA 法 ) 結果識別 第 2 章 特掲診療料 D008 18 ヒト絨毛性ゴナドトロピン-βサブユニット (HCG-β)
て それ以後は中止してください [ ショート法 ]short 法 月経 周期の1~ 3 日目 から点鼻薬 ( スプレキュア ) を開始する方法で 卵巣機能が低下 ( 卵胞発育不十分 35 歳 ~) の場合にこの方法で行うことがあります スプレー開 始の翌日か翌々日に卵巣刺激の注射 ( hmg 製剤
![て それ以後は中止してください [ ショート法 ]short 法 月経 周期の1~ 3 日目 から点鼻薬 ( スプレキュア ) を開始する方法で 卵巣機能が低下 ( 卵胞発育不十分 35 歳 ~) の場合にこの方法で行うことがあります スプレー開 始の翌日か翌々日に卵巣刺激の注射 ( hmg 製剤 て それ以後は中止してください [ ショート法 ]short 法 月経 周期の1~ 3 日目 から点鼻薬 ( スプレキュア ) を開始する方法で 卵巣機能が低下 ( 卵胞発育不十分 35 歳 ~) の場合にこの方法で行うことがあります スプレー開 始の翌日か翌々日に卵巣刺激の注射 ( hmg 製剤](/thumbs/91/106072339.jpg) 体外受精 胚移植の説明書 2010.06.01 当院では 体外受精 胚移植を中心とした生殖補助医療を行っています ここでは 皆様の 心の準備に役立つように 体外受精 胚移植について説明いたします この治療の目的 体外受精 胚移植とは 排卵近くまで発育した卵子を体外に取り出し ( 採卵 ) 精子と接 触させ ( 媒精 ) 受精し分割した卵を数日間体外で育て( 培養 ) 得られた受精卵( 胚 ) を子宮内に戻す
体外受精 胚移植の説明書 2010.06.01 当院では 体外受精 胚移植を中心とした生殖補助医療を行っています ここでは 皆様の 心の準備に役立つように 体外受精 胚移植について説明いたします この治療の目的 体外受精 胚移植とは 排卵近くまで発育した卵子を体外に取り出し ( 採卵 ) 精子と接 触させ ( 媒精 ) 受精し分割した卵を数日間体外で育て( 培養 ) 得られた受精卵( 胚 ) を子宮内に戻す
PowerPoint プレゼンテーション
 睾丸内精子が見つからない または不動 奇形精子のみと診断された無精子症の治療法 - 精子細胞を用いた治療法 :ROSI- セントマザー産婦人科医院 田中温 ROSI とは? 円形精子細胞卵子内注入 Round Spermatid Injection 精子 円形精子細胞 円形精子細胞には鞭毛 ( 尻尾 ) が生えていないため 卵子内に注入するには ICSI( 顕微授精 ) が必要です 精子細胞 手順
睾丸内精子が見つからない または不動 奇形精子のみと診断された無精子症の治療法 - 精子細胞を用いた治療法 :ROSI- セントマザー産婦人科医院 田中温 ROSI とは? 円形精子細胞卵子内注入 Round Spermatid Injection 精子 円形精子細胞 円形精子細胞には鞭毛 ( 尻尾 ) が生えていないため 卵子内に注入するには ICSI( 顕微授精 ) が必要です 精子細胞 手順
1 / 2 Minatomirai Yume Clinic 問診票女性用 ふりがな 氏名 ご本人様にてご記入ください 該当する に を 下線部分はご記入をお願いします 都道 現住所 府県 通院時間約 時間 分 自宅電話 - - 携帯電話 - - 職業勤務先名 当院の患者様説明会に参加さ
 初診をご予約の患者様へ 女性用問診票 男性用問診票 体外受精歴の記入について 問診票 はご夫婦様分 ( 女性用 男性用 ) それぞれ 2 枚ずつございます 必ずご本人様にてご記入をお願いいたします またお一人様でご来院の際もご夫婦様分 ( 女性用 男性用 ) をお持ちください 体外受精の治療歴がある方は 体外受精歴 についても記入例をもとにご記入ください 体外受精歴の用紙が足りない場合は別紙 体外受精歴追加用紙
初診をご予約の患者様へ 女性用問診票 男性用問診票 体外受精歴の記入について 問診票 はご夫婦様分 ( 女性用 男性用 ) それぞれ 2 枚ずつございます 必ずご本人様にてご記入をお願いいたします またお一人様でご来院の際もご夫婦様分 ( 女性用 男性用 ) をお持ちください 体外受精の治療歴がある方は 体外受精歴 についても記入例をもとにご記入ください 体外受精歴の用紙が足りない場合は別紙 体外受精歴追加用紙
【訂正版】出産・育児に関する実態調査2016」発表。約8割が「自然分娩」で出産し、約4人に1人は立ち会い出産を実施。若い人ほど立ち会い出産を経験する割合が高い。出産時の入院・分娩費用は平均42.5万円
 訂正版 :2016 年 6 月 24 日 10:00 更新 2 ページの調査対象を既婚女性 2000 人 2303 人へ変更しています 2016 年 6 月 21 日 約 8 割が 自然分娩 で出産し 約 4 人に 1 人は立ち会い出産を実施 若い人ほど立ち会い出産を経験する割合が高い出産時の入院 分娩費用は平均 42.5 万円 株式会社リクルートマーケティングパートナーズ ( 本社 : 東京都中央区代表取締役社長山口文洋
訂正版 :2016 年 6 月 24 日 10:00 更新 2 ページの調査対象を既婚女性 2000 人 2303 人へ変更しています 2016 年 6 月 21 日 約 8 割が 自然分娩 で出産し 約 4 人に 1 人は立ち会い出産を実施 若い人ほど立ち会い出産を経験する割合が高い出産時の入院 分娩費用は平均 42.5 万円 株式会社リクルートマーケティングパートナーズ ( 本社 : 東京都中央区代表取締役社長山口文洋
はじめに このリーフレットは なかなか赤ちゃんできないな もしかして不妊? 病院にいったほうがいいかなぁ? でも病院って何をするのかな? 怖いな そういった不安を感じているあなたと そしてパートナーと 不妊医療機関を受診するか 受診しないか について考えていくために作成しました このリーフレットは以
 あなたらしく 自分の道を選べるように ~ 不妊医療機関への受診を考える人に向けたリーフレット ~ 聖路加看護大学大学院看護学研究科 ウィメンズヘルス 助産学専攻 菊岡真梨 はじめに このリーフレットは なかなか赤ちゃんできないな もしかして不妊? 病院にいったほうがいいかなぁ? でも病院って何をするのかな? 怖いな そういった不安を感じているあなたと そしてパートナーと 不妊医療機関を受診するか 受診しないか
あなたらしく 自分の道を選べるように ~ 不妊医療機関への受診を考える人に向けたリーフレット ~ 聖路加看護大学大学院看護学研究科 ウィメンズヘルス 助産学専攻 菊岡真梨 はじめに このリーフレットは なかなか赤ちゃんできないな もしかして不妊? 病院にいったほうがいいかなぁ? でも病院って何をするのかな? 怖いな そういった不安を感じているあなたと そしてパートナーと 不妊医療機関を受診するか 受診しないか
最近の当科における ARTの成績
 専攻医教育プログラム 生殖 内分泌 生殖補助医療 岩手医科大学産婦人科熊谷仁 第 70 回日本産科婦人科学会 2018 年 5 月 10 日仙台国際センター はじめに 日本で 2015 年に体外受精を用いた総治療数は 424,151 周期にのぼり その治療による出生児数は 51,001 人であった これは全ての出生数 1,005,677 人の 5.1% を占める 産婦人科医であれば不妊治療による妊娠
専攻医教育プログラム 生殖 内分泌 生殖補助医療 岩手医科大学産婦人科熊谷仁 第 70 回日本産科婦人科学会 2018 年 5 月 10 日仙台国際センター はじめに 日本で 2015 年に体外受精を用いた総治療数は 424,151 周期にのぼり その治療による出生児数は 51,001 人であった これは全ての出生数 1,005,677 人の 5.1% を占める 産婦人科医であれば不妊治療による妊娠
日本産科婦人科学会雑誌第68巻第8号
 1470 日産婦誌 68 巻 8 号 会 告 学会会員殿 本会倫理委員会は, 医学的適応による未受精卵子および卵巣組織の採取 凍結 保存に関する見解 ( 平成 26 年 4 月 ) に, 胚の凍結 保存を含めた上で, 通常の生殖医療とは異なる留意点があるため, 平成 27 年度より綿密な協議を重ねてまいりました. 各界の意見を十分に聴取しました結果, 改定案をとりまとめ, 機関誌 68 巻 4 号に掲載し,
1470 日産婦誌 68 巻 8 号 会 告 学会会員殿 本会倫理委員会は, 医学的適応による未受精卵子および卵巣組織の採取 凍結 保存に関する見解 ( 平成 26 年 4 月 ) に, 胚の凍結 保存を含めた上で, 通常の生殖医療とは異なる留意点があるため, 平成 27 年度より綿密な協議を重ねてまいりました. 各界の意見を十分に聴取しました結果, 改定案をとりまとめ, 機関誌 68 巻 4 号に掲載し,
( 図 7-A-1) ( 図 7-A-2) 116
 第 7 章繁殖管理 A. 繁殖管理と飼養管理の関係飼養管理だけでは生産性は向上しません 繁殖管理を確実に行い 人工授精 (AI) や受精卵移植 (ET) により受胎させなくてはいけません 1) 飼養管理は繁殖管理の 土台 ( 図 7-A-1) 飼養管理が大きく失敗している状況では 繁殖牛の発情行動が明瞭に見られなくなるため 繁殖管理自体ができなくなります 2) 発情行動の観察 繁殖管理と飼養管理をつなぐ第
第 7 章繁殖管理 A. 繁殖管理と飼養管理の関係飼養管理だけでは生産性は向上しません 繁殖管理を確実に行い 人工授精 (AI) や受精卵移植 (ET) により受胎させなくてはいけません 1) 飼養管理は繁殖管理の 土台 ( 図 7-A-1) 飼養管理が大きく失敗している状況では 繁殖牛の発情行動が明瞭に見られなくなるため 繁殖管理自体ができなくなります 2) 発情行動の観察 繁殖管理と飼養管理をつなぐ第
母子→グループディスカッション・情報共有
 グループディスカッション 情報共有 横浜市立大学附属市民総合医療センター総合周産期母子医療センター前厚生労働省雇用均等児童家庭局母子保健課生殖補助医療対策専門官 ) 倉澤健太郎 不妊を取り巻く環境の変化 配偶子提供 子宮移植 代理母出産 社会適応の卵子凍結 がんなど治療のための配偶子凍結 着床前診断 着床前スクリーニング ゲノム編集 核置換など 不妊治療について Ⅰ 保険適用されている不妊治療
グループディスカッション 情報共有 横浜市立大学附属市民総合医療センター総合周産期母子医療センター前厚生労働省雇用均等児童家庭局母子保健課生殖補助医療対策専門官 ) 倉澤健太郎 不妊を取り巻く環境の変化 配偶子提供 子宮移植 代理母出産 社会適応の卵子凍結 がんなど治療のための配偶子凍結 着床前診断 着床前スクリーニング ゲノム編集 核置換など 不妊治療について Ⅰ 保険適用されている不妊治療
2017年度患者さん満足度調査結果(入院)
 2017 年度患者さん満足度調査結果 ( 入院 ) 質問項目 問 1. 入院されている方の性別とご年齢を教えてください問 2. 今回入院された診療科はどちらですか?( 主な診療科を1つチェックしてください ) 問 3. 入院中に受けた診療内容はどちらですか?( 当てはまる項目すべてにチェックしてください ) 問 4. 当院ヘのご入院は何回目ですか? 問 5. 職員の対応 ( 接遇 マナー ) についてはいかがでしたか?
2017 年度患者さん満足度調査結果 ( 入院 ) 質問項目 問 1. 入院されている方の性別とご年齢を教えてください問 2. 今回入院された診療科はどちらですか?( 主な診療科を1つチェックしてください ) 問 3. 入院中に受けた診療内容はどちらですか?( 当てはまる項目すべてにチェックしてください ) 問 4. 当院ヘのご入院は何回目ですか? 問 5. 職員の対応 ( 接遇 マナー ) についてはいかがでしたか?
 7 1 2 7 1 15 1 2 (12 7 1 )15 6 42 21 17 15 21 26 16 22 20 20 16 27 14 23 8 19 4 12 6 23 86 / 230) 63 / 356 / 91 / 11.7 22 / 18.4 16 / 17 48 12 PTSD 57 9 97 23 13 20 2 25 2 12 5
7 1 2 7 1 15 1 2 (12 7 1 )15 6 42 21 17 15 21 26 16 22 20 20 16 27 14 23 8 19 4 12 6 23 86 / 230) 63 / 356 / 91 / 11.7 22 / 18.4 16 / 17 48 12 PTSD 57 9 97 23 13 20 2 25 2 12 5
< F2D906C8CFB93AE91D48A77322E6A7464>
 第 2 回 日本の人口動態 : 出生と死亡 日本の人口は 移動による変化がほとんどないので 基本的に出生と死亡によって変化してきた ( 戦前は 植民地への移動や植民地からの移動も見られたが 以下の統計は 植民地の人口を差し引いている ) 1. 日本の人口推移厚生労働省人口動態統計による人口推計 太平洋戦争末期に 人口が停滞ないし減少したが その後は 1980 年代まで増加 1990 年以降 伸びが止まり
第 2 回 日本の人口動態 : 出生と死亡 日本の人口は 移動による変化がほとんどないので 基本的に出生と死亡によって変化してきた ( 戦前は 植民地への移動や植民地からの移動も見られたが 以下の統計は 植民地の人口を差し引いている ) 1. 日本の人口推移厚生労働省人口動態統計による人口推計 太平洋戦争末期に 人口が停滞ないし減少したが その後は 1980 年代まで増加 1990 年以降 伸びが止まり
研究所年報第8号
 生殖補助技術 (ART) 現状と将来 橋本 肇 生殖補助技術 (Assisted Reproductive Technology : ART) は 今や不妊症の最も重要な治療法となっている 元来 不妊症とは 健康な夫婦が結婚後 避妊していないのに 2 年以上子供が生まれない状態をいい 全夫婦の約 10% に看られるといわれる ( 表 -1) 表 -1 結婚後各年次の妊娠率 (%) 結婚後の年数 1
生殖補助技術 (ART) 現状と将来 橋本 肇 生殖補助技術 (Assisted Reproductive Technology : ART) は 今や不妊症の最も重要な治療法となっている 元来 不妊症とは 健康な夫婦が結婚後 避妊していないのに 2 年以上子供が生まれない状態をいい 全夫婦の約 10% に看られるといわれる ( 表 -1) 表 -1 結婚後各年次の妊娠率 (%) 結婚後の年数 1
一般内科
 産婦人科カリキュラム (2 ヶ月水準 ) 1. 研修内容 : (1) 産婦人科は産科と婦人科では診療内容がかなり異なる 産科研修では正常及び異常の妊娠 分娩経過を理解することを目標とし 婦人科研修では婦人科良性 悪性腫瘍 感染症について基本的な病態把握を目標とする また 産婦人科救急疾患の診断 治療の基本を研修する 研修期間は 1~2 ヶ月とする (2) 診療 ( 産科 ) 妊婦 (low risk
産婦人科カリキュラム (2 ヶ月水準 ) 1. 研修内容 : (1) 産婦人科は産科と婦人科では診療内容がかなり異なる 産科研修では正常及び異常の妊娠 分娩経過を理解することを目標とし 婦人科研修では婦人科良性 悪性腫瘍 感染症について基本的な病態把握を目標とする また 産婦人科救急疾患の診断 治療の基本を研修する 研修期間は 1~2 ヶ月とする (2) 診療 ( 産科 ) 妊婦 (low risk
PowerPoint プレゼンテーション
 2018 年 10 月 18 日モーニングセミナー 不妊治療の基礎 高松赤十字病院産婦人科生殖医療センター長 佐藤幸保 妊娠の基礎知識 卵割 受精 排卵後 0 1 日目 排卵後 5 6 日目胚盤胞 着床 排卵後 7( 14) 日目 排卵 不妊症の定義 避妊を行わない場合 結婚 1 年以内に約 90% のカップルが妊娠し その後妊娠にいたる数は極端に少なくなる 妊娠を望み 1 年以上夫婦生活を営んでいても妊娠成立しない
2018 年 10 月 18 日モーニングセミナー 不妊治療の基礎 高松赤十字病院産婦人科生殖医療センター長 佐藤幸保 妊娠の基礎知識 卵割 受精 排卵後 0 1 日目 排卵後 5 6 日目胚盤胞 着床 排卵後 7( 14) 日目 排卵 不妊症の定義 避妊を行わない場合 結婚 1 年以内に約 90% のカップルが妊娠し その後妊娠にいたる数は極端に少なくなる 妊娠を望み 1 年以上夫婦生活を営んでいても妊娠成立しない
群馬大学人を対象とする医学系研究倫理審査委員会 _ 情報公開 通知文書 人を対象とする医学系研究についての 情報公開文書 研究課題名 : がんサバイバーの出産の実際調査 はじめに近年 がん治療の進歩によりがん治療後に長期間生存できる いわゆる若年のがんサバイバーが増加しています これらのがんサバイバ
 人を対象とする医学系研究についての 情報公開文書 研究課題名 : がんサバイバーの出産の実際調査 はじめに近年 がん治療の進歩によりがん治療後に長期間生存できる いわゆる若年のがんサバイバーが増加しています これらのがんサバイバーにおいて生命の質の維持 向上は重要な問題で 中でもがん治療による妊孕性 ( 将来の妊娠の可能性 ) への影響は人生を左右する大きな問題と考えられますが 我が国においては がん患者の妊孕性温存治療に対する一定の指針がないのが現状です
人を対象とする医学系研究についての 情報公開文書 研究課題名 : がんサバイバーの出産の実際調査 はじめに近年 がん治療の進歩によりがん治療後に長期間生存できる いわゆる若年のがんサバイバーが増加しています これらのがんサバイバーにおいて生命の質の維持 向上は重要な問題で 中でもがん治療による妊孕性 ( 将来の妊娠の可能性 ) への影響は人生を左右する大きな問題と考えられますが 我が国においては がん患者の妊孕性温存治療に対する一定の指針がないのが現状です
10 年相対生存率 全患者 相対生存率 (%) (Period 法 ) Key Point 1 10 年相対生存率に明らかな男女差は見られない わずかではあ
 (ICD10: C91 C95 ICD O M: 9740 9749, 9800 9999) 全体のデータにおける 治癒モデルの結果が不安定であるため 治癒モデルの結果を示していない 219 10 年相対生存率 全患者 相対生存率 (%) 52 52 53 31 29 31 26 23 25 1993 1997 1998 01 02 06 02 06 (Period 法 ) 21 17 55 54
(ICD10: C91 C95 ICD O M: 9740 9749, 9800 9999) 全体のデータにおける 治癒モデルの結果が不安定であるため 治癒モデルの結果を示していない 219 10 年相対生存率 全患者 相対生存率 (%) 52 52 53 31 29 31 26 23 25 1993 1997 1998 01 02 06 02 06 (Period 法 ) 21 17 55 54
スライド タイトルなし
 第 69 回日本産科婦人科学会専攻医教育プログラム 7 2) 不妊症の診断と治療 不妊症の診断と治療 兵庫医科大学産科婦人科学講座兵庫医科大学病院生殖医療センター 柴原浩章 我々が果たすべき社会的役割は明瞭 人口動態総覧の年次推移 1. 不妊外来の進め方 2. 不妊症の原因と検査法 3. 一般的な不妊外来診療指針ホルモン療法を中心に 4. 排卵障害の代表的疾患 PCOS 高プロラクチン血症 POI
第 69 回日本産科婦人科学会専攻医教育プログラム 7 2) 不妊症の診断と治療 不妊症の診断と治療 兵庫医科大学産科婦人科学講座兵庫医科大学病院生殖医療センター 柴原浩章 我々が果たすべき社会的役割は明瞭 人口動態総覧の年次推移 1. 不妊外来の進め方 2. 不妊症の原因と検査法 3. 一般的な不妊外来診療指針ホルモン療法を中心に 4. 排卵障害の代表的疾患 PCOS 高プロラクチン血症 POI
実施前検査の結果により 治療が中止になることがあります 卵巣刺激法性周期が正常であれば 自然周期では通常 1~2 個の卵子が排卵します しかし 当院で体外受精 胚移植をお受けいただく治療周期には 複数の卵子が得られるよう薬 ( 排卵誘発剤 ) を使い卵巣刺激を行ないます 体外受精の治療をご希望される
 体外受精 胚移植 (IVF ET) の説明 はじめに乾マタニティクリニック TEL024-925-0705 説明者 ( ) 1978 年 イギリスの Edwards 博士と Steptoe 医師によって 最初のヒト体外受精 胚移植による出産例が報告されました 日本では1983 年 最初の体外受精児が誕生しました 当時は 全身麻酔を用いて腹腔鏡下で卵胞液を穿刺吸引していましたが 現在では経膣超音波断層法の進歩により
体外受精 胚移植 (IVF ET) の説明 はじめに乾マタニティクリニック TEL024-925-0705 説明者 ( ) 1978 年 イギリスの Edwards 博士と Steptoe 医師によって 最初のヒト体外受精 胚移植による出産例が報告されました 日本では1983 年 最初の体外受精児が誕生しました 当時は 全身麻酔を用いて腹腔鏡下で卵胞液を穿刺吸引していましたが 現在では経膣超音波断層法の進歩により
診療のガイドライン産科編2014(A4)/fujgs2014‐114(大扉)
 !!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!! !!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!! α!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!! !!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!
!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!! !!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!! α!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!! !!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!
Microsoft Word - P11~19第2部② 母子保健の現状
 2 母子保健の水準 本県における母子保健の水準について 妊娠 出産 乳幼児 思春期に関する統計を全国と比較しながらみていきます (1) 妊娠 出産妊娠から出産に至るまでの時期は 母体の心身の変化が大きく 母体の健康状態が胎児に影響を与えやすい時期です 妊娠すると市町に妊娠の届出をすることになりますが 栃木県では妊娠 11 週以内の届出が平成 12 年 74.% に対し平成 25 93.5% と早期化しています
2 母子保健の水準 本県における母子保健の水準について 妊娠 出産 乳幼児 思春期に関する統計を全国と比較しながらみていきます (1) 妊娠 出産妊娠から出産に至るまでの時期は 母体の心身の変化が大きく 母体の健康状態が胎児に影響を与えやすい時期です 妊娠すると市町に妊娠の届出をすることになりますが 栃木県では妊娠 11 週以内の届出が平成 12 年 74.% に対し平成 25 93.5% と早期化しています
がんの診療の流れ この図は がんの 受診 から 経過観察 への流れです 大まかでも 流れがみえると心にゆとりが生まれます ゆとりは 医師とのコミュニケーションを後押ししてくれるでしょう あなたらしく過ごすためにお役立てください がんの疑い 体調がおかしいな と思ったまま 放っておかないでください な
 各種がん 101 がんの診療の流れ この図は がんの 受診 から 経過観察 への流れです 大まかでも 流れがみえると心にゆとりが生まれます ゆとりは 医師とのコミュニケーションを後押ししてくれるでしょう あなたらしく過ごすためにお役立てください がんの疑い 体調がおかしいな と思ったまま 放っておかないでください なるべく早く受診しましょう 受診 受診のきっかけや 気になっていること 症状など 何でも担当医に伝えてください
各種がん 101 がんの診療の流れ この図は がんの 受診 から 経過観察 への流れです 大まかでも 流れがみえると心にゆとりが生まれます ゆとりは 医師とのコミュニケーションを後押ししてくれるでしょう あなたらしく過ごすためにお役立てください がんの疑い 体調がおかしいな と思ったまま 放っておかないでください なるべく早く受診しましょう 受診 受診のきっかけや 気になっていること 症状など 何でも担当医に伝えてください
1) 専門研修基幹施設 藤田保健衛生大学病院 ( 総合型研修病院 ) 指導責任者 藤井多久磨 良性から悪性までの全ての婦人科疾患 母体 胎児救命を含む全ての周産期疾患 腹 腔鏡から体外受精まであらゆる生殖内分泌疾患 女性ヘルスケアなど非常に豊富な症 例をそれぞれの専門家による指導にて研修することがで
 資料 4. 藤田保健衛生大学大学専門研修連携施設群 46 1) 専門研修基幹施設 藤田保健衛生大学病院 ( 総合型研修病院 ) 指導責任者 藤井多久磨 良性から悪性までの全ての婦人科疾患 母体 胎児救命を含む全ての周産期疾患 腹 腔鏡から体外受精まであらゆる生殖内分泌疾患 女性ヘルスケアなど非常に豊富な症 例をそれぞれの専門家による指導にて研修することができ subspeciality への切れ目の
資料 4. 藤田保健衛生大学大学専門研修連携施設群 46 1) 専門研修基幹施設 藤田保健衛生大学病院 ( 総合型研修病院 ) 指導責任者 藤井多久磨 良性から悪性までの全ての婦人科疾患 母体 胎児救命を含む全ての周産期疾患 腹 腔鏡から体外受精まであらゆる生殖内分泌疾患 女性ヘルスケアなど非常に豊富な症 例をそれぞれの専門家による指導にて研修することができ subspeciality への切れ目の
<4D F736F F F696E74202D2090B E28F9588E397C3836E >
 殖補助医療 Assisted Reproductive Technology (ART) 群 学医学部附属病院 周産 センター 岸 裕司 ART とは 本産科婦 科学会 語集 殖補助医療不妊症の診断 治療において実施される体外受精 胚移植 顕微授精 凍結胚融解移植などの専 的であり かつ特殊な医療技術の総称である 不妊原因そのものに対する治療法ではなく あくまで挙児を 的とした医療技術挙児を得ても不妊原因は残る
殖補助医療 Assisted Reproductive Technology (ART) 群 学医学部附属病院 周産 センター 岸 裕司 ART とは 本産科婦 科学会 語集 殖補助医療不妊症の診断 治療において実施される体外受精 胚移植 顕微授精 凍結胚融解移植などの専 的であり かつ特殊な医療技術の総称である 不妊原因そのものに対する治療法ではなく あくまで挙児を 的とした医療技術挙児を得ても不妊原因は残る
